Антибіотики (властивості, застосування, взаємодія) - М.П. Черенько 1999
Хірургічні паразитарні захворювання
У природі часто доводиться стикатися з такими поняттями, як паразитизм. Це форма співжиття двох організмів, яка вигідна для одного і невигідна для другого, бо один Організм живе за рахунок іншого.
Причиною виникнення паразитарних захворювань у людини є різні паразити, тобто організми, які живуть за рахунок інших організмів, використовуючи їх як середовище проживання і джерело харчових речовин. Організм для паразита є його живителем.
Захворювання, спричинені паразитами, називають інвазійними (від лат. invasio — вторгнення).
Паразити можуть бути тимчасовими (комарі, москіти, деякі кліщі) або постійними (гострики, токсоплазми, лейшманії та ін.). Залежно від того, де паразитують вони, їх ділять на ектопаразити (розташовуються на шкірі) і ендопаразити (локалізуються у внутрішніх органах).
У цьому розділі мова лише про ті паразитарні захворювання, які тісно пов’язані з хірургічною практикою і вимагають хірургічного методу Лікування. Це — ехінококоз, альвеококоз, цистицеркоз. Деякі інвазійні захворювання самі по собі не вимагають оперативного лікування, воно стає необхідним у разі ускладнень, причиною яких вони є. Це — опісторхоз, аскаридоз, ентеробіоз, амебіоз. Будь-які паразити можуть ускладнювати перебіг післяопераційного періоду. Наприклад, аскаридоз зумовлює ускладнення в перші доби після операції, цистицеркоз — дещо пізніше.
ЕХІНОКОКОЗ
Ехінококоз (Echinococcosis) — хронічне захворювання з переважним ураженням печінки, інших органів і тканин личинками стрічкового гельмінта — ехінокока.
Ехінококоз як захворювання відоме вже давно. Перші описи його належать лікарям античного світу, переважно представникам школи Гіппократа.
До кінця XVIII ст. вчені вважали, що ехінококоз розвивається з лімфатичних судин.
У 1681 р. італієць Реді першим висунув думку про тваринне походження ехінокока. Слідом за ним Мальпігій установив, що заключені у власну оболонку «водяні пухирці» є живими істотами.
У першій половині XIX ст. було вивчено біологічну характеристику ехінокока. У 1801 р. Рудольфі ввів термін «ехінокок».
У XX ст. ехінококові як тяжкому паразитарному захворюванню почали приділяти особливу увагу.
Ехінокок найчастіше уражає жителів Австралії, Нової Зеландії, Південної Америки, Монголії. У країнах СНД спостерігається переважно на півдні України і Казахстану, в Криму, Молдові, на Північному Кавказі, Закавказзі, у Східному Сибіру.
Етіологія. Збудником ехінококозу є стрічковий гельмінт Echinococcus granulosus (мал. 110). Для його розвитку потрібно два живителі. Проміжними живителями є численні види парнокопитних тварин (травоїдних і всеїдних), у тому числі всі свійські тварини. Проміжним живителем його може бути людина, В організмі проміжного живителя ехінокок перебуває у стадії личинки (пухирець). Дефінітивним (кінцевим) живителем ехінокока є собаки, койоти, вовки, гієни, шакали, лисиці. У кишечнику цих тварин він паразитує у дорослій формі. В організмі кінцевого живителя ціп’як ехінокока живе від 5 міс до року. Паразит складається з головки, або сколексу, шийки і 3—4 члеників. Сколекс дорослого ціп’яка має подвійний віночок гачків і 4 присоски. Із 3—4 члеників перший — незрілий, другий, розташований нижче, — гермафродитний, останній — зрілий, заповнений маткою, що містить 400—800 яєць. Статевий отвір відкривається в задній половині останнього членика. Яйця округлі або овальні, мають ніжну оболонку. Кожне яйце містить шестигачковий зародок (онкосферу).
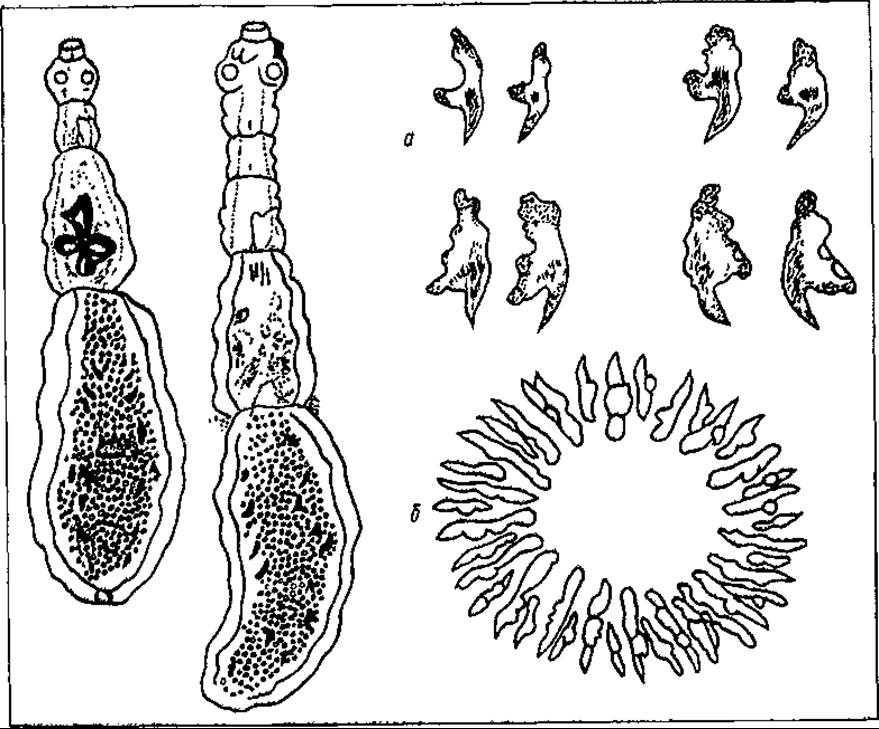
Мал. 110. Стрічковий гельмінт (Echinococcus granulosus). Статевозріла форма. а — гачки сколексу; б — крона гачків (К.1. Абуладзе)
Незважаючи на невеликі розміри, ехінокок росте в кишечнику собаки відносно повільно і починає виділяти інвазійні яйця через 68—100 діб після зараження.
У стадії личинки ехінокок являє собою заповнений рідиною пухир, який може досягати розмірів від просяного зерна до голови новонародженої дитини і більше. Стінка пухиря складається із зовнішньої кутикулярної оболонки і внутрішньої зародкової (гермінативної), або паренхімного шару. Порожнина ехінококового пухиря заповнена рідиною, в якій іноді вільно плавають сколекси, дочірні і внучаті пухирці. Пухир поступово вкривається сполучнотканинною капсулою, яка утворюється внаслідок реакції сусідніх тканин.
Патогенез. Ехінокок проходить такі стадії розвитку. Дорослі особини живуть у тонкій кишці собаки і диких тварин. Зрілі членики, набиті яйцями, відриваються від стробіли паразита і виділяються назовні з фекаліями або активно виповзають з анального отвору і можуть повзати по тілі тварини. При цьому з члеників вичавлюється багато яєць, які залишаються на шерсті тварин. Членики, які потрапили з фекаліями в грунт, часто розповзаються в ньому в радіусі 25 см, залишаючи там яйця, що дуже стійкі до впливу зовнішніх чинників: витримують температуру до —26 °С і за достатньої вологості можуть зберігати свої властивості протягом 2,5 року.
Людина може заразитися, занести в рот яйця брудними руками після контакту зі шкурами вовків, лисиць або спілкування із собакою, а також у разі вживання забруднених ягід, овочів або води з відкритих водоймищ.
Личинка (онкосфера), яка міститься в яйці, розвивається в тілі проміжного живителя до інвазійної стадії. В тонкій кишці його онкосфери звільнюються від оболонки і за допомогою гачечків проникають у Кровоносні судини. Кров’ю вони заносяться в печінку.
Деякі онкосфери долають печінковий бар’єр і потрапляють у мале коло кровообігу, а через нього — в Легені (другий бар’єр). Та частина онкосфер, яка долає і цей бар’єр, проникає у велике коло кровообігу і може осісти у будь-якому органі. Там із них утворюються пухироподібні личинки. Спочатку пухир розвивається досить швидко. Через 3 міс, локалізуючись у печінці, він досягає 30—40 мм. Через 5 міс сполучнотканинна капсула перетворюється на фіброзну і проростає кровоносними судинами.
У патогенезі ехінококозу важлива роль відводиться сенсибілізації організму продуктами обміну речовин паразита. Це призводить до алергізації організму з появою на шкірі кропив’янки, а в крові — еозинофілії.
У разі розриву пухиря можливий анафілактичний шок з летальним наслідком. При цьому сусідні Тканини заражаються сколексами і утворюються нові пухирі.
Ехінококова кіста механічно впливає на сусідні тканини. Це призводить до порушення функції ураженого, а іноді й суміжного з ним органа.
Клінічна картина ехінококозу різноманітна. Вона залежить від реакції організму на онкосферу, яка проникла в організм, від швидкості росту пухирів, їх розмірів, а також від ускладнень.
У клінічній картині ехінококозу розрізняють три стадії.
Перша стадія — безсимптомна. Вона починається в момент проникнення онкосфери в організм і триває до появи перших ознак захворювання. Стадія ця може тривати до кількох років. Захворювання нічим себе не виявляє. Хворі можуть не знати про захворювання. Воно виявляється випадково. Щоправда, у разі ретельно зібраного анамнезу можна з’ясувати, що хворі відчувають якусь слабкість, немотивоване підвищення температури тіла, яке супроводжується ознобом, розладами травлення. Звичайно цих проявів не помічають.
Друга стадія — стадія виражених симптомів, що характерні для неускладнених кіст. Кіста в цей час досягає великих розмірів. Клінічна картина залежить від її розташування і швидкості росту. У разі швидкого росту, навіть якщо кіста невелика, вона може зумовити значні порушення функції органа. 1, навпаки, за повільного росту, досягаючи великих розмірів, вона може не впливати на його функціональний стан. Будь-які травми або інфекційні захворювання (ГРВІ, Пневмонія) стимулюють ріст пухиря.
Третя стадія — стадія виражених патологоанатомічних змін і ускладнень. Останні можуть виникати як при живому ехінококу, так і тоді, коли він гине. Тому, коли ехінокок гине, це ще не означає, що людина одужує. Навпаки, в цей час і виникає низка небезпечних ускладнень.
У цій стадії кіста, яка збільшується, тисне на орган, з якого росте, або на сусідні органи, спричиняючи низку патологічних змін. Так, кіста, яка локалізується в стегні, може призвести до патологічного перелому, кіста, яка лежить біля спинного мозку, може стати причиною його стиснення і порушення функції нижніх кінцівок. Якщо ехінокок гине, може бути нагноєння або перфорація пухиря.
Іноді в перебігу ехінококозу стадійності не спостерігається, а захворювання виявляється після появи його ускладнень (перфорація чи нагноєння пухиря).
У першій стадії захворювання діагноз ехінококозу встановити складно. Друга стадія супроводжується появою симптомів, які можна розділити на неспецифічні і специфічні. Неспецифічні симптоми вказують на ураження того чи того органа, але не дозволяють визначити природу цього захворювання. Неспецифічні ознаки з’являються раніше за специфічні.
Раннім симптомом ехінококозу є поява болю, який має різний характер (колючий, ниючий, щемкий) і інтенсивність. Хоча дуже сильного болю при ехінококозі не буває. Біль відчувається у ділянці локалізації кісти. Він посилюється у разі фізичного навантаження.
Другою важливою ознакою є поява в тому чи тому місці (залежно від локалізації) малоболючої пухлини різних розмірів і консистенції. За поверхневого розташування її визначається симптом флюктуації. У разі стиснення кістою сусідніх органів і тканин з’являються симптоми, що характерні для ураження певного органа.
Деякі автори характерною ознакою ехінококозу вважають появу кропив’янки, хоча вона буває не завжди. Кропив’янка може мати загальний (вкриває всю поверхню тіла) або локалізований (лише на шкірі в ділянці кісти) характер.
У 60—80 % випадків ехінококової інвазії ехінококом уражається Печінка. Клінічно виявляється лише тоді, коли кіста досягне певних розмірів. Хворий скаржиться на тяжкість у правому підребер’ї, періодичні біль, нудоту, блювання, загальну втому. Під час пальпації печінка збільшена, а у разі поверхневого розташування ехінококової кісти можна її промацати. Захворювання супроводжується шкірним висипанням, жовтяницею, виснаженням. Після нагноєння різко підвищується Температура тіла, з’являється тахікардія, посилюється біль, у крові збільшується кількість лейкоцитів, зменшується кількість еозинофілів, спостерігається зсув лейкоцитарної формули крові вліво.
Небезпечним ускладненням ехінококозу печінки є розрив кісти. За її локалізації на передній або нижній поверхні вміст потрапляє у черевну порожнину, спричинюючи анафілактичний шок. Яєчка осідають в різних ділянках очеревини. За локалізації на верхній поверхні печінки пухир може проривати через діафрагму в плевральну порожнину і легені.
Приблизно у 25 % хворих ехінокок уражує легені. Тут кіста досягає великих розмірів. Захворювання розпочинається із сухого кашлю, кровохаркання, відчуття стиснення в грудній клітці, задишки. З’являється сильний біль, що іррадіює в спину, Серце, надчеревну ділянку. Дихання стає утрудненим. У міру росту кісти випинається відповідна половина грудної клітки, спостерігаються притуплення перкуторного звуку, зміщення Середостіння. Ехінококовий пухир може прорватися в Бронхи і зумовити асфіксію внаслідок закриття їх вмістом пухиря.
Ехінококоз інших органів (Селезінка, нирки, органи таза, мозок, кістки) зустрічається рідко.
З лабораторних методів дослідження важливе значення має аналіз крові. В окремих випадках на 20—30 % збільшується в крові рівень еозинофілів. Еозинофілів частіше спостерігається при множинному ехінококозі, за одночасного ураження печінки й легень, Треба пам’ятати, що еозинофілія — ознака живої кісти. Коли ехінокок гине, еозинофілія зникає.
У діагностиці ехінококових кіст велику роль відіграють різні види рентгенологічного дослідження (рентгеноскопія, томографія, томофлюорографія, бронхографія). Вони не лише дають можливість діагностувати кісту, але й встановити її розміри, динаміку росту.
У останні роки важливе місце в діагностиці відводиться скануванню, ультразвуковому дослідженню, комп’ютерній томографії.
Певну роль у розпізнаванні ехінококозу відводиться біологічним тестам. Серед них велике значення має анафілактична проба, запропонована Кацоні. Для її проведення використовують стерильний фільтрат рідини ехінококового пухиря людини або свійських тварин.
Внутрішньошкірну пробу виконують за такою методикою. За 5 хв до її проведення внутрішні поверхні передпліч протирають 70 % спиртом етиловим. У підготовану поверхню внутрішньошкірно вводять 0,1—0,2 мл ізотонічного розчину натрію хлориду (контроль). Симетрично на другому передпліччі вводять таку саму кількість рідини з пухиря. При позитивній пробі в ділянці Введення антигену з’являються свербіння, почервоніння, набряк. Реакція Кацоні негативна при мертвому ехінококу. В цей же час вона часто буває позитивна за відсутності ехінокока.
Інші біологічні реакції — еозинофільна алергічна проба, реакція преципітації, зв’язування комплемента тощо — не знайшли широкого застосування в клінічній практиці.
Із серологічних реакцій технічно найдоступніша реакція латекс-аглютинації. Для її виконання використовують спеціальну синтетичну смолу — латекс, на часточках якої адсорбується антиген — рідина ехінококових пухирів. Суть реакції полягає в тому, що у разі зміщування сироватки хворого в різному розведенні (1:4 до 1:64) з адсорбованим на латексі антигеном при позитивній реакції на дні пробірки з’являється осад різної інтенсивності. При негативній реакції рідина в пробірках каламутна, аглютинації не спостерігається.
Для виявлення деяких гельмінтів, у тому числі ехінокока, розроблено високоефективну серологічну реакцію ензиммічених антитіл (РЕМА). Її запропоновано у 1978 р. на VII міжнародному конгресі, присвяченому інфекційним і паразитарним захворюванням, у Парні. Для цієї реакції рекомендовано використовувати очищені за допомогою хроматографії антигени ехінокока.
Рідше, ніж Echinococcus granulosus, зустрічається Echinococcus multiloculans. Він є збудником альвеолярного гітадидозу. Для цього захворювання характерна наявність (частіше в печінці) великої кількості пухирців розміром 1x1, 4x4 мм, в порожнині яких міститься збудник з інфільтрованим, пухлиноподібним ростом.
Кінцевим живителем є руда лисиця, рідше « собака, кіт. Вважається, що 40 % цих тварин заражені ехінококом. Проміжними живителями є дрібні гризуни (миті, щурі) і людина.
Клінічно альвеолярний ехінококоз виявляється в пізніх стадіях захворювання і нагадує за перебігом злоякісні процеси. За локалізації в печінці у хворого виникає жовтяниця, збільшуються печінка і селезінка. Ехінококові кісти можуть проривати через діафрагму в плевральну порожнину і легені. Захворювання часто дає рецидиви і метастази.
Лікування ехінококозу тільки оперативне. Що швидше воно буде проведене, то краще для хворого, бо не виникнуть небезпечні ускладнення. Випадки самовилікування при ехінококозі (за рахунок смерті паразита, кальцинації загиблих пухирів) бувають дуже рідко, тому на них розраховувати не варто.
Консервативне лікування можливе лише у разі протипоказань до операції (тяжка серцево-судинна недостатність, глибокі функціональні порушення печінки). Консервативне лікування, крім симптоматичного (знеболювальні, протикашлеві препарати, загальнозміцнювальні засоби, дезінтоксикаційна терапія, при нагноєних кістах — антибіотики і сульфаніламідні препарати), включає і специфічне. Це такі препарати, як флубендазол, альбендазол і, особливо, мебендазол. Останній призначають по 10 г на добу перорально протягом 2 тиж. При цьому зменшуються або зникають ехінококові кісти, що підтверджується рентгенологічним або серологічним дослідженням.
Для лікування ехінококозу використовують і низькочастотний ультразвук, який згубно діє на зародкові елементи ехінокока.
З метою підготовки до операції хворим призначають калорійну дієту, вливання 40 % розчину глюкози з аскорбіновою кислотою, тіаміном, піридоксином, інсуліном, переливання крові, плазми, введення вікасолу, кальцію хлориду, кислоти амінокапронової, антигістаміннйх препаратів.
Вид оперативного втручання визначається локалізацією ехінокока, розмірами кісти, загальним станом хворого.
Однією з перших операцій, запропонованих для лікування ехінококозу, була ехінококектомія. Вона полягала в розтині і дренуванні ехінококової кісти. Операція має низку недоліків (тривале загоювання рани, у разі локалізації Кісти в печінці — утворення гнійних і жовчних нориць, виснаження хворого). Через це зараз вона має обмежене застосування (у разі тяжкого стану хворого, при великій кісті з багатьма дочірніми пухирями і складною локалізацією паразита, наприклад, у лівій частці печінки в ділянці хребетного стовпа.
Операція ехінококектомія полягає у видаленні паразитарної кісти. Її виконують у двох варіантах: відкритому і закритому. У разі відкритої ехінококектомії (операція Зенгера—Ліндеманна) після видалення всіх елементів паразитарної кісти краї розрізаної фіброзної капсули підшивають до очеревини, апоневрозу ( чи плеври) і дренують (марсупіалізація кісти). Потім лікують так само, як глибокі гнійні рани.
Більшість хірургів віддає перевагу закритій ехінококектомії (операція Торнтона). Вона полягає у розтині ехінококової кісти, видаленні її вмісту і оболонок і зашиванні фіброзної капсули наглухо. Порожнина, яка залишається після відсмоктування рідини, поступово зменшується, виповнюється грануляціями і рубцюється. Оскільки на місці зашивання фіброзної капсули іноді утворюються непаразитарні кісти, деякі автори рекомендують по-іншому закінчувати цю операцію: тампонада порожнини кісти сальником на ніжці в поєднанні із уведенням поліетиленової трубки; зашивання фіброзної капсули ззовні ввертаючими швами; склеювання порожнини ціанакрилатним клеєм; часткове або повне вирізування фіброзної капсули.
Після видалення оболонок кісти порожнину фіброзної капсули рекомендують обробляти 2—5 % розчином формальдегіду в гліцерині, хоча після такої обробки іноді спостерігається тяжка інтоксикація організму. З огляду на це було запропоновано таку методику обробки порожнини: порожнину капсули ретельно осушують і 3 хв обробляють 3 % спиртовим розчином натрію сульфату. Йод пригнічує життєдіяльність плодоносних елементів ехінокока і інших мікробів; натрію сульфат виявляє знезаражувальну, протинабрякову, протипаразитарну і десенсибілізуючу дію.
Деякі автори як радикальний метод лікування ехінококових кіст пропонують резекцію ділянки, сегмента, частки органа, в якому локалізується кіста, разом з фіброзною капсулою.
Профілактика ехінококозу повинна вестися в таких напрямках:
1) боротьба з бродячими собаками;
2) обов’язкова дегельмінтизація всіх зареєстрованих собак 4 рази на рік;
3) правильна організація санітарного контролю на бойнях, що виключає можливість використання заражених ехінококом органів тварин або годування ними собак;
4) дотримання правил особистої гігієни після спілкування із собаками;
5) своєчасне спалювання уражених органів і знищення трупів загиблих тварин.
АСКАРИДОЗ
Аскаридоз — один із найпоширеніших гельмінтозів. Захворювання не спостерігається в тих регіонах, де природні умови несприятливі для передачі цієї інвазії, і в тих, де високий рівень санітарної культури населення і комунального благоустрою.
Етіологія. Збудник аскаридозу — аскарида (Ascaris lumbricoides). Це велика нематода: довжина самки досягає 25—40 см, самця — 15—25 см. Головний кінець аскариди має три великі кутикулярні Губи, які оточують ротовий отвір. Хвіст самця зігнутий у бік живота. На вентральній поверхні хвостового кінця розташовується 70 пар великих преанальних і 7 пар постанальних статевих сосочків. Хвостовий кінець самки прямий, має конічний придаток і 2 великі сосочки на черевній поверхні. Яйця аскарид овальної форми, можуть бути заплідненими і незаплідненими.
Аскариди паразитують у тонкій кишці людини. Одна самка за добу виділяє до 200 000 яєць, які з випорожненнями людини потрапляють у зовнішнє середовище. Від 3 тиж до кількох місяців у вологому теплому грунті, з достатнім доступом кисню в яйцях розвиваються личинки. Яйця, які містять личинку, з грунту можуть потрапляти на руки, овочі, ягоди і з ними заноситися в рот. У механізмі забруднення яйцями велику роль відіграють мухи. З проковтнутих яєць у просвіт кишечнику виходять личинки, які проникають у венозну систему і з рухом крові через праву половину серця потрапляють у легені. Тут личинки, розриваючи капіляри, проникають у просвіт альвеол. Проникаючи в бронхи, вони знову потрапляють у глотку, ковтаються із слиною і повертаються у кишечник, де через 2,5—3 міс перетворюються на дорослих аскарид.
У кишечнику людини одночасно може бути до кількох десятків аскарид. Тривалість життя аскариди в організмі людини — до року.
У патогенезі аскаридозу важлива роль відводиться сенсибілізації організму продуктами обміну і розпаду личинок, що може зрештою призвести до виникнення алергічних реакцій. Сенсибілізація організму може бути як у міграційний період аскаридозу, так і під час паразитування дорослих аскарид у кишечнику. У деяких випадках розвивається тяжка картина анафілактичного шоку з порушенням функцій серцево-судинної, дихальної й інших систем.
Значення має механічний вплив аскарид на тканини і органи. У легенях, руйнуючи капіляри, вони можуть спричинити крововиливи. У кишечнику аскариди травмують його стінку, зумовлюючи гіперемію, крововиливи, а іноді й некроз. Аскариди, які переміщуються по кишечнику, подразнюють нервові закінчення, призводячи до спазму кишок. У деяких випадках аскарида може проривати стінку кишки й виходити у вільну черевну порожнину, що стає причиною перитоніту.
У печінці аскариди спричинюють холангіоектази, холангіт, гнійні процеси у жовчних протоках і паренхімі власне печінки.
У підшлунковій залозі у разі інвазії її аскаридами можуть виникнути крововиливи, гнійно-некротичні процеси.
Антиферменти, що їх виділяють гельмінти, негативно впливають на систему травлення. Аскариди виділяють ензими, які допомагають їм засвоювати з кишкового вмісту живителя Вуглеводи, білки і жири.
Під впливом аскаридозу погіршується перебіг багатьох інфекційних захворювань: черевного тифу, кору, скарлатини, дифтерії, дизентерії.
У клініці аскаридозу розрізняють дві фази: ранню, або міграційну, і пізню, або кишкову. Перша фаза пов’язана з міграцією личинок з кишечнику в легені, бронхи, глотку і знову в кишечник. У цій стадії можуть спостерігатися шкірна висипка, кропив’янка, яка супроводжується сильним свербінням. Для першої стадії характерні так звані летючі еозинофільні інфільтрати в легенях. На рентгенограмах вони виявляються у вигляді затемнень різних розмірів, інтенсивності і конфігурації. Можуть бути поодинокими або численними. Вони нестійкі і через 4—10 діб зникають. За великих інфільтратів перкуторно відзначається укорочення легеневого звуку.
Поява інфільтратів супроводжується еозинофілією, загальним нездужанням хворого, кашлем і болем у грудній клітці. Температура тіла рідко буває високою. Печінка збільшена, болюча.
Кишкова фаза аскаридозу частіше перебігає безсимптомно. Іноді бувають диспепсичні прояви, підвищення або зниження апетиту, слинотеча, біль біля пупка. Пронос може чергуватися із запором.
Хворі скаржаться на головний біль, дратівливість, неспокійний сон, зниження розумової і фізичної діяльності.
В ранній стадії діагноз ставлять на підставі клініки, серологічних реакцій, наявності личинок аскарид у харкотинні. У кишковій фазі захворювання вирішальне значення має виявлення в калі яєць глистів.
Хірургів цікавить не стільки сам аскаридоз, як ускладнення його. Ускладнення звичайно є наслідком порушення рівноваги між макроорганізмом і паразитом, що призводить до посиленої Міграції статевозрілих аскарид у кишечнику і їх проникнення у ті чи ті органи. Порушення такої рівноваги часто зумовлюється змінами хімізму, прийомом деяких медикаментів, продуктів Харчування, оперативним втручанням.
Ускладнення і їх лікування. Серед ускладнень аскаридозу на першому місці стоїть кишкова непрохідність. Частота її коливається від 0,7 до 6 % і більше. Особливо часто вона спостерігається в дитячому і юнацькому віці. Кишкова непрохідність при аскаридозі може бути динамічною (спастичною) і механічною (обтураційною).
Причиною спазму кишки в якомусь обмеженому відрізку може бути механічне подразнення аскаридою її стінки або вплив на неї токсинів. Унаслідок цього закривається просвіт кишки. Непрохідність ця супроводжується появою колькоподібного болю різної локалізації, частіше в ділянці пупка.
Біль дуже сильний, переймистий. Живіт здутий, чітко виражена перистальтика кишечнику, Пальпація болюча. Місцеві зміни супроводжуються загальною реакцією організму на грунті інтоксикації (ціаноз, нудота, блювання, тахікардія, зниження артеріального тиску).
Кишкову непрохідність на грунті аскаридозу від інших видів непрохідності відрізняє невідповідність між місцевими змінами і загальним станом організму на висоті приступу кольки і між ними: виражені зміни під час приступу і задовільний стан хворого між приступами. Затримка газів і випорожнення спостерігаються не завжди.
Характерним для обтураційної кишкової непрохідності, яка є наслідком закриття просвіту кишки клубком аскарид, є промацування в черевній порожнині еластичної, дрібногорбистої, рухомої пухлини («глистяна пухлина») різної величини, тістоподібної консистенції. Пухлина ця — клубок аскарид. Частіше вона локалізується в правій здухвинній ділянці. Утворення не болюче. Інколи клубок аскарид зникає, щоб через деякий час з’явитися знову. У цьому клубку може нараховуватися до кілька сотень аскарид. Обтураційна непрохідність на грунті аскарид може розвиватися гостро і підгостро. У разі підгострого перебігу ознаки непрохідності наростають поволі, протягом кількох діб, У разі гострої непрохідності вони з’являються протягом кількох годин. Загальний стан хворого за обтураційної непрохідності на грунті аскарид порушується меншою мірою, ніж за странгуляційної, інтоксикація виражена слабше.
Механічно подразнюючи стінку кишки, глисти можуть спричинити інвагінацію (форма кишкової непрохідності, коли одна петля кишки заходить у другу, що частіше буває в ділянці ілеоцекального кута), або заворот кишки.
Якщо інтенсивні консервативні заходи (атропіну сульфат, но-шпа, паранефральні новокаїнові блокади, клізми) не дають бажаного ефекту, показана термінова операція — лапаротомія, Бажано обережно розім’яти клубок глистів і перевести їх у дистальні відділи кишечника. Коли це не вдається, виконують ентеротомію (розкриття просвіту кишки) і видаляють аскариди, Якщо кишка змінена, її резекують.
Аскарида може перфорувати змінену (внаслідок того чи того патологічного процесу) стінку кишки або шлунка і вийти у вільну черевну порожнину. Слабкими в стінці травного каналу бувають місця накладання під час якихось операцій швів, У післяопераційний період аскариди можуть проходити між швами в черевну порожнину. У всіх цих випадках розвивається типова Клініка розлитого перитоніту, яка теж вимагає негайного оперативного лікування.
Глисти можуть підніматися вгору травним каналом у Стравохід і заповзати в трахею і бронхи, зумовлюючи асфіксію. Це особливо часто буває під час блювання.
За наявності у хворого дивертикулу Меккеля (випинання стінки тонкої кишки в термінальному її відділі) аскариди іноді заповзають у нього, зумовлюючи запальний процес його стінки (дивертикуліт), що теж є підставою для екстреного оперативного втручання.
Аскариди можуть бути причиною гострого апендициту (заповзають у просвіт червоподібного відростка, закривають його, створюючи сприятливі умови для розвитку інфекції). Гострий апендицит на грунті аскаридозу супроводжується деструктивними змінами стінки червоподібного відростка, що сприяє перфорації і виходу аскариди у вільну черевну порожнину.
Міграція аскарид у жовчні протоки зустрічається рідше. Вона відбувається як за життя, так і після смерті. В цей же час заповзання аскарид у жовчні шляхи є небезпечним ускладненням,, бо може бути причиною гострого холециститу, холангіту, абсцесів печінки. Лікування аскаридозу жовчних шляхів оперативне.
Специфічне лікування аскаридозу в ранній стадії мало вивчене. За вираженої форми застосовують антигіетамінні препарати. В кишковій фазі призначають левамізол, мебендазол, препарати піперазину. Добрі наслідки дає ентеральне введення кисню.
Ускладнені форми аскаридозу в більшості випадків вимагають оперативного лікування.
Профілактика аскаридозу полягає у масовому і плановому обстеженні населення та лікуванні хворих, санітарному благоустрої Міст. Перед операцією всіх хворих треба обстежувати на аскаридоз, У разі виявлення яєць глистів слід проводити дегельмінтизацію. Овочі і фрукти миють теплою водою, обливають окропом.
ЕНТЕРОБІОЗ
До групи нематод (круглих черв’яків) належить гострик (Enterobius vermicularis). Він спричинює ентеробіоз. Хвороба уражає переважно дітей (в 50 % випадків).
Етіологія. Гострик — невеликий круглий глист білого кольору, завдовжки 0,5—1 см. Хвіст загострений. На його передньому кінці є невелике здуття, стравохід має характерне колболодібне розширення, Через тіло самки просвічує Матка, шо заповнена яйцями. Гострики паразитують у кінцевому відділі тонкої кишки і в товстій кишці людини. Переднім своїм кінцем вони фіксуються до стінки кишки. Вночі самки виповзають з анального отвору для відкладання яєць. Це супроводжується сильним свербінням в ділянці ануса і навіть явищами катарального запалення слизової оболонки прямої кишки.
На шкірі біля ануса і промежини одна самка відкладає від 7000 до 17 000 яєць. Під час розчухування шкіри яйця потрапляють під Нігті, на білизну, простирадло, а відтак у ротову порожнину. В кишечнику з яєць виходять личинки і продовжують розвиватися. Тривалість життя гостриків в організмі — 1—2 міс.
У патогенезі ентеробіозу велику роль відіграють механічна дія паразитів на організм людини і розвиток токсико-алергічних реакцій. Механічне пошкодження відбувається в ділянці прикріплення гострика до стінки кишки. Це часто призводить до виникнення запального процесу. Під впливом екскретів і секретів гострика в стінці кишки утворюються ходи, в які можуть заповзати глисти.
Клінічна картам ентеробіозу характеризується появою сильного свербіння в ділянці ануса і промежини, особливо вночі, болем у животі, втратою апетиту, головним болем. Іноді гострики заповзають у ЖІНОЧІ СТАТЕВІ ОРГАНИ, спричиняючи їх запалення.
Серед лабораторних методів діагностики ентеробіозу важливе місце займає мікроскопія матеріалу, взятого з ділянки ануса та промежини. Зскрібок краще робити вранці. Аналіз треба повторити тричі. В калі яйця виявляють рідко, бо самки не відкладають їх у кишечнику.
З хірургічних ускладнень ентеробіозу треба назвати гострий апендицит, Перитоніт і гнійні ураження прианально!' ділянки та промежини внаслідок потрапляння інфекції в тканини під час розчухування шкіри. На червоподібний відросток гострики справляють механічний і токсико-алергічний вплив. У гістологічних препаратах червоподібних відростків іноді виявляють гострики. Причому частіше — при хронічному апендициті. Гістологічно в слизовій оболонці відзначають її виразкування, в глибині виразок містяться глисти.
Апендицит як наслідок гострикової інвазії може перебігати у трьох формах;
1) хронічний апендицит, який має таку саму клініку, як і хронічний апендицит іншої етіології, лише з більш вираженою інтоксикацією організму (головний біль, нудота, втрата апетиту, запаморочення, загальна слабкість, підвищена слинотеча);
2) гострий апендицит, приступ якого частіше виникає вночі, коли найбільша активність гостриків;
3) апендикопатія на грунті інвазії гостриком, що характеризується раптовою появою різкого болю по всьому животі або в правій здухвинній ділянці, нудоти, блювання, проносу, дизуричних явищ, субфебрильної температури тіла. Приступи короткотривалі, але повторюються. Між приступами хворий відчуває тупий біль у животі.
Лікування гострого і хронічного апендициту, що спричинюється гостриковою інвазією, оперативне з подальшою дегельмінтизацією.
Лікування ентеробіозу повинно поєднуватися із застосуванням профілактичних заходів, щоб запобігти аутореінвазії. Перед початком лікування людина повинна прийняти душ, аби змити із шкіри яйця гостриків, замінити всю білизну, в тому числі постіль. Спати бажано в щільних трусах, які щодня треба прати і прасувати. Уранці і ввечері обмивати промежину теплою водою з милом.
Для лікування ентеробіозу застосовують мебендазол, піперазин, а також уводять в кишечник кисень через пряму кишку.
Профілактика ентеробіозу полягає в систематичному (не рідше одного разу на рік) обстеженні дітей дошкільних установ і молодших класів. Зскрібки досліджують не менше трьох разів. Якщо було виявлено яйця гостриків, обов’язково обстежують усіх членів сім’ї. Треба дотримувати особистої гігієни: коротко стригти нігті, після сну і туалету мити руки з милом тощо.
У плановому порядку перед тим, як допустити до роботи, обстежують працівників громадського харчування і прирівняних до них осіб.
ЦИСТИЦЕРКОЗ
Цистицеркозом (Cysticercosis) називають зараження людини фінами ціп’яка (Tenia solium).
ЕТІОЛОГІЯ І ПАТОГЕНЕЗ. Свинячий ціп’як має довжину від 2 до 8 м. На голові, крім чотирьох присосок, є 22—23 гачки, за що він і одержав назву озброєного ціп’яка.
Свинячий ціп’як, або солітер, паразитує в тонкій кишці людини і свійських тварин. Членики, які містять запліднені яйця, виділяються у зовнішнє середовище з випорожненнями. Вони ковтаються свиньми. Потрапивши в Шлунок, яйця звільняються від шкаралупи. Онкосфера, яка при цьому вивільнилася, прориває стінку шлунка або кишки, проникає в кровоносне русло і з кров’ю заноситься в різні органи й тканини тварини. Там зародок перетворюється на цистицерк (фіну).
Цистицеркоз у людини розвивається лише у разі потрапляння яєць ціп’яка в шлунок. Зараження відбувається у разі використання в їжу зараженого свинячого м’яса, яке не було належним чином термічно оброблене, а також забруднених яйцями ціп’яка овочів тощо.
Яйця ціп’яка можуть потрапляти в шлунок із верхніх від ділів тонкої кишки під час блювання (аутоінвазія). Під впливом шлункового соку онкосфери звільняються, проникають у кровоносне русло і з рухом крові заносяться в різні органи і тканини (підшкірна основа, м’язи, головний і Спинний мозок, очі, серцевий м’яз, легені та ін.), де зародки перетворюються на цистицерки.
Цистицеркоз характеризується утворенням у скелетних м’язах, головному і спинному мозку, очах, рідше брижі, печінці, легенях, плеврі і кістках пухирів (цистицерків), розміри яких коливаються від 4x4 мм до 3x3 см.
Клініка цистицеркозу: нудота, блювання, втрата апетиту, головний біль, запаморочення, неспокійний сон, іноді часті кашкоподібні випорожнення, а також прояви, що характерні для кісти.
Якщо цистицерки не розташовуються біля життєво важливих органів, вони не зумовлюють будь-яких помітних змін.
З метою діагностики проводять мікроскопію калу, оглядають членики, які виділилися з фекаліями.
Для діагностики цистицеркозу застосовують рентгенологічні Методи (звапнований цистицерк помітний у м’язах і підшкірній основі), а також серологічні реакції флюоресцентних антитіл і непрямої гемаглютинації з антигеном із цистицерків.
Лікування цистицерка оперативне — вилущення.
Профілактика цистицеркозу полягає у своєчасному лікуванні хворих, проведенні санітарно-гігієнічних заходів (благоустрій туалетів на садибах, закрите утримання свиней). М’ясо свиней повинно проходити ветеринарно-санітарну експертизу.
АМЕБІАЗ
Амебіаз (Amoebiasis) — протозойне дизентерійною амебою (кишковий захворювання, яке характеризується амебіаз) або вторинним ураженням ураженням стінки товстої кишки внутрішніх органів амебами, які проникають з кишечнику (позакишковий амебіаз).
Носії дизентерійної амеби зустрічаються всюди, але амебіаз спостерігається частіше в Середній Азії, на Кавказі, Далекому Сході.
Етіологія і патогенез. Збудником амебіазу є дизентерійна амеба (Entamoeba histolytica). Місцем її проживання є Товста кишка. У своєму розвитку вона проходить стадії вегетативних форм (трофозоїтів) і цисти.
Розрізняють 4 вегетативні форми дизентерійної амеби:
1) велика вегетативна форма (середні розміри становлять близько 25 мкм). Вона найбільш патогенна, проникає в стінку товстої кишки, утворює виразки, які можуть кровоточити. Її виявляють у випорожненнях хворого;
2) дрібна, або просвітна, форма (середні розміри — 20 мкм). Вона не патогенна, хоча за певних умов може набувати патогенних властивостей. Заселяє проксимальний відділ поперечної ободової кишки;
3) тканинна амеба. Досягає величини 20—25 мкм;
4) у напівоформлених фекаліях виявляють мало рухомі предцистозні форми амеб розмірами 12—25 мкм. Це перехідні форми від просвітних до цист.
Цисти утворюються в кишечнику з вегетативних форм за несприятливих для амеб умов. Вони круглої форми, розмірами 10x15 мкм.
Головним джерелом інфекції є людина Просвітні формі амеби, пасивно просуваючись разом із вмістом кишечнику, потрапляють у його юнцеві відділи. Тут для амеб створюються несприятливі умови, і вони або гинуть, або вкриваються оболонками і перетворюються на цисти. З калом цисти виділяються у навколишнє середовище, де можуть довгий час зберігатися. Цисти забруднюють різні предмети і потрапляють у рот людини. В травному каналі оболонка їх розчиняється. З ядер утворюються нові амеби.
Збудники проникають у слизовий і підслизовий шари кишки, де розмножуються і руйнують тканини. У товстій кишці утворюються виразки величиною від мікроскопічних до кількох сантиметрів у діаметрі, які кровоточать. Іноді виразки проникають аж до серозної оболонки.
У зв’язку з дисемінацією амеб можливе ураження печінки, легень, мозку, шкіри й інших органів. У них можуть розвиватися абсцеси.
Клінічна картина. Інкубаційний період при амебіазі триває від 2 до 4 тиж. Захворювання перебігає гостро або хронічно. Хвороба, яка почалася гостро, без лікування може набути хронічного перебігу з періодичними рецидивами і ремісіями. Захворювання починається з ознак коліту. Випорожнення часті (до 15 разів на добу) і за ураження прямої кишки супроводжуються болючими тенезмами. Калові маси містять слиз і кров. У легких випадках випорожнення бувають 2—3 рази на добу, кашкоподібні. Хворий відчуває біль внизу живота. Температура тіла звичайно нормальна. За тривалого перебігу розвиваються виснаження і анемія.
З метою діагностики досліджують кал. Для цього треба брати свіжі випорожнення, бо амеби протягом 10— 20 хв втрачають рухомість, що утруднює діагностику. Цисти амеб у калі зберігаються до кількох годин.
У гострій стадії хвороби з калом частіше виділяються великі й тканинні вегетативні форми, у період одужання — просвітні форми і цисти.
За підозри на амебний абсцес досліджують гній. Для діагностики амебіазу, особливо позакишкових форм, застосовують серологічні реакції: гемаглютинації, імунофлюоресценції, ензиммічених антитіл.
Ускладнення і їх лікування. Для хірурга більше значення мають ускладнення, що виникають у разі поширення паразита лімфатичними і кровоносними шляхами. Частіше це амебний абсцес печінки, абсцеси головного мозку, шкіри, легень, Остеомієліт.
Діагностика цих ускладнень вимагає іноді додаткових методів дослідження (томографія, Ультразвукове дослідження, сканування печінки та ін.).
З кишкових ускладнень можна назвати гангрену і перфорацію товстої кишки. Перфорація є наслідком руйнування стінки кишки глибокими виразками. Клінічна картина характеризується ознаками перитоніту, який за своїм перебігом відрізняється від перитоніту, спричиненого перфораціями іншого походження: момент перфорації Не чіткий, рідко спостерігаються блювання, затримка випорожнень і газів, здуття живота. Напруження м’язів передньої черевної стінки і симптом Щоткіна—Блюмберга слабко виражені. У флангах притуплений перкуторний звук. Під час перкусії зникає печінкова тупість. Випорожнення рідкі, з кров’ю і слизом.
Загальний стан хворого тяжкий, риси обличчя загострені, притомність затьмарена. Пульс може бути сповільненим, AT зниженим. Під час оглядової рентгенографії живота під діафрагмою виявляється газ.
Лікування цього ускладнення оперативне.
Рідкісним ускладненням амебіазу є амебома (амебна пухлина, амебна гранульома). Захворювання розвивається у людей, які тривалий час хворіють на амебіаз і не лікуються. В ураженій ділянці навколо кишкової стінки утворюється різних розмірів перифокальний інфільтрат. Макроскопічно — це щільне утворення з гладенькою поверхнею. Гістологічно — це хронічне продуктивне запалення. Амебоми можуть звужувати просвіт кишки, зумовлюючи обтураційну непрохідність, нагноюватися і проривати, спричинюючи перитоніт.
Лікування амебоми консервативне. У разі ускладнень показана операція.
Апендицит при амебіазі теж зустрічається рідко, але про нього треба пам’ятати. Він виникає внаслідок поширення запального процесу з кишки на червоподібний відросток або безпосереднього ураження його амебами. Клініка гострого апендициту подібна до клініки апендициту іншої етіології.
Різниця полягає лише в тому, що гострий апендицит розвивається на тлі кишкового амебіазу. Лікування амебного апендициту оперативне в поєднанні зі специфічною терапією.
Стеноз товстої кишки — тяжке ускладнення амебіазу, хоча зустрічається рідко. Розвивається частіше в дистальному відділі товстої кишки. Є наслідком тривалого перебігу захворювання тоді, коли виразка у стінці кишки заміщується фіброзною тканиною. Діагноз ставлять на підставі ознак кишкової непрохідності, яка поступово наростає.
При явищах вираженої кишкової непрохідності показане оперативне лікування.
З позакишкових ускладнень передусім треба назвати абсцес печінки (рідше буває абсцес легень і мозку). У печінку амеби потрапляють через судини портальної системи. Амебні абсцеси можуть бути поодинокими або численними.
Клінічна картина амебного абсцесу печінки залежить від багатьох чинників: локалізації абсцесу, їх кількості і розмірів, стадії захворювання, наявності вторинної інфекції, втягнення в процес сусідніх органів. Клініка характеризується загальними проявами інтоксикації і місцевими ознаками ураження печінки.
Амебний абсцес печінки підлягає комплексній консервативній терапії із застосуванням засобів проти амебно-бацилярної інфекції, а також препаратів, які стимулюють захисні сили організму. У разі великих розмірів абсцесу, коли консервативна терапія неефективна, а також у разі проривання абсцесу показане оперативне втручання.
У легені амеби проникають верхньою порожнистою веною, через портальні судини та печінку.
У легенях розвивається амебна пневмонія або абсцес. З’являються кашель з виділенням харкотиння, лейкоцитоз, підвищується температура тіла. Лікування легеневих ускладнень консервативне і лише дуже рідко — хірургічне (відкрите дренування гнояка або резекція легені).
Специфічна терапія амебіазу здійснюється еметином, хлороквіном, орнідазолом, метронідазолом.
Профілактика амебіазу полягає в благоустрої населених пунктів і підвищенні санітарної культури населення. Велике значення мають запобігання фекальному забрудненню довкілля, зокрема водойм, грунту, добре водопостачання. У осередках амебіазу воду перед застосуванням треба кип’ятити. Овочі і фрукти ретельно мити і обливати окропом. Осіб, які зв’язані з громадським харчуванням, періодично обстежують на амебоносійство. Хворих на амебіаз госпіталізують і лікують до повного зникнення як амеб, так і цист.
ТРИХІНЕЛЬОЗ
Етіологія і патогенез. Трихінельоз (Trichinellosis) розвивається за умови потрапляння в травний канал людини чи тварини сирого або недостатньо звареного м’яса свиней, ведмедів, кроликів тощо, у якому містяться інкапсульовані м’язові трихінели (Trichinella spiralis). Це — мікроскопічна нематода, самка якої має довжину 2,2— 3,7 мм, самець — 1,4— 1,6 мм.
Личинки трихінел у процесі перетравлення зараженого м’яса звільняються від капсул і переднім кінцем занурюються в стінку тонкої, рідше сліпої кишки. Через 30—40 год вони перетворюються на напівзрілих паразитів, які живуть у середньому 10— 20 діб. Самки після Запліднення відокремлюють молоді личинки, які з кров’ю або лімфою потрапляють у м’язи, де розвиваються. Через 30—60 діб навколо них утворюється сполучнотканинна капсула, яка з часом звапнюється. Личинки після цього можуть зберігати життєздатність до 25 років.
Клінічна картина. Хвороба починається з підвищення температури тіла, ознобу, болю в животі і набряку повік. Згодом з’являються біль у м’язах і прогресуюча їх ригідність. Уражаються м’язи кінцівок, тулуба, грудної клітки, жувальні м’язи, діафрагма. Все це може призвести до тризму, порушення ковтання, дихання, мови. Для підтвердження діагнозу досліджують кров (еозинофільоз), визначають серологічні реакції (реакція преципітації), внутрішньошкірну пробу. Часто допомагають рентгенологічний метод дослідження (ділянка звапнення у м’язах), а також біопсія м’язів.
Специфічним препаратом для лікування трихінельозу є тіабендазол. Крім цього, проводять симптоматичне лікування (серцеві, антигістамінні препарати, глюкоза, Вітаміни, кортикостероїди).
Профілактика трихінельозу полягає в забезпеченні правильного режиму утримання свиней. Не допускається споживання м’яса свиней і інших тварин, яке не пройшло ветеринарно-санітарний контроль.
OПІСТOРХO3
Етіологія і патогенез. Опісторхоз (Opisthorchosis) — гельмінтоз системи печінки і підшлункової залози. Збудником його є невелика трематода (Opisthorchis felineus) — 8—13 мм. У статевозрілій стадії вона паразитує в жовчних шляхах печінки, жовчному міхурі і підшлунковій залозі людини, кота, собаки, лисиці і деяких інших ссавців. Розвивається в прісній воді. Проміжним живителем опісторха є прісноводний молюск. Додатковим живителем, через якого відбувається зараження, є риба (лящ, короп). Яйця, які виділяються з калом людей, що хворі на опісторхоз, потрапляють у воду і проковтуються молюсками битиніями. У молюсках розвиваються і розмножуються личинки гельмінтів, після чого у воду виходять личинки — церкара. Церкарії проникають у тіло риби, де локалізуються в м’язах. Тут вони інцистуються і перетворюються на метацеркарії. Кінцевий живитель (людина, коти, собаки, лисиці, ондатри, норки) зарахуються у разі поїдання сирої або недовареної риби. Метацеркарії в кишечнику звільняються від оболонки (цисти), проникають у жовчні шляхи і перетворюються на зрілих гельмінтів.
У патогенезі опісторхозу важливу роль відіграє механічна дія паразита. Втягуючи в свої присоски стінку жовчних і панкреатичних проток, вони пошкоджують її. Скупчуючись і обволікаючись слизом, механічно закривають просвіт проток, спричинюють застій жовчі, а за наявності інфекції — запальні процеси.
Опісторхи, крім механічної дії, виявляють і токсичний вплив на організм.
Клінічна картина опісторхозу буває різною: від безсимптомних форм до тяжких, які можуть закінчуватися смертю.
Більшість хворих скаржаться на біль у надчеревній ділянці і правому підребер’ї, диспепсичні розлади. Часто збільшується і стає болючою печінка. Жовчний міхур збільшений. Незначно підвищується температура тіла. Хворий скаржиться на головний біль, безсоння, дратівливість. У крові — анемія і еозинофілія.
Діагноз ставиться на основі клінічної картини і результатів допоміжних методів обстеження, особливо аналізу калу і жовчі. Яйця в цих екскрементах можна виявити не раніше, ніж через місяць після зараження.
З хірургічних ускладнень опісторхозу треба назвати гнійний холангіт, кістоподібне розширення жовчних проток зі стоншенням їх стінки, перфорацією і перитонітом, первинний рак печінки, гострий панкреатит.
Лікування. Молоді опісторхи стійкі до антигельмінтної терапії. До неї вони стають чутливими лише у разі досягнення статевої зрілості. А тому в ранніх стадіях захворювання застосовуються антигістамінні препарати (димедрол, супрастин і т. ін.). У тяжких випадках призначають гексахлорпараксилол (хлоксил) і стероїдні препарати.
Специфічне лікування хлоксилом поєднують з патогенетичною і симптоматичною терапією: дуоденальне зондування, спазмолітичні, жовчогінні, антигістамінні препарати.
Хірургічні ускладнення опісторхозу вимагають оперативного лікування.
Профілактика опісторхозу полягає в охороні водоймищ від забруднення фекаліями. Велике значення мають санітарно-освітня робота серед населення, роз’яснення того, що не можна їсти сиру рибу. Проводять масову дегельмінтизацію населення хлоксилом.
ФІЛЯРІОЗ
У країнах Південної Азії, Африки, Південної Америки, в острівних тропічних країнах дуже поширений філяріоз. За даними ВООЗ, на нього хворіють близько 250 млн людей. Хвороба спричинюється такими нематодами, як філярії, котрих є кілька видів. Найпоширенішим серед них є Wuchereria bancrofti, що зумовлює філяріоз Банкрофта.
Філяріоз — підступна хронічна хвороба, яка клінічно виявляється прогресуючим лімфангітом та блокадою лімфатичних судин, переважно нижніх кінцівок та мошонки, різким набряком цих органів та розвитком слоновості їх.
Дорослі черви (самці завдовжки 25 —40 мм, діаметр — 0,1 мм, самки — відповідно 80—100 мм і 0,2— 0,3 мм), які живуть переважно в лімфатичних судинах та вузлах нижніх кінцівок (пахвинні, підколінні, пахові), позаочеревинних тканинах, придатках яєчка, молочній залозі та інших органах, виплоджують мільйони личинок — мікрофілярій (довжина — 120—320 мкм та діаметр 7,5— 10 мкм). Останні поширюються лімфою та кров’ю по всьому організмі. Особливо інтенсивно надходять вони в кров уночі.
Комарі (москіти), які є проміжними живителями цього паразита, під час укусу заражених людей самоінфікуються. В організмі комарів (кулекс, анофелес тощо) личинки скидають свою оболонку, пенетрують через стінку кишки до м’язів ротової частини комара, де за 2 тиж досягають уже довжини до 2 мм. Під час укусів здорових людей комарі передають їм мікрофілярії. Останні потрапляють уже в дермі в Лімфатичні судини ТА піднімаються в Лімфатичні вузли. Через тривалий латентний період (іноді місяці) мікрофілярії реінвазуються в кров, звідки знову поглинаються комарами. Зараження людини супроводжується алергічними реакціями, лихоманкою, еритемою, орхоепідидимітом та іншими розладами.
У лімфатичних судинах, переважно нижніх кінцівок та мошонки, в яких осідають та дозрівають філярії, останні спричинюють запальну реакцію у вигляді гіперплазії ендотелію (розвиток так званого облітеруючого лімфангіту) та перифокальної інфільтрації тканин еозинофілами й іншими мононуклеарними лейкоцитами, яка призводить до утворення фібротизації тканин, стовщення шкіри та гіперкератозу. У разі загибелі паразита фібропластична реакція сусідніх тканин спричинює розвиток гранульом з епітелюїдних та гігантських тканин. Набряк тканин та фібротизація їх супроводжуються блоком ліфматичних судин та ретроградним склерозом лімфатичних каналів.
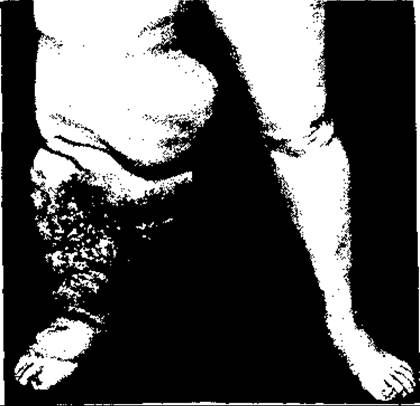
Мал. 111. Слоновість ноги з дерматитом, що розвинулась унаслідок захворювання на філяріоз
Лімфедема нижніх кінцівок та мошонки призводить до прогресуючої слоновості їх, яка частіше виникає через 10 років від початку хвороби (мал. 111).
Лікують філяріоз консервативним шляхом (діетилкарбамін і т. ін.). У деяких випадках ускладнень філяріозу (слоновості) застосовують пластику.
Последнее обновление: 14/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.