Антибіотики (властивості, застосування, взаємодія) - М.П. Черенько 1999
Відкриті пошкодження. Рани. Укуси комах та змій
ВІДКРИТІ ПОШКОДЖЕННЯ
Велика група відкритих пошкоджень, головною рисою яких є порушення цілості загального покриву — шкіри та зовнішніх слизових оболонок, об’єднує в собі насамперед рани, а також термічні і електричні пошкодження, мікротравми (екскоріації, садна, уколи), Укуси змій та ужалення комах, відкриті переломи тощо.
Клінічна значущість пошкоджень цього типу визначається передусім двома обставинами. По-перше, це пов’язано з ризиком їх для життя потерпілих унаслідок таких ускладнень, як масивні кровотечі та інфекції. По-друге, рана — це неминучий елемент усіх хірургічних лікувальних втручань, що складають основу сучасної хірургії з вищезазначеними можливими ускладненнями і загрозою для пацієнта. Тому проблему рани вважають однією з головних у хірургії, а кваліфікацію хірурга великою мірою визначає його вміння лікувати рани, запобігати усіляким їх ускладненням.
РАНИ
Визначення та Класифікація. Рана — механічне раптове пошкодження шкіри або зовнішньої слизової оболонки тіла (здебільшого разом із глибше розташованими шарами Тканини) з порушенням їх цілості.
Поранення — глибше відкрите пошкодження тканин, часто з травмуванням органів, чи сукупність пошкоджених тканин і органів уздовж ранового каналу (С.С. Гірголав, 1956).
Патогенез випадкових ран обумовлюється взаємодією енергії механічного травмівного агента (з усіма його особливостями — розмірами, масою, формою, напрямком дії тощо) та анатомо-фізіолоіічних властивостей (еластичності, спротиву розтягненню та стисканню) тканин, насамперед шкіри та слизової оболонки. Шкіра здорової людини, а також сухожилки, кістки, м’язи володіють значним опором щодо дії механічних чинників. Значно меншою опірністю відзначається слизова оболонка, особливо підшкірна основа. Різноманітні патологічні стани людини різко послаблюють еластичність, міцність шкіри та інших тканин. Зокрема, дуже знижується опірність шкіри щодо розриву при гіповітамінозі С, гіперкортицизмі (хвороба та синдром Іценка—Кушінга; гіперкортицизм, пов’язаний з використанням кортикостероїдів з лікувальною метою, наприклад для Лікування бронхіальної астми, деяких колагенозів тощо), цукровому діабеті та інших видах порушення обміну і хворобах.
Що гостріший предмет (знаряддя), то легше виникає рана та обмеженіше пошкодження тканин він спричинює. Навпаки, тупі предмети зумовлюють рани у разі дії з більшою силою, ніж гострі, але зона ушкодження тканин при цьому більша.
За умовами виникнення рани поділяються на випадкові та зумисні. Під останніми розуміють рани, які наносять з лікувальною метою, тобто операційні. За наявністю чи відсутністю мікробного забруднення (контамінації) рани ділять на асептичні, чисті та забруднені мікрофлорою. До асептичних належать лише операційні рани, всі ж випадкові рани мікробно
забруднені. За формою рани бувають лінійні, дірчасті (вікончасті), клаптеві, скальповані тощо, а за кількістю — одиночні або численні (множинні). Рани можуть бути із втратою тканин та без неї, а лише з порушенням їх цілості. Залежно від травмівного знаряддя рани поділяють на дві великі групи — вогнепальні, що наносяться вогнепальною зброєю, та невогнепальні, до яких належать усі інші рани, в тому числі й ті, що наносяться холодною зброєю. З огляду на особливості та складність і тяжкість вогнепальних ран їх вивчення та лікування є предметом окремого розділу хірургії — воєнно-польової хірургії.
Всі невогнепальні рани діляться за конкретним видом пошкоджуючого предмета та механізмом виникнення їх. Це різані, рубані, колоті, забиті, рвані, розчавлені чи розміжчені, укушені, отруєні, мішані рани.
Різані рани (vulnus incisum) наносяться гострими предметами ножем, лезом бритви, косою, склом, листовим залізом тощо.
До рубаних (vulnus caesum) належать рани, які завдаються важкими гострими предметами — сокирою, мечем, заступом тощо.
Колоті рани (vulnus punctum) спричиняються загостреними тонкими предметами (голкою, цвяхом, шилом, пером, вістрям плавника риби, кісткою риби чи птаха тощо).
Забита рана (vulnus contusum) виникає у разі забиття тупими предметами чи падіння тіла на твердий тупий предмет.
Рвана рана (vulnus laceratus) наноситься гострозубчастим чи гачкоподібним знаряддям, особливо якщо воно швидко рухається (пилки, гаки та інші), а також важкими предметами, що діють під гострим кутом до поверхні тіла, під час падіння тіла під таким кутом до поверхні твердого предмета, при вибухах. Вона виникає у разі попадання кінцівок у барабани машин, супроводжується розривами і часто відриванням (травматична ампутація) пальців, ступні, кисті і навіть усієї верхньої або нижньої кінцівки. Різновидом рваних ран є скальповані або ж клаптеві. їх спричиняють падаючі під гострим кутом до поверхні тіла важкі предмети, що нерідко мають велику дотичну поверхню. Відривається широкий клапоть шкіри і підшкірної основи від тканин, що лежать глибше. Він зовсім втрачає зв’язок з материнським ложем або тримається на одній ніжці. Такі рани зустрічаються, наприклад, на голові внаслідок попадання в трансмісію Волосся у разі порушення техніки безпеки. У далекому минулому такі рани (зняття скальпа з черепа) наносили американські індійці своїм полоненим ворогам.
Розчавлена або розміжчена рана (vulnus conquassatum) утворюється у разі стискання тканин, переважно кінцівок, між твердими масивними предметами (у разі падіння на ноги чи на руки бетонних плит та блоків станків тощо). Ці рани часто бувають під час транспортних катастроф.
Укушена рана (vulnus morsum) — рана від укусу тваринами (собаки, кішки, лисиці, щура тощо) або людиною. За формою вона може бути рваною.
Отруєна рана (vulnus) — це рана, в яку одночасно з виникненням потрапляють отруйні речовини або яка виникає внаслідок укусу отруйних змій чи уколу таких самих риб. Отруєні рани, що містять хімічну отруту, належать головним чином до вогнепальних.
Мішана рана (vulnus mixta) спричинюється змішаним механізмом. Наприклад, ножем може бути нанесена колото-різана рана, а падінням на ногу важкого металевого предмета — забито-рвана.
Вогнепальні рани (vulnus sclopetaria) залежно від походження (виду зброї) діляться на кульові, осколкові, отруєні та комбіновані. Останні зумовлюються дією різних чинників (вогнепальна зброя, теплова енергія, вибухова хвиля та проникаюча радіація). Множинними частіше бувають забиті, укушені та вогнепальні рани.
Кожна рана супроводжується порушеннями тканин за межами ранового каналу чи порожнини. Вони можуть бути легкими, оборотними, у вигляді струсу клітин, чи тяжкими, з серйозними порушеннями кровообігу в них, що згодом може призвести до їх змертвіння. Залежно від величини та зони ушкодження тканин виділяються рани з малою зоною ушкодження — різані, колоті, частина рубаних; рани з великою зоною ушкодження — забиті, розміжчені, укушені, рвані і, особливо, вогнепальні. Рани, які мають вхідний та вихідний отвори, називаються наскрізними. Рани, що супроводжуються пошкодженням великих магістральних судин, нервових стовбурів, суглобів, порожнин тіла та внутрішніх органів, або інфікуються, або ж супроводжуються пошкодженням іншої природи (Опіки тощо) мають назву ускладнених. Вони значно небезпечніші за неускладнені.
Рани з великою зоною ушкодження тканин, складною формою ранового каналу (порожнини) називаються також складними. Рани з малою зоною ушкодження вважаються простими. Складні рани — це переважно рвані і розміжчені, вогнепальні.
З урахуванням прилеглих до рани порожнин тіла чи суглобів рани діляться на проникаючі (в порожнину — черевну, плевральну, черепа, суглоба) і непроникаючі.
Рани класифікують також залежно від давності їх виникнення. Рани, що нанесені не давніше як 12 —24 год тому, вважаються свіжими, нанесені понад 24 год тому — несвіжими.
Клінічна симптоматика рани, перебіг і тип загоювання її та прогноз на видужання потерпілого визначаються індивідуальними особливостями хворого, характером рани, ступенем та видом мікробної контамінації її, давністю, а також її локалізацією.
Клініка ран. Рана спричинює в організмі потерпілого загальні та місцеві розлади, які широко варіюють за силою та частотою залежно від особливостей і стану самого організму хворого, рани і її локалізації та навколишніх умов середовища.
Головними проявами рани є біль, кровотеча, зяяння рани чи тканинний дефект та порушення функції органа (організму). Серед загальних порушень найчастішим є синдром болю. Його не буває лише у людей з порушенням функції ЦНС унаслідок хвороби чи травми (сирингомієлія, третинний Сифіліс, травматична чи пухлинна блокада больової чутливості, переривання провідності на рівні слинного мозку тощо). Іноді болю не відчувають у момент ураження люди, що перебували у цей час в стані різкого емоційного напруження, алкогольного чи наркотичного сп’яніння.
Біль виражений більшою мірою у людей з неврівноваженою нервовою системою, з переважанням процесу збудження, у дітей та молодих людей; у осіб з великою зоною пошкодження тканин та у разі нанесення їх тупими предметами (масивне пошкодження нервових елементів), а також тоді, коли рани локалізуються на кистях, обличчі, грудях, статевих органах, промежині. Біль відчувається сильніше на передній поверхні тулуба, а на кінцівках — на внутрішніх. З інших загальних реакцій організму на рану частими є напруження нервової та ендокринної (з гіперсекрецією катехол-амінів) систем, порушення функції серцево-судинної системи та метаболізму (блідість, прискорення пульсу, спрага тощо), які в деяких хворих зумовлюють непритомність або шок. Непритомність частіше буває у людей з лабільною нервовою системою (нейроциркулярною дистонією) і може спостерігатись навіть при невеликій рані. Вона пояснюється гострим порушенням живлення мозку і проявляється нудотою, потемнінням у очах, дзвоном у голові, зблідненням та короткочасною втратою притомності. Хворий опритомнює у разі надання йому горизонтального положення, застосування збудливих речовин та забезпечення вільного доступу свіжого повітря.
Шок виникає переважно у разі тяжких поранень (забиті, рвані та розміжчені рани з травматичною ампутацією чи скальпуванням, які супроводжуються не тільки сильним подразненням мозку, але й кровотечею).
Локалізація рани також відіграє велику роль у розвитку шоку. Зокрема, найчастіше ускладнюються шоком рани з великою зоною ушкодження, що локалізуються на кінцівках (стопа, кисть), у ділянці суглобів, промежини і статевих органів, а також живота. Багато ран, особливо з малою зоною ушкодження тканин, окрім болю, не супроводжуються клінічно помітними загальними порушеннями.
Місцеві прояви ран та їх клінічні ознаки дуже залежать від походження, характеру їх, локалізації розташування довгої осі рани відносно так званих ліній Лангера, а також від загального стану потерпілого.
Головний місцевий симптом ран — кровотеча. Але за пошкодження невеликих судин, якщо не порушена система згортання крові (гемофільний синдром), кровотеча не буває великою і незабаром спонтанно зупиняється внаслідок утворення тромбів, які закривають отвір судин. За інших рівних умов кровотеча завжди більша з різаних та рубаних ран, ніж з ран, що нанесені тупим знаряддям. Це пояснюється малим пошкодженням тканин у разі перших і масивним — у разі других. За останніх утворюється багато факторів згортання крові та спостерігається закручування внутрішньої оболонки судин. Рани обличчя, голови, промежини та статевих органів супроводжуються сильнішою кровотечею, ніж рани інших локалізацій, унаслідок доброго кровопостачання цих ділянок. Різані та рубані рани мають рівні краї, поверхня їх дуже кровоточить. Забиті, рвані та розміжчені рани мають нерівні, зазубрені та розчавлені краї, з крововиливами в них і навколишні тканини. У ранах є згустки крові. Якщо великі судини не пошкоджені, такі рани можуть бути навіть «сухими».
Рани скальповані та клаптеві дуже кровоточать. Колоті рани майже не супроводжуються кровотечею, якщо рановий отвір закритий Кров’яним згустком. Також мало кровоточать рани укушені. Отруєні рани супроводжуються незначною кровотечею, якщо отрута (змії чи хімічна) підвищує згортання крові, якщо ж навпаки (буває у разі укусу гримучої змії, гадюки), — кровотеча буває сильною.
Зяяння рани (розкриття) залежить від напрямку осі її стосовно ліній натягання шкіри, напрямку скоротливих (еластичних) волокон, еластичності тканин, глибини та об’єму втраченої тканини. Різані та рубані рани, які не супроводжуються втратою тканини і нанесені паралельно до напрямку еластичних елементів шкіри (ліній Лангера) та м’язових волокон, не зяють і, навпаки, зяяння їх велике у разі перпендикулярного напрямку рани до цих волокон.
Якщо під час пошкодження виривається частина тканин, рани зяють незалежно від напрямку довгої осі їх стосовно еластичних волокон шкіри. Але й ці рани зяють більшою мірою тоді, коли довга вісь рани розташована перпендикулярно до ліній натягу шкіри.
Усі названі загальні та місцеві ознаки стосуються лише свіжих ран. Рани несвіжі за клінічною картиною звичайно дещо відрізняються від свіжих. Насамперед треба враховувати наявність ознак запального інфекційного процесу. Залежно від ступеня розвитку його, зокрема характеру ексудату, несвіжа рана може бути інфікованою або ж гнійною. Перша характеризується появою серозного запального ексудату, друга — гнійного. Крім того, в несвіжій рані вже можна помітити оком осередки некрозу тканин (межу між травмованими і здоровими тканинами).
Порушення функцій організму в цілому і окремого органа залежать від величини і характеру рани, а також від її локалізації. Навіть маленька рана на пальці зумовлює порушення функції всієї кінцівки. При деяких професіях (музиканти, хірурги тощо) така рана може спричинити тимчасову втрату працездатності. Деякі рани, зокрема складні, можуть призвести до стійкого порушення функції органа та втрати працездатності, а іноді й смерті пацієнта, особливо у разі розвитку тяжких ускладнень.
Загоювання ран — дуже складний біологічний процес, що включає низку патофізіологічних, гістоморфологічних та біохімічних реакцій, остаточним наслідком якого є відновлення анатомічної цілості пошкоджених тканин (усунення тканинного дефекту) та їх функції. Воно відбувається завдяки регенерації, тобто репродукції, відтворенню собі подібної тканини. До неї здатні лише деякі так звані прості тканини — епітелій шкіри та слизових оболонок, сполучна тканина, нервові волокна, кістки, а з компактних органів — Печінка. Всі інші високоспеціалізовані тканини регенерувати не можуть, і тому дефекти в них відновлюються шляхом репарації, тобто заповнення сполучною (грануляційною) тканиною, з якої в завершальній стадії загоювання формується рубець. Навіть новоутворений епітелій шкіри повністю не відновлює архітектоніку, він позбавлений потових залоз та волосяних фолікулів. Процес загоювання рани має багато стадій. Є чимало класифікацій поділу процесу загоювання ран на стадії. У переважній кількості класифікацій процес загоювання ран ділиться на три стадії, чи фази, і лише в окремих з них — на дві. Але назви стадій дещо різні — залежно від критерію, який той чи той автор кладе в основу своєї класифікації, — патофізіологічний, клінікоанатомічний чи клінікобіохімічний. Першу стадію частіше називають стадією запалення, очищення, або підготовчою, а згідно з двостадійною класифікацією І.Г. Руфанова і його послідовників — фазою гідратації (оводнення). Друга стадія має назву заповнення, проліферації чи фіброплазії, а за класифікацією І.Г. Руфанова — дегідратації; третя стадія — рубцювання, фібротизації або ремодуляції рубця та епіталізації. Найпоширенішим і найбільш науково обгрунтованим є виділення трьох стадій загоювання ран на підставі клініко-гістопатофізіологічних критеріїв. Найбільш прийнятою є класифікація, запропонована М.І. Кузіним та Б.М. Костючонком, які виділяють стадію запалення, стадію регенерації (проліферації та дозрівання грануляційної тканини) та стадію перебудови рубця й епітелізації.
Перша стадія — запалення — є філогенетично обумовленою відповіддю тканини живого організму на пошкодження незалежно від його характеру — механічне, фізичне, хімічне чи біологічне. Тому вона не є суто специфічною для рани. Ця стадія є переважно очищувальною (очищує від продуктів розкладу пошкоджених тканин та екзогенного забруднення, зокрема мікробів, шляхом судинних реакцій, фагоцитозу та протеолізу) і готує тканини до загоювання. Процеси, що відбуваються в цей період, спрямовані на звільнення рани від змертвілих клітин, сторонніх тіл, мікробів тощо, а також на стимулювання репаративного процесу. Стадія запалення розпочинається з рефлекторної (внаслідок травми) активізації симпато-адреналової системи і гіперпродукції катехоламінів (адреналіну чи епінефрину та норадреналіну, чи норепінефрину), які зумовлюють звуження судин, спрямоване на зупинку кровотечі. У цій короткочасній судинній і реакції поряд із катехоламінами бере і участь низка хімічних посередників-медіаторів, або трансмітерів (гістамін, і серотонін, простагландини, лейкотрієни та ін.), які вивільняються з різних клітин сполучної тканини, крові (тромбоцити, базофіли) та і інших тканин у зоні рани. Дія гістаміну нетривала, близько 30 хв. Серотонін взагалі має невелике значення як медіатор судинної реакції. Тривалішою є дія кінінів та простагландинів. Останні хоч швидко інактивуються (біологічний період півжиття складає 20 с), але діють вони довше за гістамін і є фінальними медіаторами запальної реакції.
У разі пошкодження лише невеликих судин і за нормальної реакції згортання крові (відсутності коагулопатичних синдромів у потерпілого) ця реакція зумовлює зупинку кровотечі. Якщо ж пошкоджено великі судини, мимовільна зупинка кровотечі або зовсім не відбувається, або вона настає запізно і в умовах зниження артеріального тиску, яке їй сприяє.
Скорочення судин і зменшення припливу крові в тканини навколо рани швидко зумовлює в останніх гіпоксію та ацидоз, які у взаємодії з хімічними медіаторами — кінінами, простагландинами і іншими речовинами — змінюють вазоконстрикцію судин на їх розширення (вазодилатацію чи вазоплегію) з припливом крові в судини тканин, що оточують рану, і порушенням її відпливу. Стінка переповнених кров’ю капілярів та венул стає надто проникною не тільки для рідкої чистини крові (Вода, електроліти, білки), але і для клітин — переважно лейкоцитів та меншою мірою еритроцитів (міжклітинні пори в стінці капіляра збільшуються в 2—6 разів — з 38 ангстремів до 50—250, а кількість рідини, що її втрачають капіляри, може збільшитись у 7 разів). Така висока проникність капілярів і венул зумовлюється кінінами (калідин, брадикінін), простагландинами та системою комплементу (остання у поєднанні з кінінами спричинює звільнення місцевими клітинами простагландинів, що синтезуються з арахідонової кислоти). Ці посередники запального процесу та лейкотрієни відповідальні також за хемотаксис лейкоцитів у рану. Повнокров’я судин та вихід із них у позасудинний простір рідкої частини крові (клітин) призводять до набрякання тканин у рані, утворення багатого на білки ексудату в її порожнині, почервоніння шкіри та підвищення температури тканин навколо рани. З пошкоджених клітин рани виходять лізосоми — «ці стартові майданчики запалення», за образним висловлюванням А.І. Струкова. З них вивільнюється велика кількість протеолітичних ферментів — протеаз, що активізують катаболічні процеси та лізис білків. Унаслідок цих процесів у рані і суміжних тканинах відбуваються глибокі фізико-хімічні зміни, що призводять до гіпертонії, деполімеризації, гіперосмії, зокрема, до накопичення катіонів К і Н і наростання проявів ацидозу (останній підвищує активність багатьох протеаз), переходу білків з гелю в золь, обводнення рани. Це збільшує набряк тканин у рані і порушення крово- і лімфотоку в них унаслідок зростання стискання кровоносних мікросудин та лімфосудин (в останніх тиск різко зростає), веде до аноксії клітин і загибелі частини тих із них, які не були зруйновані травмою, але функція яких була порушена. Таким чином, запалення у рані супроводжується збільшенням зони некрозу в ній. Зазначені прояви набряку тканин рани і фізико-хімічні зміни в них зумовлюють виділення чи ексудацію в порожнину рани рідкої частини крові та клітин, утворення ексудату. Останній залежно від свого складу може бути серозним чи гнійним. Коли в ньому переважають складові сироватки крові (вода, електроліти, білок) і мало клітин та фібрину, він називається серозним, а якщо в ексудаті також багато фібрину і лейкоцитів, — гнійним.
Клітинна реакція запального процесу, що відбувається паралельно з наведеною вище судинною, полягає у виході з розширених застійних судин лейкоцитів, головне — поліморфноядерних, які досі займали в цих судинах крайове положення, а потім амебовидними рухами проникають через стінку судин у позасудинний простір, тобто в суміжні з раною тканини і в її порожнину. Механізм, за яким відбувається це переміщення лейкоцитів, досі точно не з’ясований. Спричинюють хемотаксис цих та інших клітин мікроби й елементи загиблих клітин, фібрину та сторонні тіла. Поліморфноядерні лейкоцити створюють протимікробний захист, нейтрофіли, які називаються мікрофагами, — поглинають, або ж фагоцитують, із цих об’єктів переважно мікроорганізми, тобто вони здійснюють у рані протимікробний захист. Через судинну стінку виходить також деяка кількість інших клітин крові, з яких найбільш функціонально значущі — моноцити. Останні проникають у рану як з крові, так і зі сполучної тканини (блукаючі клітини її). Моноцити також є важливими клітинами, що виконують функцію фагоцитів, і, на відміну від нейтрофілів, називаються макрофагами. Вони поглинають переважно часточки загиблих клітин, фібрину та сторонні тіла. Ексудат частково механічно (вимивання), частково фізико-хімічно (шляхом окислення) та ферментативним і імунологічним шляхами (протеази, антитіла, фагоцитоз) очищує рану від продуктів розпаду тканин, мікробів і їх токсинів.

Мал. 53. Гранулююча рана руки
Навантажені поглинутими матеріалами і відмираючі фагоцити самі зазнають лізису, розщеплення протеолітичними ферментами, які звільнюються як з клітин рани, так і з самих фагоцитів, що гинуть.
Позитивну роль у запобіганні поширенню та розвитку мікрофлори в рані в цю стадію відіграє фібрин, що утворюється в рані внаслідок коагуляції фібрину ексудату. Він створює навколо мікробів білкову «стінку-кап- сулу». Ця фібринна капсула навколо мікробів у рані виникає уже через 6 год після поранення. Фібринна оболонка навколо мікробів є, однак, захисним бар’єром і для самих мікробів, оскільки заважає як їх фагоцитозу, так і дії на них антибіотиків і скорочує так званий золотий період дії останніх, обмежуючи його першими 6 год. Але це не означає, що треба відмовитися від застосування антибіотиків і в наступні години. Корисна роль фібрину полягає також у склеюванні країв багатьох ран, а також в утворенні захисного покриття рани (майже непроникного для мікробів ззовні) та каркасу, яким епітелій переміщується на поверхню рани.
Уже протягом запальної стадії загоєння рани (через 16 год) розпочинається друга стадія, регенеративно-репаративна, яка складається з Міграції та проліферації епітеліальних і сполучнотканинних клітин, переважно фібробластів. Джерелом останніх є адвентиціальні клітини судин.
За рахунок проліферації ендотелію судин та фібробластів утворюється так звана грануляційна тканина, яка заповнює порожнину рани (мал. 53). Складається вона з петель, утворюваних під час проліферації судинного ендотелію капілярів, та фібробластів, що оточують їх, і невеликої кількості інших клітин — гістіоцитів, лімфоцитів тощо. Грануляційна тканина внаслідок утворення фібробластами колагену (колаген формується в пучки і зв’язує краї дермісу і структур рани, що лежать глибше, та обумовлює її звуження й міцність) та регресу капілярів перетворюється на рубцеву.
Грануляційна тканина має яскраво-рожевий колір, малозернисту поверхню (зернистість утворюють петлеподібно закручені капіляри) і м’яку консистенцію. Вона виділяє світлу рідину — так званий сік, що має бактерицидну властивість. Окрім того, не маючи лімфатичних судин, вона є непроникною для мікробів. Завдяки названим чинникам та доброму кровонаповненню здорові грануляції стають надійним бар’єром на шляху поширення патогенної мікрофлори. Заповнення дефекту рани грануляціями спостерігається на 5-ту—7-му добу після поранення. Загальна ж тривалість другої стадії складає 10— 15 діб, часто набагато більше. Внаслідок формування в рані колагену, його полімеризації та переорієнтації в напрямку ліній натягу рана звужується, або ж контрагує, через 2 тиж.
Для дозрівання грануляційної тканини, утворення колагену велике значення має постачання організму аскорбіновою кислотою в достатній кількості, без якої гальмується процес перетворення проліну на оксипролін. Міцність рубця на розрив неухильно зростає і майже досягає піку на 6-му тижні.
У третій стадії загоювання рани — після утворення рубця і прикриття рани епідермісом, поряд із інволюцією фібробластів тривають (протягом 3—12 міс) подальша перебудова колагену, переорієнтація його волокон, ущільнення їх. Зменшується кількість капілярів та спостерігається запустіння їх, що призводить до атрофії, розтягування й збліднення рубця.
ВИДИ (ТИПИ) ЗАГОЮВАННЯ РАН
Описані фази (стадії) ранового процесу притаманні загоєнню будь-якої рани.
Але дещо відрізняється кількісно і якісно перебіг у рані біохімічних та морфологічних процесів при загоюванні ран різаних, з тісно замкнутими краями, насамперед операційних (зашитих), і ран зяючих, особливо забито-рваних чи з дефектом тканин (шкіри).
Якщо перші — різані, з замкнутими краями — гояться без нагноєння і швидко, в середньому через тиждень, то другі — зяючі, з нагноєнням — протягом 2—4 тиж і більше. Ці клінічно різні типи загоювання ран були відомі лікарям ще в сиву давнину, а в XIII ст. були науково сформульовані їх характеристики. Бруно Лангобурго запропонував термін — загоювання первинним (per primam intentionem) та вторинним (per secundam intentionem) натягом.
У разі загоювання первинним натягом запальний процес у рані проявляється слабко: набряк тканин незначний, почервоніння не буває, ексудат, якщо і є, то короткочасно і має серозний характер, між краями рани малопомітний шар фібрину, який практично закриває доступ у рану мікрофлори і уже через добу перетворюється на епітеліальне покриття. В глибоких відділах рани грануляційної тканини утворюється (мал. 54) дуже мало і вона дуже відрізняється від звичайної грануляційної, капіляри в ній утворюються шляхом зустрічного надходження з країв рани через фібринні щілини, без утворення сліпих петельок. Міцність рани на розрив розвивається швидше і досягає максимуму раніше, ніж у разі загоєння вторинним натягом. Рана гоїться через 5—10 діб. Рубець малопомітний (особливо коли його вісь збігається з вісями скорочувальних елементів шкіри), відновлення тканини в анатомічному і функціональному відношенні практично повне, хоча за архітектурою рубець епітелію відрізняється від нормального відсутністю в ньому потових залоз та волосяних цибулин.
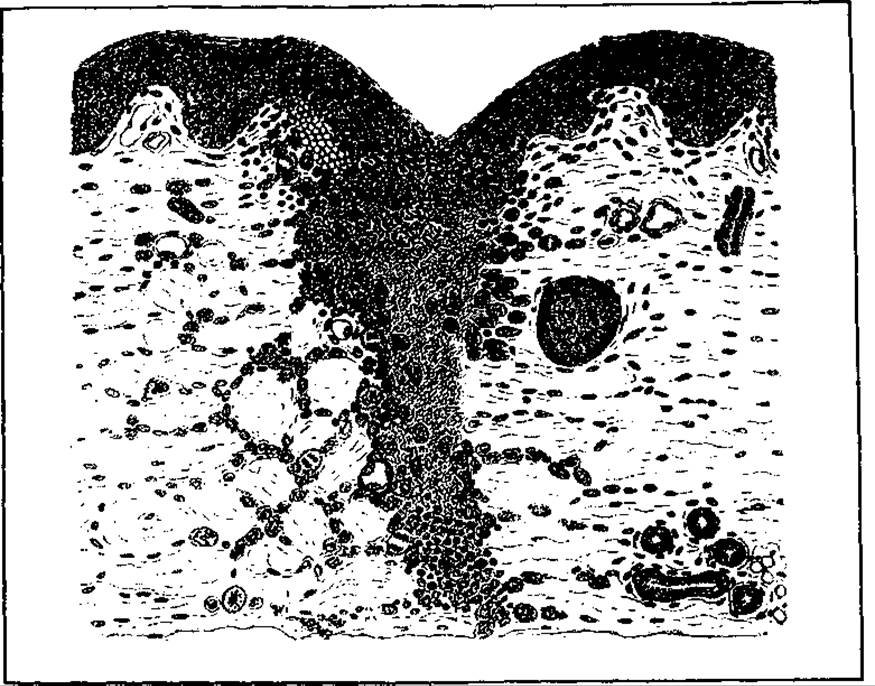
Мал. 54. Мікроскопічна картина у разі загоєння рани первинним натягом
Загоєння рани первинним натягом відбувається за умови тісного змикання рівних малоушкоджених країв рани, мінімальної кількості в рані мертвих тканин, відсутності чи незначної кількості в ній мікробів, відсутності в рані сторонніх тіл, згустків крові (гематоми), якщо не триває кровотеча. Вирішальним, однак, є тісне змикання країв рани. Без цього, тобто у разі зяяння рани, вона не може загоїтися первинним натягом. Первинним натягом звичайно гояться операційні та багато різаних ран. Велике значення для реалізації загоєння первинним натягом мають і загальні умови. У разі порушення загального стану людини (Цукровий діабет, гіповітамінози, анемія та гіпопротеїнемія, порушення імунної системи, іннервації ділянки локалізації рани; наявність інфекційного захворювання), а також дії деяких місцевих негативних чинників, наприклад, забруднення мікрофлорою рани, надмірне стягування її швами, загоєння первинним натягом може не відбутись. У особливих випадках рани можуть навіть зовсім не загоїтися, перетворюючись на хронічні виразки.
Вторинним натягом загоюються всі, незалежно від походження, зяючі рани. Це насамперед рани з великою кількістю в них мікрофлори та некротичних тканин, сторонніми тілами, гематомами тощо. Оскільки такі особливості притаманні головним чином рвано-забитим ранам або ранам іншого походження із втратою значної маси тканини (шкіри), в літературі країн Заходу такі рани (вони звуться вирізаними та вирваними) розглядаються окремо від ран різаних.
Таблиця 3. Відмінності загоєння ран первинним та вторинним натягом
|
Первинний натяг |
Вторинний натяг |
|
Мінімальна втрата тканин, у тому числі за рахунок некрозу Рани звичайно не містять мікрофлори (стерильні або з мінімальною кількістю її) Загоювання відбувається швидко Ексудату нема чи мінімальна кількість серозного Закінчується практично без макроскопічно помітної грануляційної тканини Звуження рани (скорочення) мінімальне (здійснюється головним чином за допомогою швів) Реепітелізація мінімальна |
Значна кількість некротичних тканин та втрата тканин Рани значно забруднені мікрофлорою або інфіковані Загоювання відбувається повільно Ексудація велика, ексудат гнійний Грануляційна тканина утворює широкий рубець Звуження рани (скорочення) велике, рана закривається за його допомогою Реепітелізація велика, і без скорочення рана не здатна закритися |
У разі загоєння рани вторинним натягом процеси дещо відрізняються кількісно і якісно (табл. 3). Запалення при ньому добре виражене: краї рани набряклі, шкіра гіперемійована, ексудація велика і ексудат гнійний, фібрин вкриває всю рану. В стадії проліферації в рані добре помітні грануляції, іноді вони бувають надмірними і виступають над рівнем шкіри так зване дике м’ясо (частіше це буває за наявності в рані сторонніх тіл). Епідерміс, що оточує рану шкіри, добре видний у формі білувато-сірого кільця, диску. Після загоєння рани, закінчення епітелізації утворюється деформівний рубець, який іноді може порушувати не тільки анатомію в ділянці рани, але і функцію органа (контрактура).
Крім загоювання первинним та вторинним натягом, виділяють ще загоювання під струпом. Це різновид вторинного загоювання поверіхневих ран шкіри зі значним дефектом елементів останньої, який не супроводжується розвитком гнійного запалення завдяки утворенню на поверхні рани біологічної пов’язки — плівки із згустків крові, некротизованих клітин та фібрину, які швидко перетворюються на суху масу — струп. Але заповнюється рановий дефект при цьому шляхом розвитку сполучної тканини та епідермісу.
Загоювання первинним натягом — це найраціональніший біологічно та економічно вид загоєння, бо воно завершується майже повним відновленням анатомічного стану тканини та нормалізацією функції органа в найкоротший час. Тому завданням медицини є досягнення, у міру можливості, загоювання ран первинним натягом.
До чистих належать рани, які зумовлені операціями на м’яких тканинах тіла та органах, не уражених інфекцією, і які не є природним середовищем для розмноження мікрофлори. Зокрема це буває у разі видалення периферичних м’якотканинних пухлин, ушивання гриж, струмектомії, спленектомії, операцій на судинах, суглобах, кістках тощо.
Умовно чисті рани — це рани, що незначною мірою забруднюються ендогенною мікрофлорою, оскільки через них виконують операції на органах верхнього відділу травного каналу — стравоході, шлунку та дванадцятипалій кишці — з приводу дистрофічних та пухлинних захворювань.
Забруднені рани — це рани, пов’язані з втручанням на тонкій та, особливо, товстій кишках з відкриттям їх просвіту та на органах грудної і черевної порожнин, уражених запально-інфекційними процесами (апендицит, холецистит, хронічні абсцеси легень та бронхоектатична хвороба, апостематозний нефрит, гнійна інфекція маткових труб та яєчників тощо).
Причин зростання частоти нагноєння післяопераційних ран, яка становить 10 % і більше, багато. Їх можна поділити на об’єктивні, тобто незалежні від хірургів, та ятрогенні, пов’язані з недоліками в організації роботи хірургічних установ та особистими недоліками діяльності хірургів. Серед причин об’єктивного характеру можна назвати такі: 1) різке збільшення серед оперованих людей похилого і старечого віку з порушенням обміну речовин та кровообігу внаслідок атеросклерозу судин, цукрового діабету тощо; 2) різке збільшення тривалості оперативних втручань, реконструктивно-відновні, кардіохірургічні операції, операції з трансплантації тощо, при яких відбуваються різке забруднення повітря і ран екзогенною патогенною мікрофлорою та зміни в стані органів і тканин (Порушення кровообігу, висихання тощо); 3) збільшення вірулентних штамів мікроорганізмів у хірургічних відділеннях в зв’язку з широким вживанням антибіотиків; 4) зниження імунного захисту через погіршення екології (радіологічне та хімічне забруднення тощо); 5) збільшення випадків політравм і гострих хірургічних захворювань (холецистит, панкреатит тощо) та ін.
Серед ятрогенних причин на першому плані стоять грубі порушення режиму асептики як у відділеннях, так і в операційних блоках.
Розвитку ранової інфекції — як гнійної, до якої у людини виробилась значна толерантність, так і анаеробної та специфічної, — сприяють певні умови.
УСКЛАДНЕННЯ РАН ТА ПРОЦЕСУ ЇХ ЗАГОЄННЯ
Ускладнення ран численні і зустрічаються на різних етапах перебігу їх. Вони бувають місцевими та загальними. Найчастіше спостерігаються ускладнення інфекційного характеру. Нерідко також бувають ускладнення рубцево-дистрофічного походження в зоні розташування рани — гіпертрофічні та келоїдні рубці, рубцеві обмеження (контрактури) рухів, рубцеві грижі та діастази на грунті атрофії м’язів, трофічні виразки та рідко — пухлини. Інфекція переважно має характер місцевої гнійної, рідше — гнильної (гнійне та гнильне запалення) і набагато рідше — анаеробної, спорттворчої (газова гангрена та Флегмона) та специфічної (правець, дифтерія). Збудниками перших двох форм гнійної та гнильної — є стафілококи та стрептококи, кишкова паличка, протей, синьогнійна паличка та анаеробні неспоротворчі клостридії — бактероїда тощо.
Загальна ранова інфекція має перебіг головним чином гострої специфічної токсикоінфекції (правець, сказ) та неспецифічної гнійної — Сепсис (гострий та хронічний з рановим виснаженням).
Як місцеві, так і загальні інфекційні ускладнення ран (сепсис) можуть призводити як до зовнішньої кровотечі з них унаслідок арозії судин, так і до внутрішньої (у порожнину травного каналу та внутрішньотканинні крововиливи), а також тромбоемболічних захворювань. Геморагічні та тромбоемболічні синдроми виникають головним чином унаслідок порушення коагуляції крові під впливом інфекції. Інфекційні ускладнення звичайно виникають у ранах випадкових. Але вони часто (у 10 %) спостерігаються і в операційних ранах — як чистих (рідко), так і забруднених.
Для розвитку в тканинах здорової людини місцевої гнійної інфекції мікробна маса повинна складати не менше ніж 106 на 1 г тканини. Але в більшості випадків інфекції рани мікробна контамінація менша, а розвитку інфекції сприяли якісь допоміжні чинники або умови. Такими місцевими умовами є насамперед порушення кровообігу тканин у зоні рани, яке спостерігається при багатьох ранах і особливо при ранах з великою зоною пошкодження (нанесені тупими предметами тощо). Кровообіг у рані порушується внаслідок як пошкодження судин, так і їх тромбозу та стискання при запальному набряці. Порушення кровообігу буває й при чистих операційних ранах і може бути наслідком або травматичного доступу (недостатній розріз і надмірне розтягування рани металевими гачками, що зумовлює пошкодження тканин і тромбоз судин), або розчавлювання тканин затискачами, які грубо накладаються із захопленням великої маси тканин, або дуже щільного зашивання рани і накладання густо швів дуже близько від краю рани. В експериментах на тваринах доведено, що у разі щільного ушивання рани для розвитку інфекції в ній замість 10-6 мікробних тіл за нормального кровообігу в тканинах достатньо 10-2 на 1 г тканини. Сильне порушення кровообігу спричинює також зашивання рани з великим натягом та зловживання електрокоагуляцією з метою гемостазу. Розвитку інфекції сприяють також загальна анемія, гіпопротеїнемія (зниження імунологічного захисту тканин і організму в цілому, який пов’язаний з білковими сполуками), гіповітаміноз, особливо дефіцит вітаміну С, хвороби обміну речовин (цукровий діабет), імунодефіцитні стани, деякі ендокринні хвороби (синдром та хвороба Іценка—Кушінга), штучний гіперкортицизм (при лікуванні бронхіальної астми та колагенозів). Дуже велику роль у розвитку місцевої (як гнійної, так і анаеробної) інфекції відіграє, крім порушення кровообігу в рані, також наявність у ній великої кількості мертвих тканин та закритих, погано вентильованих кишень і каналів, що перешкоджає доступу туди кисню. Мікробні асоціації аеробів з анаеробами в таких умовах взаємно підсилюють один одного, зокрема аероби, поглинаючи кисень, роблять середовище ще більш анаеробним, сприяючи таким чином розвитку анаеробної інфекції.
Велика схильність до розвитку інфекції в рані спостерігається у людей старечого віку внаслідок атеросклерозу та втрати рухливості (і зрештою зниження кровопостачання тканин), а також дистрофічних змін у тканинах, зниження опірності організму.
Інфекційні ускладнення ран, за інших однакових умов, розвиваються частіше в тих анатомічних ділянках, у яких бідніша васкуляризація тканин та більша мікробна забрудненість шкіри і, навпаки, рідше — в місцях з кращою васкуляризацією та меншою забрудненістю. Так, рани на ногах набагато частіше нагноюються, ніж рани на обличчі, шиї, голові та руках. Рани, які проникають глибоко в підшкірну основу, котра відзначається малою опірністю щодо інфекції, ускладнюються частіше, ніж поверхневі, шкірні рани. Вузький рановий канал, що утруднює виділення з рани крові та ексудату, також сприяє розвитку інфекції в рані. Цим пояснюється більша частота нагноєння та виникнення інших видів інфекції при невеликих колотих ранах (порівняно з різаними).
Особливо негативну роль відіграють нестерильний шовний матеріал, який є причиною виникнення імплантаційної інфекції, та низка інших причин. Поряд із порушенням асептики та ятрогенними причинами розвитку ранової інфекції сприяє також необережне поводження з тканинами під час операції.
З розвитком місцевої інфекції в рані тісно пов’язані й інші місцеві ускладнення рани та рубця. Надзвичайно вірулентна інфекція може зумовити розплавлення тромбів у судинах або (рідше) неураженої стінки судини на дні рани і призвести до вторинної арозивної кровотечі.
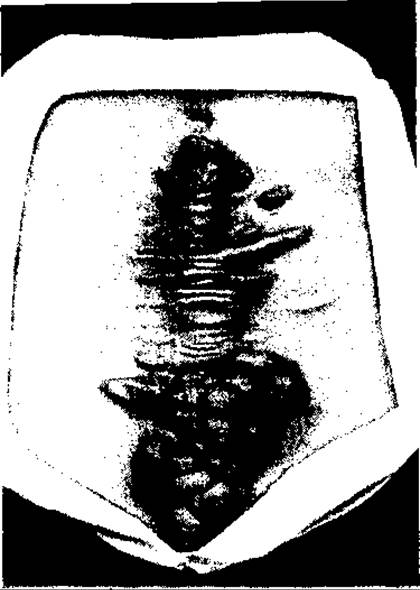
Деформовані та гіпертрофічні рубці також часто є наслідком ранової інфекції. Гіпертрофічні рубці піднімаються над рівнем шкіри, напружені, червоні, болючі, сверблячі. Часто вони утворюються у разі сильного стягування країв рани, механічного подразнення (численні лігатури в ній, тертя одягом тощо) та за несприятливої локалізації рани, наприклад у зоні груднини (тверда основа і малорухома шкіра). Гіпертрофічні рубці (мал. 55) зменшуються, атрофуються та бліднішають. Великі за площею рубці, що вкриті одношаровим епітелієм, нестабільні, дуже легко уражуються, виразкуються. Це може призвести до утворення лускатої карциноми.
Мал. 55. Гіпертрофічний рубець після розтину живота
Від гіпертрофічних рубців треба відрізняти келоїдні рубці. На відміну від перших вони поширюються на непошкоджену шкіру. Безпосередньою причиною як гіпертрофічних, так і келоїдних рубців є гіперпродукція колагену в рані фібробластами.
Келоїдні рубці (мал. 56) пов’язані головним чином з індивідуальними особливостями людини, її генетично обумовленою реактивністю. До них схильні люди з темним кольором шкіри. Келоїдні рубці частіше бувають у разі опікових ран.
Великі, широкі рубці на передній черевній стінці, що звичайно виникають внаслідок інфікування рани і черевної порожнини (перитоніту), стають місцем утворення черевних (вентральних) гриж. На процес загоювання рани відчутно впливають, крім інфекції, також інші чинники. Його гальмують дефіцит кисню в рані, що створюється головним чином через порушення кровопостачання тканин її внаслідок або великого натягу країв рани під час її закриття швами та густого накладання останніх, або набряку в рані чи стискання рани пов’язкою (турнікетний ефект пов’язки) тощо. Навпаки, підвищенням парціального тиску кисню в повітрі сприяє її загоюванню завдяки підвищенню синтезу колагену. При цьому просте підведення кисню до рани діє краще, ніж Гіпербарична оксигенація, яка зумовлює вазоконстрикцію. Загальне та місцеве радіаційне опромінення рани затримує її загоювання. Так само впливають і великі дози кортикостероїдних гормонів. Лідокаїн, прокаїн (новокаїн), циклопропан гальмують процес загоювання ран, оскільки перешкоджають перетворенню проліну на оксипролін. Дефіцит вітаміну С, цинку різко порушує утворення колагену та силу натягу ран (спротив рубця на розрив). У людей, що хворіли на цингу, рани відкривалися навіть через кілька років після їх загоювання.
Мал. 56. Келоїдний рубець після розтину живота
У експериментах на тваринах (морських свинках, щурах) встановлено (R. Niedner, 1995), що серед антисептиків та антибіотиків, які застосовуються для лікування гнійних ран (топічно) є багато таких, що різною мірою пригнічують розвиток грануляцій у рані (токсично діючи на фібробласти, Синтез ДНК, оксипроліну та ін.).
Серед антибіотиків найбільшою мірою негативно впливає на грануляції тетрациклін, меншою мірою — Аміноглікозиди (гентаміцин) та левоміцетин. Практично не гальмують розвиток грануляцій неоміцин і, особливо, бацитрацин.
Серед антисептиків незначною мірою пригнічують розвиток грануляцій йодопірон та срібла нітрат — відповідно на 18 і 25 %. Найбільш негативно впливає на репаративні процеси в рані хлоргексидин: навіть у концентрації 0,05 % він гальмує ріст грануляцій на 57 %, порушуючи синтез ДНК та оксипроліну. Крім того, він токсичний.
Сторонні тіла в рані, в тому числі шви з матеріалу, що не розсмоктується (шовк, лляні, синтетичні нитки — капрон, нейлон, дакрон тощо), часто призводять до затримки загоєння рани через утворення в ній гнійних нориць унаслідок контамінації сторонніх тіл мікрофлорою (імплантаційна інфекція). Інфікуванню швів сприяє їх капілярність (або ж фітильний ефект), яка особливо притаманна швам органічного походження (шовк, бавовняні та лляні нитки). Реакція тканин (асептичне запалення — набряк та проліферація грануляційної тканини) на ці шви також досить значна. Синтетичні нитки, особливо монофільні, мають малу капілярність, і тканинна реакція на них мінімальна. Нитки тваринного походження (кетгут) розсмоктуються, зумовлюючи тканинну реакцію, переважно ексудативну. Безпосередньо підшкірне та шкірне їх накладання сприяє розвитку гіпертрофічних рубців (синтезу колагену). Синтетичні тканини, що резорбуються (з пропіленгліколю), не мають такого впливу на тканини, як кетгут. На особливості шовного матеріалу треба зважати у разі його застосування при лікуванні ран. Для зшивання підшкірних тканин у мікробно котамінованій, особливо інфікованій та гнійній рані, накладають шви, що розсмоктуються, зумовлюючи мінімальну реакцію на них тканин.
Загоювання ран, як великою мірою ферментативний процес, може порушуватись унаслідок стимуляції (рідко) чи інгібіції (переважно) ферментів, що контролюють синтез колагену, зокрема утворення поперечних зв’язків між його волокнами (Д.Мецлер, 1980). Такими інгібіторами, зокрема, є бетаціаналанін, що міститься в зернах солодкого гороху (Lathyris odoratus). Недостатність проколагенпептидази, гальмуючи утворення оксилізину, що потрібний для утворення поперечних зв’язків між волокнами колагену, також пригнічує синтез останнього і затримує загоювання рани. Пригнічення ферментативного синтезу колагену лежить в основі синдромів Елерса—Дан та остеолатирйзму, що проявляються деформацією хребта, суглобів та розривом аорти. Як недостатнє утворення колагену, так і його гіперпродукція, потребують контролю під час лікування ран. Пригнічення цього процесу дуже важливе, особливо у разі лікування опікових ран слизової оболонки стравоходу — для запобігання звуженню, структурі його. До інгібіторів синтезу колагену належить пеніциламін (Д. Мецлер, 1980). Розвиток у рані значної кількості грануляційної тканини, тобто колагену, призводить до утворення масивних широких, майже безсудинних рубців, укритих одношаровим плоским епітелієм. Останній є нестійкий, під впливом навіть невеликих травм часто некротизується з утворенням виразок, які погано загоюються, а іноді взагалі не загоюються і навіть малігнізуються, перероджуючись на злоякісну пухлину. Це вимагає під час лікування ран, що загоюються вторинним натягом, своєчасного активного хірургічного втручання (накладання вторинних ранніх або пізніх, з видаленням грануляцій, швів), яке запобігає утворенню значних мас колагену (великих рубців), оскільки консервативні заходи (УФО, УВЧ, аплікації кортизолу, азотнокислого срібла та інших препаратів) малоефективні.
Головними рисами сучасної хірургії є органозберігання та фізіологічний характер операцій. Для досягнення максимального фізіологічного та естетичного (косметичного) наслідку операції дуже важливе значення мають правильне, анатомічне розташування операційних ран, а також проведення хірургічної обробки випадкових ран. Розрізи під час операції (а також у міру можливості під час хірургічної обробки ран) мають іти паралельно до ліній натягу шкіри, тобто впродовж (чи під гострим кутом) еластичних елементів шкіри та м’язових волокон. Це так звані нормальні, або фізіологічні, розрізи, які мають переважно поперечний чи косо-поперечний напрямок стосовно довгої осі тулуба. Ці розрізи треба намагатися проводити по природних складках шкіри, в яких вони ховаються (камуфляж), або на межі з волосяним покривом тощо.
Визначенню ліній натягу шкіри (ліній Лангера) допомагає напрямок складок, зморшок шкіри при гримасах (обличчя), згинанні шиї, кінцівок тулуба. З цією метою беруть шкіру з підшкірною основою пальцями (максимальна за величиною і найбільш легко утворювана складка, її вісь відповідає лінії шкіри цієї ділянки).
Завдання хірургії в лікуванні ран полягає у відведенні чи зменшенні загрози, яку складає рана для організму. Передусім намагаються зменшити біль, зупинити кровотечу, запобігти системним розладам (шок та ін.) та можливим подальшим інфекційним ускладненням, а також усунути наслідки поранення, тобто домогтися загоєння рани. Загоєння рани відбувається завдяки здатності живого організму до регенерації деяких тканин, насамперед сполучної та епітелію, внаслідок чого або відновлюється попередня структура тканини, або (частіше) ранові дефекти в тканинах заповнюються сполучнотканинними «латками», які органічно зливаються з краями навколо дефекту (репарація).
Оскільки штучно ми поки що не можемо зумовити регенерацію та керувати цим процесом, лікування рани полягає в санації та запобіганні її ускладненням, створенні оптимальних умов для прояву власних сил організму (природи), спрямованих на гоєння рани.
Головними умовами загоювання рани є забезпечення нормального кровообігу в організмі, зокрема в зоні рани, тобто достатнє постачання крові та кисню тканинам, а також нормалізація обміну речовин. Адже поранення дуже часто супроводжується значним порушенням загального і місцевого кровообігу та обміну.
ЛІКУВАННЯ РАН
Історія хірургії якоюсь мірою є історією лікування ран. Кваліфікація хірурга і сьогодні великою мірою оцінюється за його вмінням лікувати рану. Кожен історичний період хірургії відзначався певними рівнем знань, методами і способами лікування ран. Однак усі ці способи до XX ст. були консервативними, безкровними, хоча окремі лікарі задовго до цього висловлювали думку про доцільність використання хірургічного методу. Так, військовий лікар російської армії українець Я.О.Чаруковський, учасник російсько-турецької війни 1828— 1829 рр., у своїй книзі «Военно-походная медицина» (1836—1837) вказував, що «всякую ушибленную рану надо превратить в порезанную и лечить сию скоросоединительно». Яке яскраве, містке за змістом і лаконічне за формою визначення суті первинної обробки рани, операції, яка стала основою лікування свіжих ран майже через 100 років після цього. Однак треба зазначити, що ця геніальна теза не могла бути в ті часи реалізована на практиці, оскільки її не можна було теоретично обгрунтувати через незнання причини нагноєння ран. Консервативний метод лікування ран протягом багатьох століть був емпіричним. Засоби, що використовувалися для лікування ран, були найрізноманітніші — від рослин та їх складових чи продуктів переробки (листя та соки рослин, попіл рослин та тварин), тканин та секретів тварин (жир, кров, жовч, сеча тощо) до хімічних речовин (вино, спирт, сірка, йод, мідна сіль сірчаної кислоти, масла, карболова кислота і т.ін.) і застосовування високої температури (припікання рани розпеченим залізом, заливання її окропом чи киплячою олією тощо).
Лише після з’ясування причин гниття та нагноєння ран, відкриття збудників інфекції ран (Л. Пастер, Д. Лістер, Р. Кох та ін.), тобто з другої половини XIX ст., консервативне лікування ран отримало наукове підгрунтя. Але й після цього консервативний метод, який ще довго залишався єдиним у лікуванні ран (фактично до першої світової війни), не забезпечував бажаних наслідків через неможливість зупинити процеси розмноження мікрофлори та розвитку інфекції в рані. Важливим поштовхом до застосування хірургічного втручання були експерименти П. Фрідріха (1898), який встановив, що після забруднення рани у тварини мікрофлорою остання протягом 6 год пристосовується до умов перебування в середовищі рани і не розмножується. Це дало можливість зробити висновок, що розвитку інфекції в рані можна запобігти за умови видалення заселених мікроорганізмами країв рани в перші години (6 год) після виникнення її, тобто до початку розмноження в ній мікробів. Досягнення хірурги в галузі антисептики та асептики, успіхи в галузі мікробіології та емпіричний досвід поодиноких випадків успішного лікування ран їх розтином стали науковим фундаментом для впровадження в роки першої світової війни французькими хірургами (Gaudier, Lamaitre та ін.), а також окремими хірургами російської армії (М.М. Петров, В.А. Опель, О.П. Кримов) хірургічної обробки свіжих вогнепальних ран. У французькій армії цьому сприяли широка мережа залізниць і висока щільність населених пунктів (Міст), що дозволяло швидко транспортувати поранених у військові шпиталі і там оперувати їх та лікувати без евакуації. Ця операція одержала запропоновану ще Дезо назву — debridement (буквально розсупонювання, тобто розкриття, розтин рани, іноді з частковим видаленням розміжчених тканин). Вона була ще мало схожа на сучасну первинну хірургічну обробку рани, але за умови доповнення методом перманентного промивання рани рідиною Карель—Дакена (хлорною водою) дала набагато кращі наслідки, ніж всі попередні способи лікування ран. Хірургічна обробка рани впродовж двох десятиріч удосконалювалась і поширювалась. Перед Другою світовою війною були в основному розроблені принципи і техніка її проведення. Було встановлено, що без видалення з рани некротичних змертвілих тканин неможливо досягти її санації від мікрофлори і запобігти розвитку інфекції. Домогтися ж звільнення від мертвих тканин одним лише розтином рани неможливо, для цього треба розтин рани доповнювати ще й розрізуванням її країв та дна. У разі неможливості повного видалення ушкоджених тканин потрібно зробити хоч часткове видалення їх. Запровадження в практику хірургічної обробки рани хоч і різко підвищило ефективність їх лікування, не означало, що треба відмовитись від інших методів лікування. Навпаки, досвід засвідчив, що повне вирізування ушкоджених тканин у рані в більшості випадків неможливе, а це означає, що створити з допомогою операції умови для запобігання розвитку інфекції в більшості випадків неможливо. Все це обумовлює застосування й інших, окрім хірургічного, методів лікування ран, спрямованих, зокрема, на пригнічення в них мікрофлори та створення умов, що унеможливлюють її розвиток.
На сьогодні лікування ран є комплексним і диференційованим залежно від характеру (операційна, асептична чи випадкова, свіжа, інфікована чи гнійна), походження рани та індивідуальних особливостей організму постраждалого. Комплексне лікування ран включає як місцеві, так і загальнотерапевтичні заходи. Тактично лікування ран проводиться одночасно місцевими і загальними заходами або ж місцевими заходами на тлі загальної терапії.
Лікування свіжих ран
Головна мета лікування свіжих ран полягає в запобіганні розвитку в них інфекції і одержанні можливостей для закриття їх і загоювання первинним натягом. Найефективнішим способом досягнення такої мети є своєчасне проведення хірургічної обробки рани.
Це складна операція, яка виробилася внаслідок еволюції простішої операції — розрізування рани (debridement). Створення вільного відпливу з рани запального ексудату і змертвілих часток ушкоджених тканин та доступу в глибину рани кисню сприяє зменшенню частоти розвитку анаеробних форм інфекції (правець, газова гангрена), а також гнійної (банальної) інфекції чи зменшенню обсягу та загрози її для стану організму.
Переважна кількість випадкових ран потребує хірургічної обробки. Проте навіть вогнепальні рани у роки Другої світової війни у 20 % випадків не потребували хірургічної обробки (С.С.Гірголав). Хірургічної обробки не потребують: а) невеликі поверхневі різані та забиті рани без розходження країв; б) поверхневі колоті непроникаючі в порожнини рани м’яких тканин без пошкодження важливих структур (судинних та нервових стовбурів); в) наскрізні колоті та вогнепальні рани м’яких тканин та навіть грудної порожнини без пошкодження життєво важливих структур, кровотечі, внутрішньотканинної гематоми і гемотораксу; г) множинні невеликі поверхневі осколчасті рани та деякі інші рани з подібними характеристиками.
Рани, які не підлягають первинній хірургічній обробці, після туалету шкіри навколо них закривають пов’язкою (переважно пов’язкою-наклейкою) з просякнутим антисептиками перев’язним матеріалом. Пов’язки змінюють у перші дні щодня.
Операція первинної хірургічної обробки рани з метою запобігання розвитку інфекції в ній і досягнення загоєння первинним натягом грунтується на мікробіологічних дослідженнях, започаткованих ще в кінці минулого століття (1898 р.) П.Фрідріхом. Ним було установлено, що патогенна мікрофлора, яка потрапила в рану, протягом 6 год зосереджена на її поверхні і не розмножується. Тільки після зазначеного часу мікроби здебільшого починають розмножуватись і проникати в тканини. На основі цих дослідів хірурги дійшли висновку, що розвитку мікрофлори в рані можна запобігти, якщо вирізати її краї та дно у межах здорових тканин у перші 6 год з часу поранення.
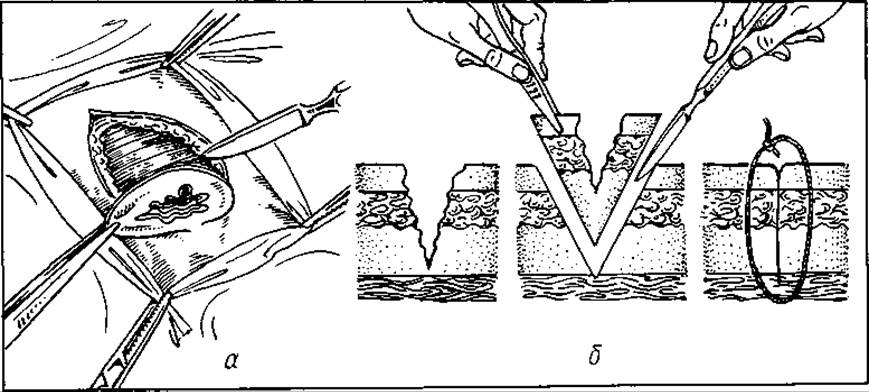
Мал. 57. Хірургічна обробка рани (а,б). Вирізування її країв та дна; закриття швом
Як незабаром виявилось, повне вирізування країв та дна рани частіше неможливе, однак видалення ушкоджених тканин разом із мікробами різко зменшує кількість останніх у рані, унеможливлює їх розвиток, а відтак дозволяє здебільшого створити умови для загоювання рани первинним натягом. Впровадження в практику лікування високоефективних антибіотиків з метою профілактики ранової інфекції, зокрема гнійної, дозволило виконувати останню і в пізніші строки, навіть через 24 год і більше (за відсутності проявів інфікування рани). Така хірургічна обробка рани носить назву пізньої.
Сучасна первинна хірургічна обробка рани складається з таких елементів:
1) дезінфекція операційного поля у радіусі до 10 см навколо рани;
2) знеболювання (загальне чи місцеве — залежно від рани та стану потерпілого);
3) розрізування рани впродовж її довгої осі до дна;
4) ревізія порожнини рани шляхом огляду її (рану розкривають зубастими гачками);
5) видалення з рани сторонніх тіл (осколків металу, дерева, одягу, камінців, землі тощо);
6) вирізування іншим скальпелем пошкоджених країв рани і дна в межах здорових тканин, відступивши від країв 0,5—1,5 см (розмір залежить від локалізації рани, тобто характеру тканин — чи немає в ділянці рани життєво важливих судин, нервів, органів тощо; мал. 57);
7) за неможливості повного видалення дна рани ( а також її країв) видаляють лише найбільш уражені тканини в межах анатомічно можливого;
8) проведення після зміни хірургом рукавичок і інструментів гемостазу в рані шляхом перев’язування судин нитками (переважно такими, що розсмоктуються) чи електрокоагуляції їх;
9) промивання рани хімічними антисептичними засобами (розчинами фурациліну, хлоргексидину, йодопірону тощо);
10) Введення у рану дренажу — гумової смужки або хлорвінілової чи силіконової трубки (залежно від характеру рани та ступеня її контамінації мікрофлорою);
11) закривання рани швами після ретельного видалення пошкоджених тканин. Винятки часто роблять для ран, що локалізуються в ділянці сідниць, стегон. Якщо є сумніви щодо радикальності видалення пошкоджених тканин і за великої контамінації рани мікробами, рану можна залишити на 2—4 доби відкритою і закрити її первинновідстроченими швами.
Великі рвані, забиті та розчавлені рани в більшості випадків не можуть бути радикально очищені під час хірургічної обробки від ушкоджених тканин та закриті первинними швами. Тому їх частіше широко розрізують, видаляють найбільш травмовані їх краї до появи кровотечі з новоутвореної поверхні і після цього залишають на 2— 4 доби не зашитими, закривши їх пов’язкою. Через кожну добу роблять перев’язку і ревізію тканин у рані. Якщо в рані відсутні прояви інфекції (гнійного запалення ), її закривають швами. Якщо з’явилися ознаки подальшого некрозу та розвитку інфекції, рана підлягає повторній хірургічній обробці.
Первиннозатримані (відстрочені) шви особливо часто використовують під час обробки ран на ногах, які через велику забрудненість патогенною мікрофлорою, в тому числі й анаеробною, а також менше кровопостачання порівняно з іншими ділянками тіла частіше ускладнюються розвитком різних видів інфекції.
Первинна хірургічна обробка свіжих ран, ускладнених переломом кісток, пошкодженням магістральних судин та нервових стовбурів, а також втратою великих об’ємів шкіри, одночасно є оперативним (первинна хірургічна обробка рани) і відновно-реконструктивним втручанням: перелом вправляють і фіксують за одним із способів (переважно шляхом метало- остеосинтезу апаратами Ілізарова та ін.), судини та нерви зшивають, дефекти шкіри закривають аутопластичним або місцевим зміщенням шкірно- підшкірних клаптів чи розщепленим клаптем шкіри. Такі рани звичайно дренують з активним припливно-відпливним промиванням їх порожнин антисептиками. При скальпованих ранах гомілки з трикутним дефектом шкіри гомілки або скальпуванням дистальних фаланг пальців закриття дефектів шкіри не може бути успішним шляхом пришивання висячого на ніжці синюшного клаптя — скальпа, він некротизується. Тому такі дефекти треба закрити або вільним розщепленим зрізом шкіри, або пластикою — підшиванням пальця з дефектом до викроєного клаптя шкіри, на тулубі. Відновно-реконструктивні втручання з пластикою шкіри звичайно супроводжуються іммобілізацією кінцівки (гіпсовою чи іншою твердою пов’язкою).
Хімічні антисептики використовують у комплексі заходів лікування ран як для одноразового промивання рани після її обробки, так і для постійного протягом кількох діб після обробки рани (наприклад, при ранах, ускладнених переломом з фіксацією фрагментів кісток за способом металоостеосинтезу). За відсутності антисептиків рану по закінченні обробки треба промити розчином натрію хлориду (0,9 %) або новокаїну.
Під час хірургічної обробки рани остання також може бути опромінена УФ чи розфокусованим лазером, хоча це використовують частіше при лікуванні інфікованих чи гнійних ран.
Завдяки наявності високоефективних антимікробних засобів, передусім антибіотиків, зараз показання до виконання первинної хірургічної обробки ран значно розширені: вона виконується за умови профілактичного введення пораненим антибіотиків, навіть через 24 год і пізніше (за відсутності проявів інфекції або незначного прояву її рану закривають первинними швами чи первиннозатриманими).
У разі нерадикальності (неповноти) первинної хірургічної обробки може бути виконана повторна обробка свіжої рани. Звичайно при ранах, які радикально обробляють у перші 6—12 год після одержання травми (рання хірургічна обробка), профілактичне введення антибіотиків для запобігання розвитку в них інфекції не потрібне. У таких випадках використовують засоби місцевої хімічної та фізичної антисептики (промивання рани після обробки, правильне дренування її та накладання асептичної пов’язки).
Свіжу рану після хірургічної обробки закривають, як і асептичну післяопераційну рану, накладанням на неї швів та зашиванням. В останні роки висловлюється думка про доцільність закриття ран (приведення їх країв у Дотик) пластичними матеріалами (лейкопластирем тощо), які, на відміну від швів, не порушують кровообіг у них. Але через технічні складнощі виконання (необхідність ретельно спостерігати за раною, менша надійність іммобілізації країв рани і можливе порушення зіставлення їх) цей метод ще не одержав поширення в практиці.
Чисту (асептичну) післяопераційну рану лікують звичайно закриттям її швами з повного ліквідацією порожнини між краями і без дренування, рідше — з короткочасним (24 год) дренуванням гумовою стрічкою.
Умовно чисті післяопераційні рани, а також прості неускладнені свіжі різані випадкові рани (останні часто після їх розширення і ревізії) після промивання порожнини антисептиками (фурацилін, йодопірон та ін.) та введення на 24—48 год дренажу—гумової стрічки, закривають швами.
Забруднені операційні рани лікують або так само, як умовно чисті, або залишають їх на 2—3 доби незакритими (шари підшкірної основи та шкіри). Якщо за цей час у них не розів’ється інфекція, то закривають первиннозатриманими швами.
Як операційні, так і випадкові свіжі рани після хірургічної обробки і закриття швами лікують переважно під марлевими пов’язками (наклейками), рідко — під твердими полімерними (клеєві композиції). Зашиті, з добре адаптованими краями рани завдяки фібрину непроникні для мікробів уже через 2 год.
Серед місцевих заходів лікування свіжої рани (як після хірургічної обробки, так і без неї, якщо не потрібна така обробка) широко використовують фізіотерапевтичні та хімічні Методи, що спрямовані на зниження травматично-запального набряку тканин та зменшення болю, на пригнічення розвитку мікрофлори та на стимуляцію регенеративного процесу в рані, прискорення її загоєння. Це УВЧ, інгібітори простагландинів (ацетилсаліцилова кислота), розфокусовані промені лазера, спиртові примочки, зокрема в поєднанні з димексидом — диметилсульфоксидом, Вітаміни, особливо групи В, С, та ін.
Як попередньо зазначалось, лікування рани здійснюється комплексом місцевих та загальних засобів, оскільки вона поряд із локальним ушкодженням тканин супроводжуються загальними та системними порушеннями, ступінь яких широко варіює залежно від величини рани, її походження, мікробної контамінації, особливостей організму та багатьох інших чинників.
Для лікування рани застосовують насамперед знеболюючі препарати (впіати — омнопон та промедол, неопійні аналгетики — анальгін, ібупрофен, тайленол), заспокійливі (броміди, настоянка валеріани лікарської та собачої кропиви звичайної, транквілізатори — діазепам, мепробомат та ін.), снотворні (барбітурати — барбаміл, ноксирон тощо). За погреби вводять розчини різного призначення: плазмозамісні чи гемодинамічні (розчини натрію хлориду, натрію лактату, реополіглюкін та ін.); енергетичні та такі, що коригують обмін (розчин глюкози 5 % та 10 %, амінокислоти та ін.). При ранах, які супроводжуються значною крововтратою (понад 20 % ОЦК), тобто ускладнених травматичним та геморагічним шоком, переливають кров (від 250 до 500 мл і навіть більше), а також білкові препарати (альбумін, протеїн) та реологічні й дезінтоксикаційні розчини (полівінілпіралідон, реополіглюкін, гемодез тощо), вводять значні дож гідрокортизону (100—300 мг і більше).
У разі вимушеної затримки хірургічної обробки рани чи нерадикальної обробки рани зі значною зоною ушкодження тканин та мікробною контамінацією проводять загальну антибіотикотерапію (до визначення характеру мікрофлори та її чутливості до антибіотиків призначають препарати широкого спектра дії). Особливо важливо усунути порушення білкового та вуглеводного обміну — гіпопротеїнемію, зміни, спричинені цукровим діабетом (введення білків та амінокислот, інсуліну), а також обміну вітамінів, особливо С, груп В, А, дефіцит яких звичайно супроводжує розлади білкового та вуглеводного обміну.
У хворих з порушеннями функції серцево-судинної системи, Дихання, сечовиділення застосовують відповідні препарати (серцеві Глікозиди; препарати, що регулюють артеріальний тиск; легеневі антисептики, діуретичні, бронхолітичні та муколітичні засоби, киснева терапія тощо).
Імунологічні порушення коригують за допомогою імуномодуляторів, зокрема імуностимуляторів (тактивін, тимолін, тимоптин, вілозен, левомізол та ін.).
За показаннями застосовують і засоби загальної дії (антикоагулянти та коагулянти, анаболічні препарати, ретабоділ та ін.) та неспецифічні біостимулятори (солкосерил — розчин, спленін, метилурацил), гіпосенсибілізуючі препарати (тавегіл, супрастин, діазолін, димедрол, глюконат кальцію та ін.).
Окремо треба сказати про лікування так званих комбінованих відкритих ушкоджень. Рани у потерпілих, які поряд з механічною травмою одержали ще й зовнішнє радіоактивне опромінення (Комбінована травма), треба особливо намагатись своєчасно обробити та загоїти первинним натягом, оскільки з часом може розвинутися променева хвороба (остання розвивається через кілька діб чи навіть тижнів після опромінення — залежно від дози). Це диктується тим, що променева хвороба різко пригнічує імунітет, гемопоез та регенеративно- репаративні процеси і сприяє розвитку септичних ускладнень рани. Технічно хірургічна обробка рани у потерпілих із зовнішнш опроміненням та навіть у осіб з радіоактивним забрудненням рани майже на відрізняється від обробки звичайної (за винятком організаційних заходів у операційній), проте повинна бути ще радикальнішою щодо видалення травмованих тканин у рані. Самого лише забруднення рани радіоактивними речовинами недостатньо для розвитку променевої хвороби, хоча негативний місцевий вплив на тканини в ділянці рани заподіяти воно може.
Тому поряд із ретельною хірургічною обробкою забруднену радіоактивними речовинами рану треба добре промити антисептиками, особливо такими, як перекис водню, для видалення з рани залишків цих речовин. У хворих із зовнішнім опроміненням хірургічну обробку рани треба поєднувати з проведенням відповідних загальних заходів, спрямованих на детоксикацію організму від продуктів обміну і продуктів загиблих клітин та на підвищення захисних сил його (імунотерапія, переливання дезінтоксикаційних білкових та вуглеводних розчинів, іноді компонентів крові; вітамінотерапія, сорбційна терапія, анти біотикотералія тощо).
Лікування ускладнених гнійною та гнильною інфекцією ран
Гнійна інфекція в рані розвивається звичайно в перші 3—5 діб після поранення.
Серед ускладнених гнійною інфекцією ран виділяють рани інфіковані та гнійні. Інфікована рана має клінічні ознаки інфекційного запалення, серозного характеру: незначні набряк та почервоніння країв рани, виділення серозного ексудату.
Головним проявом гнійної рани є, поряд із вираженими більшою мірою іншими ознаками, запалення, наявність гнійного ексудату.
Такий поділ має практичне значення, зокрема, для лікувальної тактики та прогнозування перебігу загоювання рани. Інфіковану рану залежно від її походження, розмірів та локалізації можна лікувати або активно хірургічно, як задавнену випадкову рану (тобто через 24 год після її одержання), або ж одразу лікувати її консервативними методами.
Активно лікують (первинна пізня обробка) інфіковані рани, не оброблені до цього, невеликі за розмірами і з невеликою зоною ушкодження тканин навколо їх.
Хірургічне втручання при такій рані полягає в проведенні в повному обсязі хірургічної обробки і закритті її первинними швами з дренуванням порожнини і використанні в післяопераційний період фізичних та хімічних методів антисептики і загальної антибіотикотерапії або ж у залишенні рани після хірургічної обробки відкритою з подальшим накладанням первинно- затриманих швів.
Інфікована післяопераційна рана вимагає початкової консервативної терапії: УВЧ чи дія розфокусованих лазерних променів на рану; спиртова примочка (50—55 %); пов’язка з сорбентами (гранульованими чи тканинними), хімічними антисептиками, з димексидом тощо; загальна антибіотикотерапія; іноді ревізія порожнини рани тонким зондом (для виходу ексудату). Якщо така терапія протягом 2 діб не дає ефекту і запалення прогресує, потрібне хірургічне втручання — розкриття рани (часткове чи повне — залежно від ступеня запалення та загальних проявів) і створення умов для вільного і повного відтоку ексудату, а також використання всіх місцевих та загальних заходів щодо пригнічення інфекції (мікрофлори) і для боротьби з інтоксикацією.
Гнійна рана гірше, порівняно зі свіжою (і інфікованою), піддається лікуванню. Це пов’язано з поглибленою дією мікробів та їх токсинів, а також загальною рановою інтоксикацією організму і зменшенням його опірності агресії. Тому лікування цієї рани Передусім включає ліквідацію гнійної інтоксикації та її причини (інфекції в рані) шляхом загальних та місцевих заходів і лише потім — досягнення загоєння, закриття самої рани, нормалізації функції органа.
Для лікування таких ран поєднують консервативні та хірургічні заходи загального і місцевого характеру. При цьому всі місцеві заходи проводять на тлі загальних. Серед останніх найважливіші: 1) дезінтоксикація організму шляхом зв’язування і виведення із організму токсичних речовин — мікробних токсинів та продуктів розпаду тканин і мікробів; 2) корекція процесів обміну та систематична антимікробна (антибіотична) терапія.
Конкретними засобами реалізації цих завдань є передусім проведення інфузійної терапії: внутрішньовенне введення ізотонічного розчину натрію хлориду (0,9 % ) чи натрію лактату, інших сольових розчинів та 5 % розчину глюкози (до 2 л на добу залежно від ступеня інтоксикації); введення полівінілпіралідону, реополіглюкіну чи їх аналогів (400 мл на добу); іноді введення амінокислот, альбуміну, протеїну чи плазми, за рахунок яких, крім іншого (дезінтоксикація та стимуляція), покривають втрати білків; введення з розчином глюкози інсуліну (1 ОД на 4 г глюкози) та вітамінів, особливо кислоти аскорбінової, вітамінів А та групи В; налагодження калорійного та збалансованого щодо інгредієнтів Харчування; внутрішньом’язове, внутрішньовенне (навіть іноді внутрішньоартеріальне), ендолімфатичне чи пероральне введення антибіотиків відповідно до характеру мікрофлори та її чутливості до антибіотика. Серед останніх найефективнішими на сьогодні є напівсинтетичні препарати групи пеніциліну (ампіцилін, амоксицилін, ампіокс тощо), Цефалоспорини II—VI покоління та аміноглікозиди (гентаміцин); тієнам, а також при анаеробній неклостридіальній інфекції — метронідазол, кліндоміцин, ципрофлоксацин тощо.
Місцеве лікування ран проводять головним чином за закритим методом під пов’язкою. Пов’язка на рану повинна задовольняти такі вимоги:
1) видаляти ексудат та токсичні продукти без дегідратації самої рани;
2) захищати рану від вторинної інфекції;
3) підтримувати достатню вологість у рані, яка забезпечує нормальні ділення та міграцію клітин у рані, й температуру на рівні температури тіла (зниження температури пригнічує фагоцитоз);
4) дозволяти проходженню газів, яке важливе для поверхневих ран. У глибоких ранах незначні ацидоз та Гіпоксія стимулюють розвиток грануляцій;
5) не містити токсичних продуктів;
6) зніматись без пошкодження грануляцій та епітелію.
Звичайно, всі існуючі сьогодні пов’язки та матеріали для них не відповідають усім цим вимогам. Проте найфізіологічніші з них марлеві пов’язки (бинтові та наклейки).
Місцеві заходи з лікування гнійних ран спрямовуються у першій стадії (запальній) на: а) зменшення інтоксикації з рани шляхом хірургічного втручання на рані (розкриття її, видалення гнійного ексудату та змертвілих тканин) та налагодження вільного відтоку ексудату і мікробів назовні; б) зменшення набряку в рані (тканинах, що оточують її); в) створення гіперосмотичного середовища в рані в період першої фази її загоєння; г) зменшення кількості мікрофлори в рані (бактерицидними та бактеріостатичними препаратами); прискорення звільнення рани від некротичних елементів тканин; д) сприяння фагоцитозу та регенерації.
У другій фазі домагаються щонайскорішого закриття рани з максимальним анатомо-фізіологічним відновленням тканин у ділянці дефекту.
Ці завдання в першій фазі загоєння рани виконують: а) адекватним розкриттям порожнини рани і кишень її з видаленням змертвілих тканин і промиванням антисептичними розчинами та дренуванням; б) накладанням на рану пов’язки з осмотичноактивними та антимікробними розчинами антисептиків (розчин фурациліну 1:5000 чи фурагіну 0,1 %, йодопірону 0,5 % та ін.) та застосуванням ванночок з антисептиками, зокрема окислювачами (калію перманганату у співвідношенні 1:1000 — 1:500, 1 % розчин перекису водню) при гнійній, особливо гнильній інфекції ран, локалізованих на ногах чи руках, сорбентів (гранульовані — дебризан та тканинні). Широко використовують також пов’язки з мазьовими композиціями (Б.М. Даценко та ін., 1995): антибіотики та антисептики на гідрофільній основі (левосин, левоміколь, діоксизоль та ін.). Вони діють на мікрофлору в рані і в сусідніх тканинах (зменшують набряк і біль у рані). Застосовують аплікації на рану протеолітичних ферментів (хімотрипсину, папаїну та ін.) для прискорення некролізу в рані; стимуляторів обміну та загоювання ран (солкосерил-гель та ін.) стимулюють фагоцитоз (у разі його пригнічення) введенням лейкоцитарної маси (нейрофілів). За неефективності місцевих антисептиків (в тому числі й антибіотиків топічної дії) протягом 3 діб їх подальше використання нераціональне.
З метою пригнічення мікрофлори в рані та стимуляції репаративних процесів застосовують також опромінення рани УФ променями, променями розфокусованого лазера, ультразвуком (ультразвукова кавітація), а також використовують безпов’язкове лікування рани в стерильній ізоляційній або оксигіпербаричній камері, особливо у разі ускладнення рани анаеробною інфекцією — як клостридіальною, так і неспоротворчою, гнильною.
У такому середовищі швидко зникають біль у рані, набряк тканин, вона швидше звільняється від мікроорганізмів, процеси її очищення та . проліферації сполучної тканини і ендотелію судин прискорюються. Кровообіг у ділянці рани завдяки відсутності пов’язки і її турнікетного ефекту (стискання судин) значно кращий, і ніж у разі лікування під пов’язкою, що вже само прискорює загоєння рани. Останньому сприяють як сухе тепле повітря, так і підвищена концентрація кисню.
У останні два десятиріччя значного поширення в лікуванні гнійних ран та гнійнозапальних процесів, які звичайно лікують шляхом розкриття (переведення в гнійну рану), набув активний хірургічний метод. Суть його полягає у повному вирізуванні гнійної рани чи гнійного осередку інфекції в межах здорових тканин, уведенні в порожнину рани дренажів та зашиванні рани з подальшим застосуванням припливно-відпливного промивання порожнини розчинами антисептиків або в хірургічній обробці рани з видаленням некротичних тканин та інфільтрацією сусідніх тканин антибіотиками, введенням у порожнину рани трубчастих дренажів, закриттям рани швами та подальшим припливно-відпливним промиванням чи активним дренуванням (А.А. Федоровський, 1962; М.М. Каншин, 1981, та ін.). Цей метод виявився особливо ефективним у разі лікування багатьох видів так званої місцевої гнійної інфекції, зокрема гнійного маститу (М.П. Черенько та співавт., 1985).
У другій фазі ранового процесу — регенеративно-репаративній — місцеві заходи спрямовані на прискорення розвитку грануляційної тканини, її захист від пошкодження та вторинної інфекції, якомога швидше закриття рани та зменшення негативного впливу майбутнього рубця на функцію органа тощо. Для цього застосовують пов’язки з масляно-бальзамічними (на гідрофільній основі) препаратами, до складу яких входять антисептики, стимулятори процесів репарації та речовини, що вбирають зайву вологу у рані. До таких препаратів належать стрептонатол, метилдіоксилін, левосин, левоміколь, синтаміцинова емульсія, солкосерил-мазь, пінні препарати — гіпозоль, сульйодовазоль. Вони захищають грануляції від інфікування та механічного пошкодження.
Пов’язки змінюють рідко — через 1—2 доби. Після того як поверхня рани (краї та дно) вкриється грануляціями (навіть за наявності на них окремих плям фібрину), її закривають вторинними ранніми швами чи краї зближують лейкопластирем. Такі шви звичайно накладають на 7-му — 14-ту добу. В ці строки краї рани легко зближуються, а шар грануляційної тканини тонкий, не потребує його вирізування і не створює грубих рубців. Якщо краї рані фіксовані до підлеглої тканини і непіддатливі (це буває тоді, коли з різних причин ранні вторинні шви не накладені), їх треба оперативним шляхом мобілізувати, видаливши рубцево-грануляційну тканину, та накласти вторинні пізні шви. їх накладають переважно через 3—4 тиж.
Сьогодні пропонуються пов’язки із синтетичних матеріалів, які можуть створювати належне для загоєння рани мікросередовище. Це пов’язки з поліуретану, ксерогелів, гідрогелів, гідроколоїдів, піноутворювачів тощо. Їх застосовують переважно при поверхневих ранах, особливо опікових, на ділянках тіла, які мають складну будову, на обличчі тощо.
У третій стадії — стадії трансформації рубця та епітелізації, доцільно застосовувати фізичні методи: УВЧ; УФО; мікрорезонантну терапію; легкий самомасаж тканин навколо рубця; мазьові пов’язки з низькою концентрацією кортикостероїдів — преднізолону або гідрокортизону (особливо при схильності рубця до гіпертрофії); місцеві теплі ванночки з калію перманганатом, рідше — аплікації парафіну чи озокериту тощо.
Недостатність імунологічних та регенеративних процесів часто призводить до затримки загоєння ран, повільного та недостатнього розвитку грануляційної тканини та епітелізації, вторинного інфікування рани, некрозу грануляцій, арозійних кровотеч, розходження країв рани, виразкування поверхні і навіть до сепсису. Надмірне стимулювання розвитку грануляції зумовлює появу гіпертрофічних та келоїдних рубців. Тому лікування рани вимагає динамічного контролю за перебігом її загоєння. Це роблять шляхом як традиційних — мікробіологічного, цитологічного дослідження за методом відбитків з поверхні рани (грануляцій) М.П.Покровської і М.С.Макарова та в модифікації його М.Ф.Камаєва, так сучасніших методів — ультразвукового (сонографії), епілюмінесцентного (капіляроскопії), вимірювання внутрішньотканинного (транскутанного) напруження кисню, термографії, комп’ютерної томографії, ядерно-магнітного резонансу та ін.
Інформація, одержувана на основі клініки та названих допоміжних методів контролю загоєння рани, складає підгрунтя для застосування коригуючих заходів у лікуванні, застосування стимуляторів імунної системи, загальнозміцнювальних, антимікробних препаратів тощо.
Гіпертрофічні та келоїдні рубці — як прояв надмірного розвитку сполучної тканини, продукції колагену — потребують корекції. Гіпертрофічні (вони не поширюються чи зовсім мало поширюються за межі рубця, мають червоний колір, сверблять) рубці лікуються шляхом створення над ними силіконової тугої плівки-пов’язки в комбінації з поверхневим (мазь) чи внутрішньотканинним введенням гідрокортизону. Келоїдні рубці, які поширюються за межу рубця, даючи відгалуження, лікуються кріохірургічними методами та іншими засобами.
Укуси комах ТА ЗМІЙ
Укуси комах та змій як відкриті мікротравми можна умовно зарахувати до групи отруєних ран, хоч їх шкідливий вплив на Організм потерпілого головним чином зумовлений місцевою та загальною реакцією на токсини. Ускладнення ж унаслідок власне рани можливі, але бувають рідко.
Серед укусів великої кількості комах найнебезпечніші укуси бджоли, оси, джмеля та павука (каракурт), тарантула і скорпіона. Укуси комах супроводжуються різними за інтенсивністю як місцевими, так і загальними порушеннями.
Найчастіше людина зазнає укусів бджоли та оси. Поодинокі укуси їх звичайно не призводять до тяжких розладів, хоча описані випадки смертельних наслідків навіть після укусу однієї комахи внаслідок розвитку анафілактичного шоку. Набагато більшу загрозу становлять укуси багатьох бджіл — рою. Для людини вважаються летальними укуси 500 бджіл. Укус бджоли чи оси звичайно супроводжується гострим болем та місцевим набряком тканин навколо місця укусу, рідше — поширеним (укус в ділянці обличчя, мошонки). Іноді у хворого виникає загальна реакція у вигляді головного болю. Особливо небезпечні укуси бджоли та оси в ділянці обличчя (Губи, ніс) та слизової оболонки порожнини рота через можливий розвиток набряку гортані (голосових зв’язок) з явищами асфіксії (ядухи). Дія бджолиного та осиного токсину зумовлена головним чином біогенними амінами — гістаміном та серотоніном.
Інколи укуси бджоли та оси супроводжуються розвитком анафілактичного шоку з різким зниженням артеріального тиску, тахікардією, порушенням перфузії тканин кров’ю, появою висипки на тілі та свербіння, набряком гортані.
Укус джмеля спричинює інтенсивніші біль та місцевий набряк, частіше спостерігаються загальні прояви (головний біль, іноді підвищення температури тіла).
Укус павука каракурта, скорпіона та тарантула, хоча спостерігаються і рідше, але мають тяжчий перебіг. В Україні скорпіони зустрічаються лише в Криму. Отрута цих комах має нейротоксичну дію. Укуси їх супроводжуються різким, пекучим болем та поширеним набряком суміжних тканин, особливо укус каракурта. Спостерігаються блювання, порушення дихання, судоми та тризм (при укусі скорпіона), гіпотермія (при укусі каракурта) тощо.
Лікування при укусі бджоли полягає у видаленні стерильною голкою бджолиного жала (у оси жала немає). На уражену ділянку накладають пов’язку, просочену 10 % розчином аміаку чи 70 % спирту етилового. Забезпечують спокій, вводять антигістамінні та гіпосенсибілізуючі препарати (кальцію глюканат, димедрол, супрастин, діазолін тощо). У разі розвитку анафілактичного шоку проводять протишокову терапію — вводять розчини електролітів, протишокові розчини (реополіглюкін, полівінілпіралідон), кортикостероїди, знеболювальні, бронхолітичні, симптоматичні препарати тощо. У разі ядухи проводять інтубацію або трахеостомію (конікагомію).
Випадки укусу отруйними зміями спостерігаються набагато рідше, ніж укуси комах. Проте вони набагато небезпечніші і іноді фатальні за наслідками. На території України зустрічаються звичайна та степова гадюки. Отрута змій відзначається нейропаралітичною (отрута гюрзи, кобри), загальнотоксичною та тромбогемолітичною (отрута гадюки та ін.) дією. Отруйні змії мають трубчасті Зуби на верхній щелепі чи в піднебінні (в останньому випадку вони розташовані хоч і далеко від входу в ротову порожнину, але здатні до ротації вперед під час укусу). Це ідеальний інструмент для глибокого проникнення в тканини та введення в них отрути. Укус цих змій супроводжується різким болем та швидким розвитком набряку, гіперемією, крововиливом та деструкцією тканин у травмованій ділянці. Якщо в тканини потрапляє велика кількість отрути, швидко виникають набряк та масивний некроз з пухирями, тяжкі загальні розлади (різка слабкість, головний біль, депресія чи ейфорія, серцебиття, зниження артеріального тиску, нудота, блювання, заціпеніння, ядуха, салівація, якщо укусила кобра, — параліч м’язів тулуба та шиї).
Порушується склад крові: лізис еритроцитів, зниження гематокриту та рівня тромбоцитів, тромбоемболічні та геморагічні явища (Гематурія, гемоптое, мелена, епістаксис). Підвищення опірності венул унаслідок тромбоемболічного процесу призводить до застійних явищ у легенях та їх набряку з тяжким порушенням дихання. Гемоліз супроводжується розвитком гломерулонефриту, ендартеріїту судин нирки та некрозу її кіркової речовини. Смерть настає внаслідок шоку чи ниркової недостатності.
У разі укусу насамперед треба накласти на кінцівку вище від ураженої ділянки турнікет (можна навіть використати носову хусточку чи бинт). Рану треба дещо розширити продезінфікованим лезом, після чого відсмоктати її вміст.
На рану накладають бинт, просочений 70 % спиртом етиловим чи 10 % розчином аміаку, 1 % розчином перманганату калію. Якщо потерпілого можна швидко госпіталізувати, то розкривають рану та відсмоктують отруту в асептичних умовах операційної чи перев’язувальної. Обов’язково проводять інтенсивну інфузійну протишокову та детоксикаційну терапію (переливання кристалоїдних та колоїдних розчинів, реополіглюкіну, гемодезу, плазми, фібриногену, знеболювальних засобів, кортикостероїдів, спазмо- та бронхолітиків, гепарину тощо).
Для профілактики інфекції призначають антибіотики. Рану та некротизовані ділянки обробляють за загальними правилами. Якщо вкусила кобра чи гюрза, головним у лікуванні є введення специфічних сироваток — «антикобра» чи «антигюрза». Лікування сироватками проводять і у разі тяжкого стану хворого, що його вкусили інші види змій.
Наслідки укусів за своєчасної допомоги та лікування переважно сприятливі. Але у разі запізнілого надання допомоги після укусів кобри й гюрзи та високої чутливості організму хворих до токсину може настати смерть.
Профілактика укусів змій полягає в ходінні взутим у місцях можливого перебування змій.
Последнее обновление: 14/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.