Гістологія людини - О.Д. Луцик 2003
Спеціальна гістологія
Система органів дихання
Система органів Дихання (рис. 4.72) виконує в організмі функцію зовнішнього дихання, яка полягає в обміні газами між Кров'ю і повітрям, що вдихається. При цьому кисень з повітря потрапляє у кров, а вуглекислий газ видаляється з крові у повітря. Газообмін здійснюється в альвеолах легень. Ця частина дихального апарату відома як респіраторний відділ. Але перш ніж потрапити в легеневі альвеоли, повітря проходить через Повітроносні шляхи. Вони здійснюють наступні функції: проведення повітря, його зволоження, зігрівання (або охолодження), очищення від пилу та мікроорганізмів, регуляцію об'єму. Крім того, повітроносні шляхи забезпечують голосоутворення, нюх, імунний захист.
Імунна функція забезпечується:
1) дифузно розподіленими елементами (дендритними клітинами і лімфоцитами в епітелії повітроносних шляхів, макрофагами, плазмоцитами і лімфоцитами у власній пластинці, альвеолярними та інтерстиційними макрофагами в респіраторному відділі);
2) компактними спеціалізованими структурами - глотковим і трубними мигдаликами, а в легенях так званою бронхо-асоційованою лімфоїдною тканиною (БАЛТ, англ. BALT) і дифузними лімфоїдними скупченнями.
БАЛТ зосереджена переважно в ділянках біфуркацій бронхів і за будовою подібна до Пейєрової бляшки.
До нереспіраторних функцій дихального апарату також належать: терморегуляція, депонування крові, участь у регуляції згортання крові (внаслідок продукції тромбопластину і гепарину), ендокринна функція (синтез деяких гормонів), участь у водно-сольовому та ліпідному обмінах.
Повітроносні шляхи. До цього відділу дихальної системи належать Носова порожнина, носова частина глотки, Гортань, Трахея та Бронхи з їхніми розгалуженнями, включаючи термінальні бронхіоли (табл. 30). Практично усі повітроносні шляхи вистелені псевдобагатошаровим війчастим епітелієм, який називають також респіраторним. У людини він містить клітини семи типів: війчасті, келихоподібні, вставні (низькі-базальні і високі-проміжні), щіточкові, бронхіолярні екзокриноцити (клітини Клара), ендокринні і дендритні (клітини Лангерганса).
Війчасті клітини є найчисленнішими, їхній базальний кінець звужений, контактує з базальною мембраною, апікальний кінець розширений, містить довгі війки (в порожнині носа їх кількість складає 15-20 на клітину, а в трахеї - 100-250). Війки "б'ють" з частотою приблизно 25 "ударів" за секунду, переміщаючи слиз з адсорбованими до нього сторонніми частинками в напрямку глотки.
Келихоподібні екзокриноцити - це одноклітинні ендоепітеліальні залози, що продукують слиз, який має антимікробні властивості. У разі наповнення секретом набувають форми келиха. Кількість цих клітин зменшується у дистальному напрямку, в термінальних бронхіолах вони відсутні.
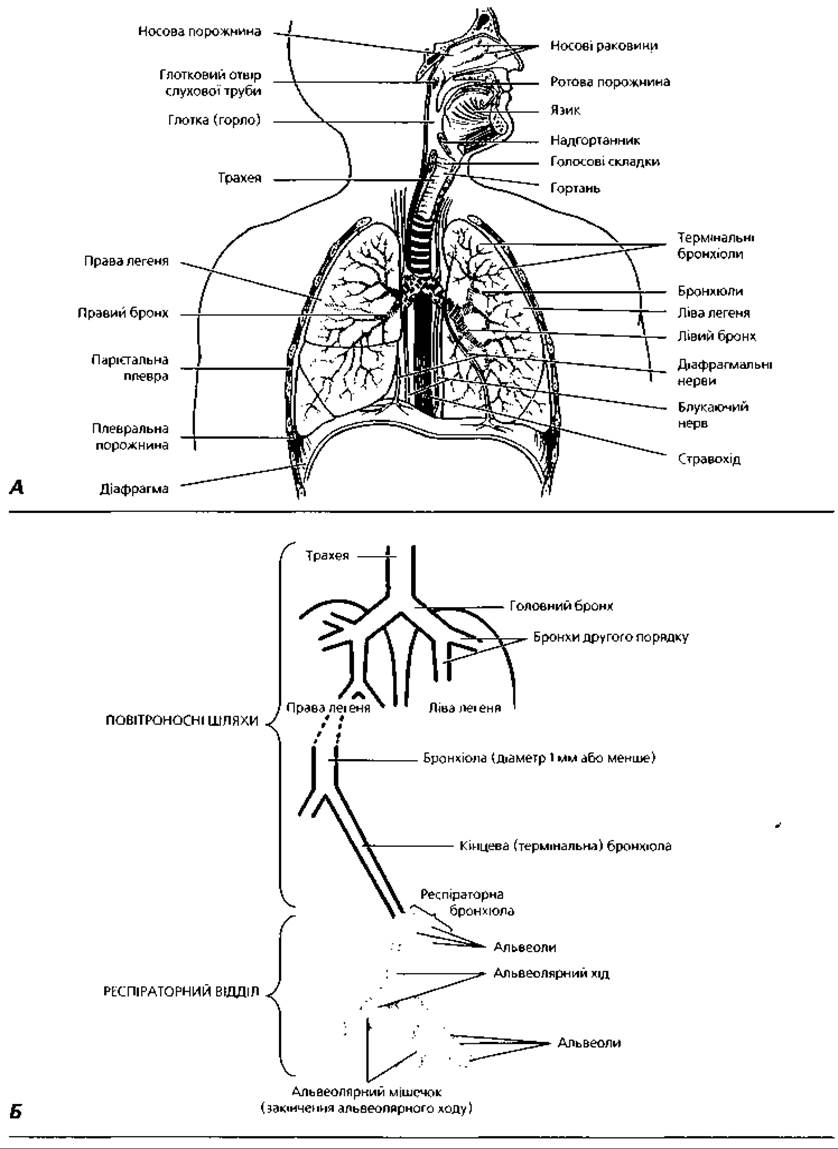
Рис. 4.72. Загальний план будови дихальної системи: А - органні компоненти; Б - схема повітроносних шляхів і респіраторних відділів легень
Таблиця 30. Структурні зміни у повітроносних шляхах
|
Носова порожнина |
Носова частина глотки |
Гортань |
Трахея |
Бронхи |
Термінальні бронхіоли |
||
|
Великі |
Малі |
||||||
|
Епітелій |
Псевдобагатошаровий війчастий циліндричний |
Одношаровий кубічний війчастий |
|||||
|
Келихоподібні клітини |
Численні |
Помірна кількість |
Поодинокі |
Відсутні |
|||
|
Залози |
Численні |
Помірна кількість |
Відсутні |
Відсутні |
|||
|
Хрящі |
Хрящі крил носа |
Відсутні |
Гіалінові та еластичні |
Незамкнуті кільця |
Пластинки |
Відсутні |
|
|
Гладкі міоцити |
Відсутні |
З'єднують кінці хрящів |
Численні пучки міоцитів |
||||
|
Еластичні волокна |
Відсутні |
Помірна кількість |
Численні |
||||
1 У присінку носової порожнини епітелій переходить від багатошарового плоского зроговілого до псевдобагатошарового війчастого циліндричного; у гортані справжні голосові зв'язки та надгортанник укриті багатошаровим плоским незроговілим епітелієм
Базальні (низькі вставні) клітини мають широку основу і вузьку верхівку. Це камбіальні клітини. Існує також думка, що основна функція цих клітин - фіксація епітелію до базальної мембрани. Містять багато кератинових філаментів, зв'язані десмосомами - із сусідніми клітинами і напівдесмосомами із базальною мембраною.
Високі вставні клітини призматичної форми, їх апікальний полюс не доходить до поверхні епітелію. Виконують камбіальну функцію.
Щіточкові клітини мають призматичну форму, досягають поверхні епітелію апікальним полюсом, укритим мікроворсинками. На базальному полюсі утворюють синапси з чутливими нервовими волокнами, у зв'язку з чим їм приписують рецепторну функцію.
Бронхіолярні екзокриноцити (клітини Клара) - зустрічаються лише в дистальних ділянках повітроносних шляхів, а також у респіраторних бронхіолах. Вони мають куполоподібну верхівку, випуклу над поверхнею епітелію. Клітини Клара продукують компоненти сурфактанта (див. нижче) і діють на рівні бронхіол. У них добре розвинена гладка ендоплазматична сітка, яка містить Ферменти, що беруть участь у детоксикації хімічних сполук.
Ендокринні клітини мають пірамідну форму, у базальній частині містять секреторні гранули. Ці клітини продукують пептидні гормони та біогенні аміни. Належать до дисоційованої ендокринної системи (APUD-система) організму. Функція ендокриноцитів трахеї - місцева регуляція скорочення гладких м'язів дихальних шляхів.
Дендритні клітини (клітини Лангерганса) - спеціалізовані антиген- презентуючі клітини кістково-мозкового походження (мають спільного попередника з макрофагами). Утворюють довгі розгалужені відростки, що лежать між епітеліальними клітинами. Стимулюють проліферацію лімфоцитів у 10- 100 разів ефективніше, ніж макрофаги.
Очищення слизової оболонки повітроносних шляхів від пилу та мікроорганізмів здійснюється за допомогою так званого мукоциліарного механізму, який включає:
1) прилипання частинок до слизу, що вкриває епітелій;
2) їхнє видалення з дихальної системи шляхом постійного зміщення слизу війчастим епітелієм до глотки, де він проковтується або видаляється у зовнішнє середовище.
Слиз, який вкриває епітелій повітроносних шляхів, складається із двох шарів. Зовнішній шар - в'язкий, еластичний гель, 2 мкм завтовшки, сприяє прилипанню частинок (мікробів), утримує їх на поверхні слизу, не даючи занурюватися вглиб і контактувати з епітелієм; він мало проникний для води і таким чином запобігає висиханню Тканини. Внутрішній шар (золь), 5 мкм завтовшки, забезпечує вільні рухи війок. Його надлишки всмоктуються епітелієм.
Порушення мукоциліарного механізму обумовлюють розвиток інфекційних захворювань і можуть виникати внаслідок:
1) зміни об'єму і властивостей слизу (наприклад, гіперпродукція у курців або підвищена в’язкість за умови муковісцидозу):
2) втрати війок або порушення їхньої рухомості (наприклад, у разі паління, наркозу; вірусних інфекцій, а також спадкового захворювання — синдрому нерухомих війок (Картагенера).
Мукоциліарний механізм порушується також у разі заміщення війчастого епітелію в окремих ділянках багатошаровим плоским, що спостерігається за наявності хронічних загальних процесів органів дихання.
Носова порожнина (cavum nasi) складається з присінка і власне носової порожнини, яке включає дихальну та нюхову ділянки. Присінок - це порожнина, розташована під хрящовою частиною носа. Вона вистелена багатошаровим плоским епітелієм, який є продовженням епітеліального покриву шкіри. У сполучнотканинному шарі під епітелієм містяться Сальні залози та корені носового Волосся.
Власне носова порожнина у дихальній ділянці вкрита слизовою оболонкою, яка складається з псевдобагатошарового війчастого циліндричного епітелію та сполучнотканинної власної пластинки. Власна пластинка слизової оболонки носової порожнини складається з пухкої сполучної тканини з великим вмістом еластичних волокон, містить кінцеві відділи слизових залоз, вивідні протоки яких відкриваються на поверхні епітелію. Секрет цих залоз разом із секретом келихоподібних клітин зволожує слизову оболонку і затримує частинки пилу та мікроорганізми, які потім видаляються рухами війок. У власній пластинці також містяться лімфатичні вузлики. Скупчення останніх у ділянці слухових труб утворює трубні Мигдалики, а в ділянці носової частини глотки - глотковий мигдалик. У разі хронічною запалення останнього утворюються розростання слизової оболонки — так звані аденоїди, що утруднюють носове дихання.
Слизова оболонка носової порожнини дуже багата на судини, які розташовані поверхнево, безпосередньо під епітелієм. Це сприяє зігріванню повітря у холодну пору року, але спричиняє легке виникнення кровотеч. У ділянці нижньої носової раковини розташоване сплетення вен з широким просвітом. У разі наповнення їх кров'ю слизова оболонка набрякає, що може утруднювати дихання.
Нюхова ділянка (рис. 4.73) власне носової порожнини виконує функцію периферійного відділу нюхового аналізатора, що локалізується у верхній і задній частинах носової порожнини. Слизова оболонка тут має жовтувате забарвлення. Епітелій утворений клітинами трьох типів:
1) нюховими рецепторними;
2) підтримувальними;
3) базальними.
Нюхові рецепторні клітини - це видозмінені біполярні нейрони. Кожна Клітина має тіло, від поверхневої частини якого до поверхні епітелію відходить дендрит, а від глибокої частини - аксон. Рецепторні клітини, які підтримувальні, що розташовані між ними, орієнтовані перпендикулярно до поверхні слизової оболонки. Їхні тіла затиснуті між підтримувальними клітинами так, що ядра знаходяться у розширеній частині клітин, у нижній половині епітеліального шару, а дендрити піднімаються у щілинах між підтримувальними клітинами до поверхні, де закінчуються у вигляді потовщення, яке має назву нюхового пухирця. Від нюхового пухирця відходять довгі нюхові війки, або волоски, які розташовані вздовж поверхні епітелію й утворюють нерівний шар, що вкриває мікроворсинки підтримувальних клітин. Цей шар зволожується секретом слизових (Боуменових) залоз, які розташовані у власній пластинці слизової оболонки. Аксони рецепторних клітин, проходячи у власну пластинку слизової оболонки, утворюють Нюховий нерв, який досягає нюхових цибулин мозку.
Підтримувальні клітини нюхової ділянки мають форму високих призм, світлі ядра їх розташовані над ядрами рецепторних клітин. Базальні кінці останніх нерівномірно звужуються. У цитоплазмі цих клітин міститься жовто- коричневий пігмент, що зумовлює жовте забарвлення слизової оболонки в нюховій ділянці. Базальні клітини мають конічну форму, розташовані на базальній мембрані на певній відстані одна від одної. Це камбіальні клітини, які можуть диференціюватися у підтримувальні або рецепторні.
Гортань (larynx). З носової порожнини повітря, що вдихається, потрапляє через глотку в гортань, яка крім проведення повітря виконує функцію голосоутворення. Основним призначенням гортані є те, що вона запобігає проникненню у нижні дихальні шляхи будь-яких речовин, крім повітря. У зв'язку з цим гортань називають "сторожовим псом" легень. Якщо сторонні тіла або речовини все ж таки потрапляють у легені, тоді негайно включається кашльовий рефлекс. Під час ковтання їжі вхід у гортань закриває надгортанник, який відіграє допоміжну роль: гортань підчас ковтання підтягується догори і допереду так, що верхній кінець її притискається до задньої поверхні надгортанника нижче від кореня язика.
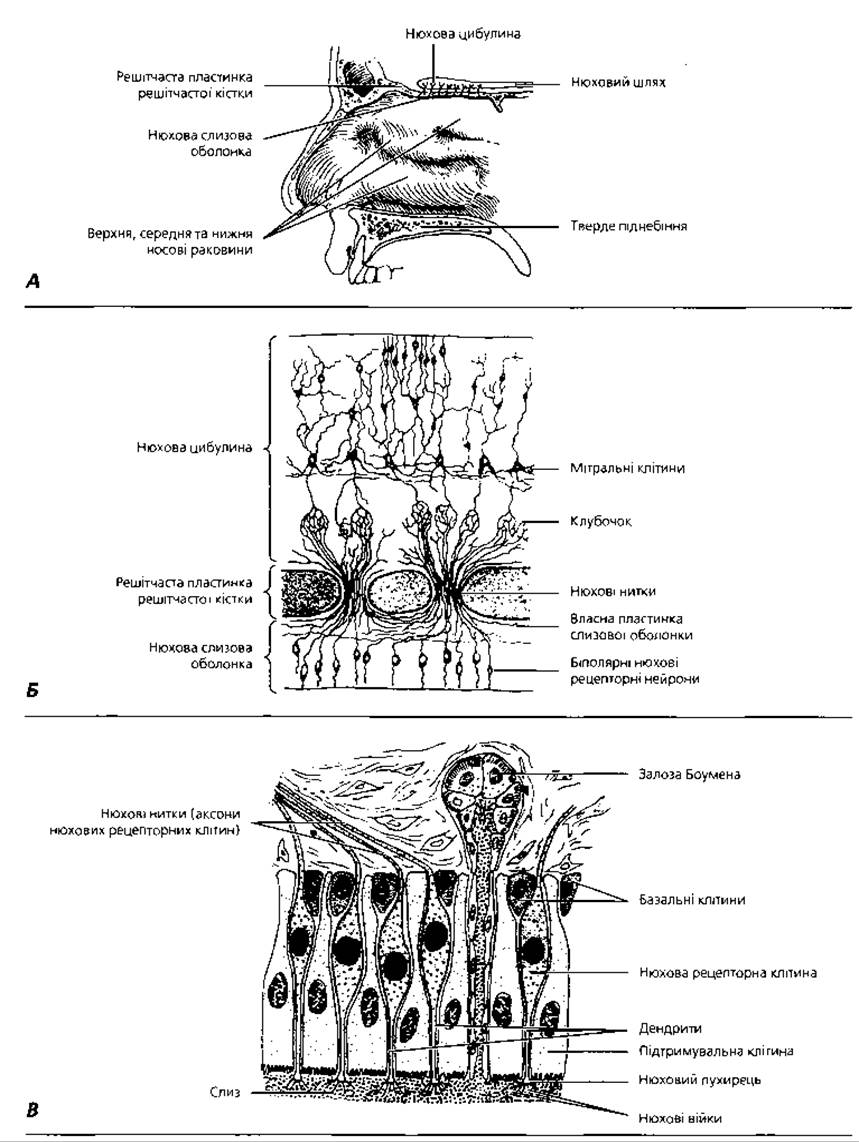
Рис. 4.73. Нюхова слизова оболонка: А - локалізація нюхової ділянки у верхньо-задній частині носової порожнини; Б - схема структурної організації нюхових шляхів; В - клітинний склад нюхової ділянки
Гортань має форму трубки, яка розташована на рівні четвертого-шостого шийних хребців. Стінка гортані побудована з трьох оболонок: слизової з підслизовою основою, фіброзно-хрящової та адвентиційної. Слизова оболонка складається з епітеліальної та власної пластинок і підслизової основи. Епітелій тут псевдобагатошаровий війчастий циліндричний з великою кількістю келихоподібних клітин, за винятком ділянки справжніх голосових зв'язок та надгортанника, які вкриті багатошаровим плоским незроговілим епітелієм. Власна пластинка, як і підслизова основа гортані, побудовані з пухкої сполучної тканини, які переходять одна в одну без різких меж. Власна пластинка і підслизова основа містять еластичні волокна, які поступово переходять у перихондрій хрящів гортані, а також залягають між посмугованими м'язами голосових складок. Пучки еластичних волокон, що розташовані в основі вільних країв голосових складок, мають назву голосових зв'язок. Між краями голосових складок утворюється голосова щілина, величина якої, як і натяг голосових зв'язок, змінюється залежно від скорочення посмугованих м'язів, що розташовані в товщі голосових складок (голосові М'язи). На передній поверхні гортані підслизова основа містить секреторні відділи змішаних білково-слизових залоз, а також скупчення лімфатичних вузликів, які утворюють гортанний мигдалик.
Фіброзно-хрящова оболонка побудована з гіалінових та еластичних хрящів різної форми, оточених щільною волокнистою сполучною тканиною. Еластичними є парні ріжкуваті та клиноподібні хрящі, гіаліновими - непарний щитоподібний та перснеподібний, а також парні черпакуваті хрящі. Фіброзно-хрящова оболонка утворює опорний каркас гортані, який запобігає злипанню її стінок і забезпечує постійне надходження повітря у нижні дихальні шляхи. Адвентиційна оболонка гортані утворена пухкою сполучною тканиною.
Гортань відокремлена від глотки надгортанником, основа якого утворена еластичним хрящем. Тут здійснюється перехід слизової оболонки глотки у слизову оболонку гортані. На обох поверхнях надгортанника слизова оболонка вкрита багатошаровим плоским незроговілим епітелієм. Власна пластинка утворює сосочки, які вростають в епітелій.
Трахея (trachea) - трубка довжиною 11 см і діаметром 20-25 мм, яка локалізується від рівня шостого шийного до п'ятого грудного хребця. Побудована з тих самих трьох оболонок, що й гортань: слизової з підслизовою основою, фіброзно-хрящової та адвентиційної (рис. 4.74, 4.75). Епітелій трахеї лежить на товстій базальній мембрані. Власна пластинка слизової оболонки містить еластичні волокна, розташовані переважно у поздовжньому напрямку; останні іноді формують спеціальний шар, що лежить на межі з підслизовою основою.
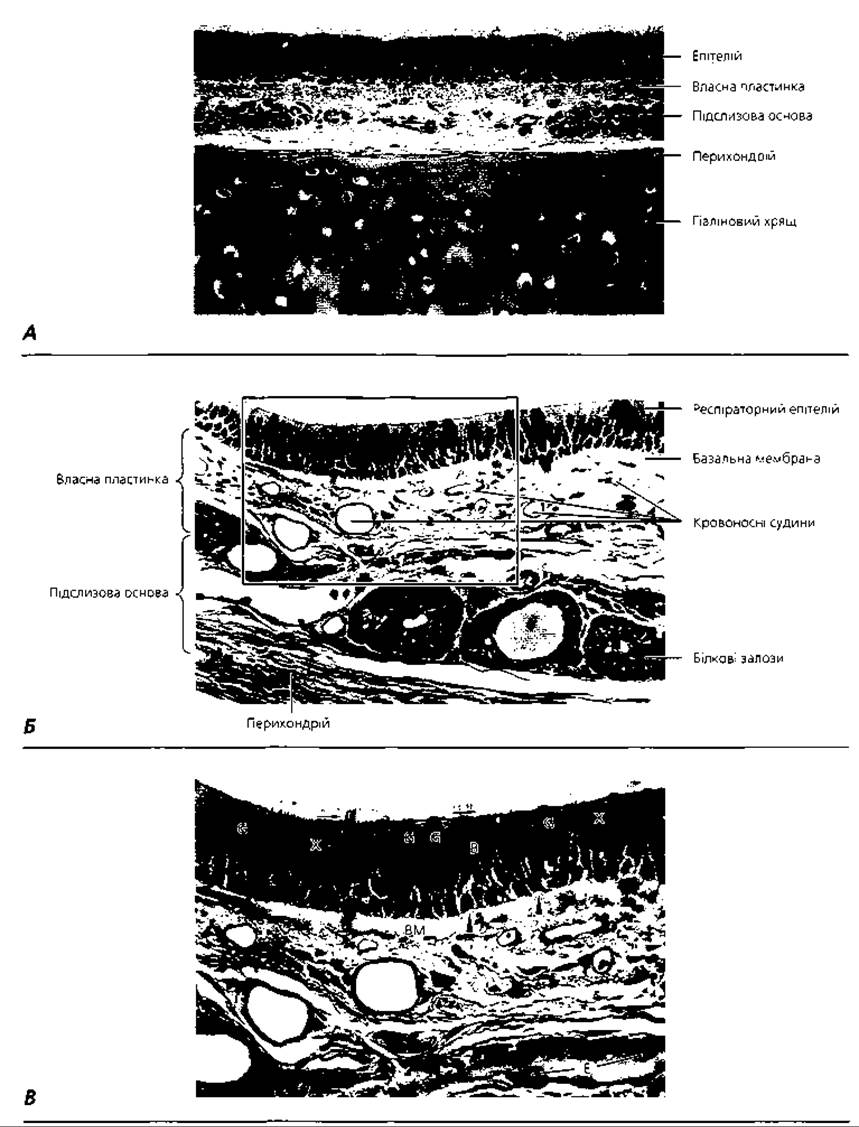
Рис. 4.74. Світлова мікроскопія стінки трахеї з поступовим наростанням роздільної здатності мікроскопа. А - х 180; Б - х 300; В - х 400. G - келихоподібні клітини; X - війкові клітини; В - мікроворсинчасті клітини; ВМ - базальна мембрана; Е - ендотелій венули; стрілками показано напрямок руху війок, головками стрілок - базальні клітини
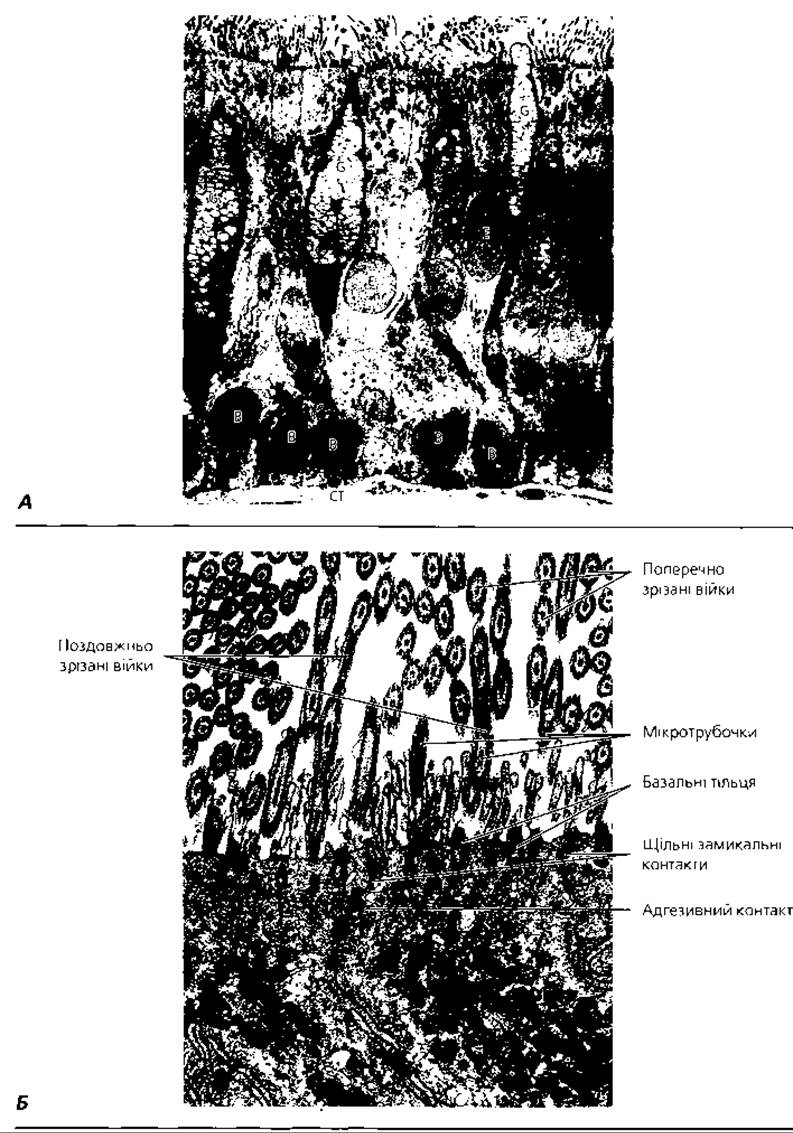
Рис. 4.75. Трансмісійна електронна мікроскопія епітелію трахеї: А - основні різновиди епітеліоцитів трахеї: Е - війкові клітини; В - базальні клітини; G - келихоподібні клітини; СТ - сполучна тканина, х 1300; Б - ультраструктура апікальної частини війкового епітелію, х 6500
Власна пластинка трахеї, як і в гортані, звичайно не відмежована від підслизової основи. Тут можуть траплятися окремі лімфатичні вузлики. У підслизовій основі трахеї розташовані також кінцеві відділи змішаних (слизово-білкових) залоз, які переважно локалізуються у задній та бічних частинах органа. Пухка сполучна тканина підслизової основи поступово переходить у щільну сполучну тканину перихондрію півкілець гіалінового хряща, які в кількості 16-20 складають опору волокнисто-хрящової оболонки трахеї. На задній стінці півкільця розімкнені і сполучаються пучками гладком'язових клітин, які прикріплені до зовнішньої поверхні хряща. Завдяки наявності цього м'яза задня поверхня трахеї є м'якою і не перешкоджає проходженню їжі у стравоході, який локалізується безпосередньо позаду трахеї. Півкільця трахеї пов'язані між собою у вертикальному напрямку щільною сполучною тканиною. Адвентиційна оболонка складається з пухкої сполучної тканини, яка з'єднує трахею з іншими органами Середостіння.
Бронхіальне дерево (arbor bronchialis). На рівні п'ятого грудного хребця трахея дихотомічно поділяється на два головних бронхи (правий та лівий), які йдуть відповідно до правої та лівої легень і поділяються на бронхи легеневих часток. Часткові бронхи розгалужуються на зональні (чотири у кожній легені), сегментарні (десять у кожній легені), субсегментарні, малі бронхи та термінальні бронхіоли. Залежно від будови стінки та діаметра всі вищеозначені бронхи поділяють на головні, великі, середні, малі та термінальні бронхіоли.
Бронхи мають загальний план будови, подібний до будови трахеї, тобто їхня стінка утворена трьома оболонками - слизовою з підслизовою основою, фіброзно-хрящовою та адвентиційною. Особливості цих оболонок залежать від калібру бронха. Тому надалі будуть зазначені лише відмінні риси тієї чи іншої оболонки бронхів різних типів.
Головні бронхи мають діаметр близько 15 мм. У їхній слизовій оболонці, на відміну від трахеї, з'являється м'язова пластинка, яка відмежовує слизову оболонку від підслизової основи. Вона тонка і складається із двох шарів гладких міоцитів - внутрішнього циркулярного і зовнішнього - з поздовжнім розташуванням клітин. Слизова оболонка головного бронха, як і трахеї, не утворює складок. Особливістю головних бронхів є фіброзно-хрящова оболонка, побудована із суцільних кілець гіалінового хряща.
Великі бронхи (рис. 4.76) мають діаметр від 15 до 5 мм. М'язова пластинка слизової оболонки добре розвинена, складається з одного шару гладких міоцитів, орієнтованих у косо-циркулярному напрямку. Завдяки їхньому скороченню слизова оболонка цих бронхів утворює поздовжні складки. У власній пластинці слизової оболонки досить часто спостерігаються лімфатичні вузлики. Власна пластинка бронхів багата на еластичні волокна, які розташовані поздовжньо і забезпечують розтягування бронхів та їхнє повернення у вихідне положення під час дихання. Підслизова основа містить велику кількість залоз. Фіброзно-хрящова оболонка, на відміну від головних бронхів, утворена не суцільним кільцем хряща, а окремими хрящовими пластинками, розміри яких зменшуються відповідно до зменшення калібру бронха. Кінцеві відділи мішаних слизово-білкових залоз розташовуються великими групами переважно у тих ділянках стінки бронха, де немає хряща.
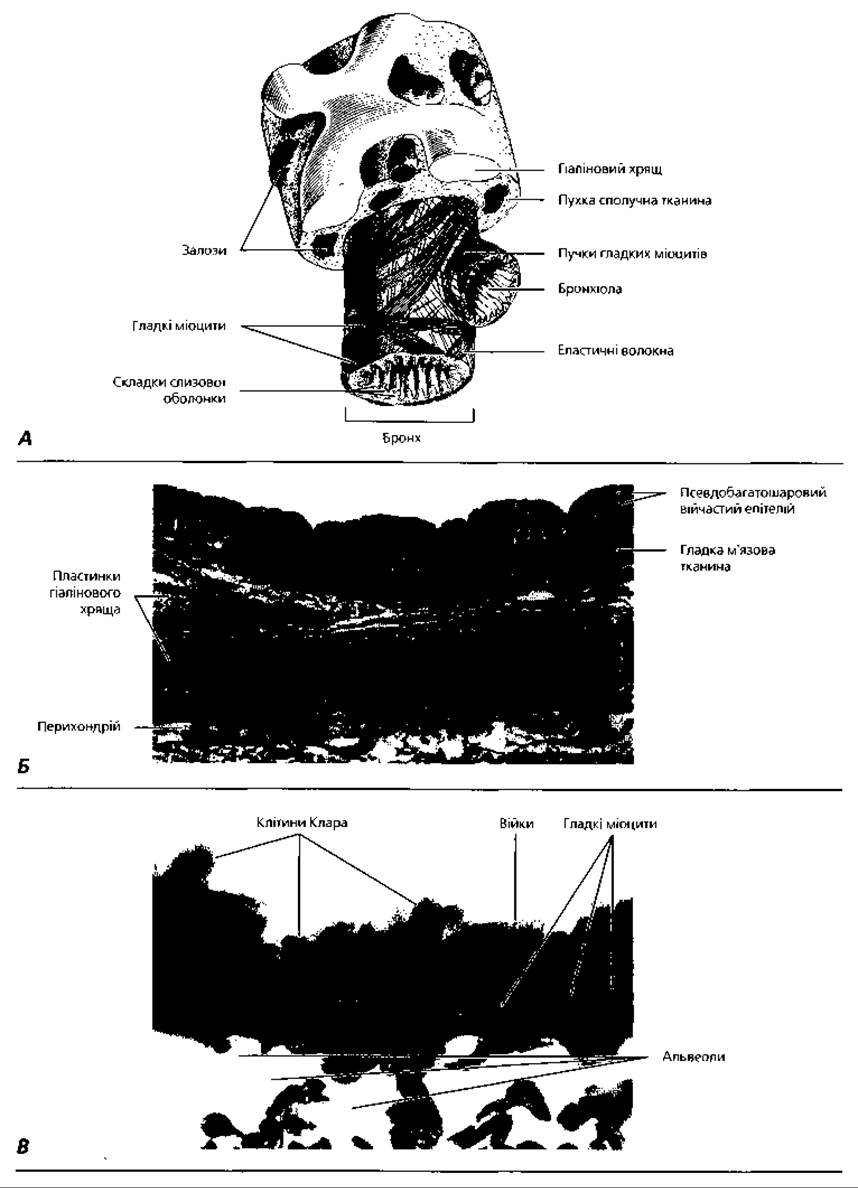
Рис. 4.76. Бронхи: А - тривимірна реконструкція великого бронха; Б - світлова мікроскопія стінки великого бронха, х200; В - сегмент стінки термінальної бронхіоли, х 650
Середні бронхи мають діаметр від 5 до 2 мм. Товщина слизової оболонки та висота епітеліального шару зменшуються. М'язова пластинка слизової оболонки і її складки добре розвинені. Фіброзно-хрящова оболонка містить лише окремі острівці гіалінового хряща, місцями з'являється еластичний Хрящ. У підслизовій оболонці зберігаються залози.
Діаметр малих бронхів від 2 до 0,5 мм. Епітелій стає дворядним. М'язова пластинка у малих бронхах добре розвинена. У цих бронхах відсутні залози, а також хрящі. Отже, малі бронхи мають лише слизову і зовнішню адвентиційну оболонки або чотири пластинки: епітеліальну, власну, м'язову та адвентиційну.
Термінальні (кінцеві) бронхіоли мають діаметр близько 0,5 мм і довжину до 1200 мкм. Загальний план будови їхніх стінок подібний до такого ж малих бронхів, але товщина стінки значно менша. Епітелій стає одношаровим кубічним війчастим. М'язова пластинка у термінальних бронхіолах має сіткоподібне розташування гладких міоцитів, завдяки чому складки слизової оболонки тут відсутні.
Легеня (pulmo). Респіраторний відділ. Легеня вкрита серозною оболонкою - вісцеральною плеврою, яка побудована з одношарового плоского епітелію (мезотелію), оберненого у плевральну порожнину, та власної сполучнотканинної пластинки, зрощеної з паренхімою легені. У легені міститься частина повітроносних шляхів (бронхіальне дерево), а також респіраторний відділ (альвеолярне дерево). Легеня складається з часток, сегментів, часточок та ацинусів. Права легеня містить три частки, ліва - дві. Кожна легеня має по десять сегментів і близько 800 часточок. Часточка складається з 12-18 ацинусів, яких у кожній легені є близько 15 тисяч.
Часточка легені - це територія розгалуження малого бронха (рис. 4.77). Форма її пірамідна, висота 51-27, ширина 9-21 мм. Через вершину в часточку входить малий бронх і, розгалужуючись дихотомічно, на межі верхньої та середньої її третини формує термінальні бронхіоли. Розгалуження термінальних бронхіол утворює респіраторний відділ легень. Територія розгалуження однієї термінальної бронхіоли є структурно-функціональною одиницею респіраторного відділу легень, яка має назву легеневого ацинуса.
Ацинус побудований із трьох частин:
1) альвеолярних бронхіол (I, II, III порядків);
2) альвеолярних ходів (або проток);
3) альвеолярних мішечків.
Альвеолярні бронхіоли І порядку утворюються у результаті дихотомічного поділу термінальних бронхіол. Вони мають таку ж довжину і діаметр, а також будову стінки, як і термінальні бронхіоли, але епітелій їх не має війчастих клітин. Основною відмінною рисою цих бронхіол є наявність у стінці маленьких комірок - альвеол. Альвеолярні бронхіоли II порядку мають меншу довжину (до 800 мкм), а кількість альвеол у їх стінці зростає. Альвеолярні бронхіоли III порядку ще коротші - до 500 мкм і мають ще більше альвеол. Альвеолярні (респіраторні) ходи мають діаметр у два- три рази більший, ніж альвеолярні бронхіоли, і велику кількість альвеол, між якими лишаються невеличкі проміжки власної стінки альвеолярної протоки. Альвеолярні мішечки побудовані з кількох альвеол, розташованих одна біля одної.
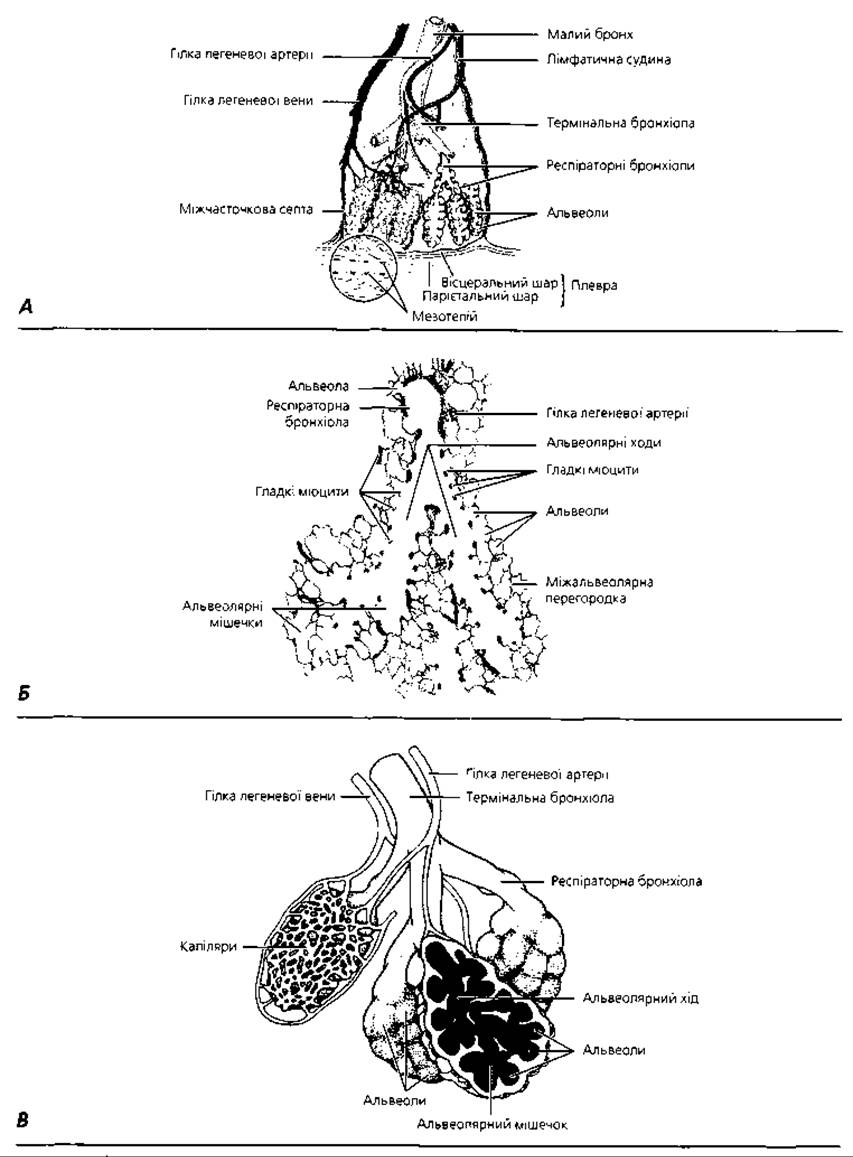
Рис. 4.77. Респіраторні відділи легень: А - тривимірне відтворення легеневої часточки; Б - напівсхематичне зображення зрізу легеневого ацинуса; В - схема об'ємної реконструкції ацинуса легень
Альвеола легені - це відкритий пухирець, заповнена-повітрям комірка, через тонку стінку якої відбувається газообмін (рис. 4.77,4.78,4.79). Загальна кількість альвеол в одній легені дорослого - 300-400 мільйонів. Максимальна поверхня усіх альвеол у дорослого під час вдихання повітря досягає 100 м2. У дорослої людини розмір входу в альвеолу становить 0,15-0,25 мм, а її глибина - 0,06-0,3 мм. Стінка альвеол містить отвори - так звані пори Кона - діаметром 9-19 мкм, які сполучають сусідні альвеоли.
Середня кількість пор на одну альвеолу складає 13-21, половина з них розташована на стінці альвеоли, протилежній входу. Середня площа, яку займають пори Кона, -1-5 % від площі поверхні альвеоли. Зсередини альвеола вистелена суцільним шаром епітелію, який лежить на базальній мембрані. Серед епітеліальних клітин альвеол розрізняють малі респіраторні епітеліоцити (альвеолоцити І) і великі секреторні, зернисті епітеліоцити (альвеолоцити II).
Респіраторні альвеолоцити (рис. 4.78, 4.79) вкривають 97 % альвеолярної поверхні, мають розміри 5-6 мкм у ядерній частині та 0,2-0,3 мкм - у цитоплазматичній. Це плоскі клітини. їхні широкі цитоплазматичні відростки, які називають вуалями, мають довжину до 10 мкм. Саме ділянки цих відростків респіраторних клітин пристосовані до газообміну, в забезпеченні якого і полягає функція даних клітин. Великі, або секреторні, альвеолоцити (рис. 4.78, 4.79,4.80) вкривають 3-4 % поверхні альвеол, розташовуючись поблизу пор або по їхніх краях, мають розміри до 10 мкм, заокруглену форму, випинаються у просвіт альвеоли, утворюють з респіраторними клітинами щільні замикальні контакти. У цитоплазмі цих клітин містяться осміофільні тільця, добре розвинені комплекс Гольджі та ендоплазматична сітка. Великі альвеолоцити продукують фосфоліпопротеїнові комплекси, з яких будуються мембрани сурфактанту. За участю гладкої ендоплазматичної сітки та комплексу Гольджі синтезуються фосфоліпіди, які нагромаджуються у вигляді ламелярних тілець. Синтезовані у гранулярній ендоплазматичній сітці та комплексі Гольджі ліпопротеїнові молекули нагромаджуються у вигляді мультивезикулярних тілець. Перед виведенням з клітини ламелярні та мультивезикулярні тільця зливаються, після чого новоутворений фосфоліпопротеїновий комплекс виводиться на поверхню клітини шляхом екзоцитозу. Крім великих і малих альвеолоцитів у стінці альвеоли трапляються альвеолярні макрофаги. Це клітини, що належать до макрофагічної системи організму, мають кістково-мозкове походження і виконують захисну функцію. За умови нагромадження у цитоплазмі значної кількості фагоцитованих частинок пилу вони отримують назву пилових клітин.
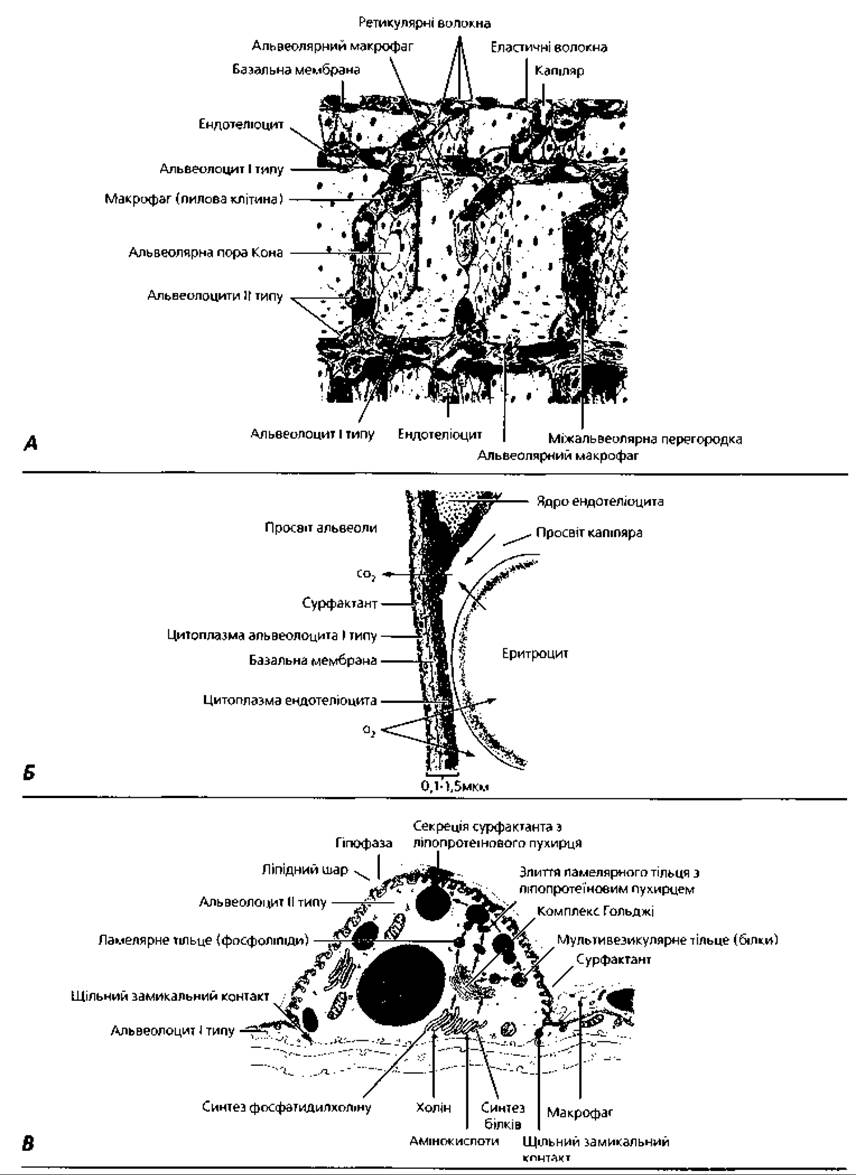
Рис. 4.78. Будова легеневих альвеол: А - схема ультраструктурної організації альвеол; Б - будова альвеоло-капілярного (аерогематичного) бар'єра; В - ультраструктура альвеолоцита II типу
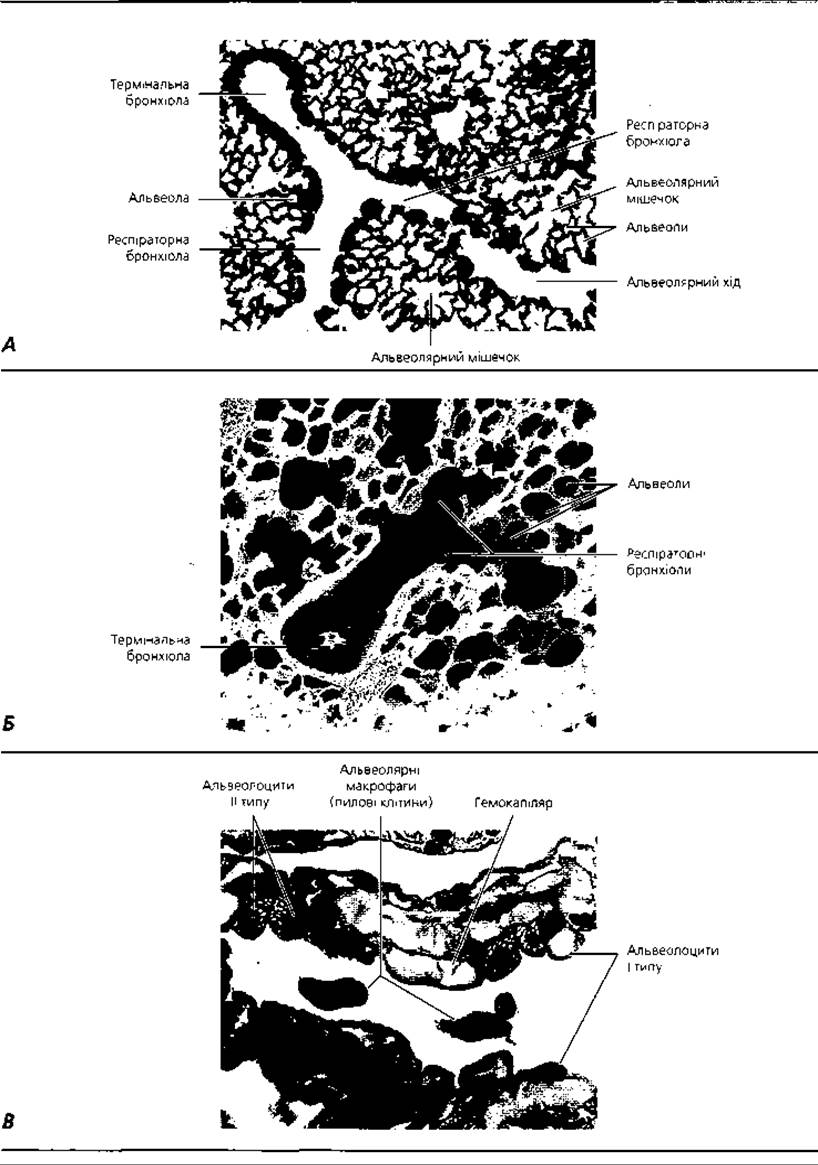
Рис. 4.79. Респіраторні відділи легень: А - світлова мікроскопія ділянки розгалуження термінальної бронхіоли, х 65; Б - сканована електронна мікрофотографія термінальної бронхіоли, респіраторних бронхіол і альвеол, х 130; В - світлова мікроскопія стінки легеневої альвеоли, х 1100
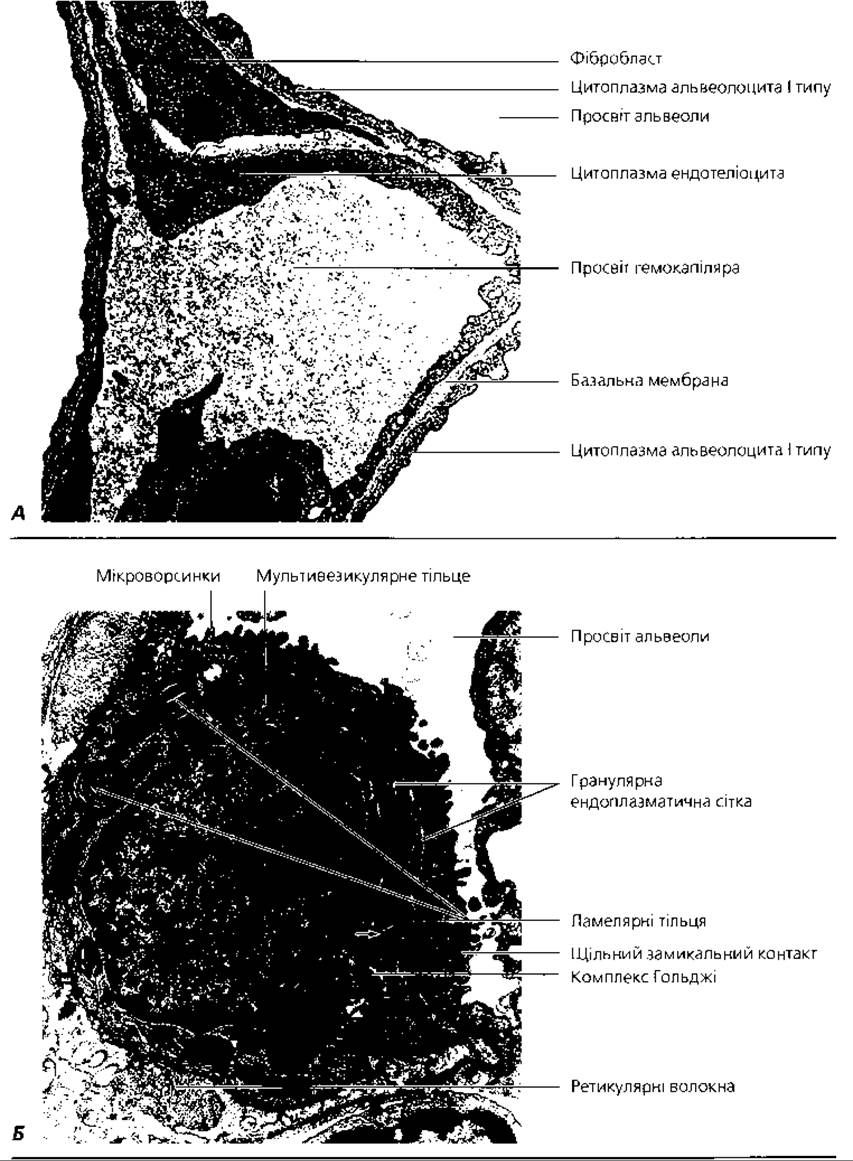
Рис. 4.80. Трансмісійна електронна мікроскопія легеневих альвеол: А - ультраструктура альвеоло-капілярного (аерогематичного) бар'єра, х 32 000; Б - альвеолоцит II типу, х12 000
Сурфактантний альвеолярний комплекс (сурфактант) - це тонка плівка, яка вистеляє альвеоли зсередини і контактує з повітрям. Сурфактант складається із двох фаз - мембранної та рідкої (гіпофази). Мембранний поверхневий компонент побудований з фосфоліпідів і білків, а розташована глибше рідка гіпофаза - з розчинених у воді глікопротеїнів. Значення сурфактанту полягає у тому, що, зменшуючи поверхневий натяг, він запобігає злипанню альвеол під час видиху. Крім того, він має бактерицидну дію і не дає проникати мікроорганізмам з повітря через стінку альвеоли. Сурфактант також запобігає транссудації рідини з капілярів в альвеоли, полегшує переміщення альвеолярних макрофагів і лімфоцитів.
Диференціація великих епітеліоцитів і синтез ними сурфактанту починаються на початку сьомого місяця ембріогенезу людини. Саме завдяки наявності сурфактантної плівки в альвеолах новонародженої дитини вони здатні розправлятися під час першого вдиху і далі неспадаються. Існують деякі вади розвитку, за наявності яких сурфактант у легенях не утворюється, унаслідок чого така новонароджена дитина є нежиттєздатною.
Зовні до базальної мембрани альвеоли прилягають кровоносні капіляри, а також сітка еластичних волокон, які обплітають альвеоли. Через те що альвеоли щільно прилягають одна до одної, кожний капіляр межує одночасно з кількома альвеолами. Це забезпечує найкращі умови для газообміну між кров'ю, що тече у капілярах, і повітрям, яке заповнює порожнини альвеол. Структури, через які здійснюється газообмін, утворюють так званий аерогематичний бар'єр. Він включає у себе стінку альвеоли та стінку гемокапіляра (рис. 4.78, Б, 4.80, А), товщина його становить у середньому 0,5 мкм. Компоненти аерогематичного бар'єра наступні: сурфактант, без'ядерні ділянки респіраторних альвеолоцитів, базальна мембрана альвеоли, базальна мембрана капіляра і без'ядерні ділянки ендотелію капіляра. Часто базальні мембрани альвеоли і гемокапіляра зливаються в одну загальну альвеоло-капілярну мембрану, що створює оптимальні умови для виконання респіраторної функції.
Розвиток дихальної системи. Гортань, трахея та легені розвиваються з так званого ларинго-трахео-пульмонального зачатка, який з'являється на третьому-четвертому тижні у вигляді виросту вентральної стінки передньої кишки. З верхньої частини цього зачатка утворюються гортань і трахея. У нижній частині він поділяється на два мішечки, які є зачатками легенів. У процесі розвитку в мішечках з'являється велика кількість виростів, між якими розміщена мезенхіма. Кожна кінцева гілочка виросту закінчується розширенням - майбутнім альвеолярним мішечком. Так формується бронхіальне дерево, яке галузиться подібно до складної альвеолярної залози. З шостого місяця і до моменту народження у легенях відбувається розвиток альвеол. Під час усього ембріонального періоду альвеоли мають незначний просвіт і товсті стінки. Під час першого вдиху новонародженої дитини альвеоли розправляються, їхні порожнини збільшуються, а товщина стінок зменшується, що сприяє газообміну. Сурфактант починає вироблятися на початку сьомого місяця ембріогенезу, тому недоношених дітей меншого терміну вагітності вважають нездатними до самостійного дихання. Для забезпечення легеневого газообміну таких дітей практикується уведення у їхні респіраторні відділи екзогенного сурфактанту.
Терміни для запам'ятовування
1. Повітроносні шляхи. 2. Респіраторний відділ. 3. Носова порожнина. 4. Присінок носа. 5. Власне носова порожнина. 6. Дихальна та нюхова ділянки. 7. Слизова оболонка. 8. Мікроворсинчасті клітини. 9. Трубний мигдалик. 10. Глотковий мигдалик. 11. Нюхові рецепторні клітини. 12. Підтримувальні клітини. 13. Нюховий пухирець. 14. Нюхові війки. 15. Слизові (Боуменові) залози. 16. Гортанний мигдалик. 17. Білково-слизові залози. 18. Ендокриноцити трахеї. 19. Головні бронхи. 20. Великі бронхи. 21. Середні бронхи. 22. Малі бронхи. 23. Термінальні бронхіоли. 24. Часткові бронхи. 25. Зональні бронхи. 26. Сегментарні бронхи. 27. Субсегментарні бронхи. 28. Бронхіолярні екзокриноцити (клітини Клара). 29. Безвійчасті клітини. 30. Мікроворсинчасті клітини. 31. Плевра. 32. Легенева частка. 33. Легеневий сегмент. 34. Легенева часточка. 35. Легеневий ацинус. 36. Альвеолярні бронхіоли. 37. Альвеолярні ходи. 38. Альвеолярні мішечки. 39. Альвеоли. 40. Респіраторні альвеолоцити. 41. Великі (секреторні) альвеолоцити. 42. Сурфактантний комплекс. 43. Альвеолярні макрофаги (пилові клітини). 44. Аерогематичний бар'єр. 45. Альвеолярні пори Кона. 46. Альвеоло-капілярна мембрана. 47. Ларинго-трахео-пульмональний зачаток.
Последнее обновление: 05/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.