Медична радіологія - Лазар А.П. 2008
Променеве дослідження органів сечостатевої системи
Променева діагностика захворювань внутрішніх жіночих статевих органів
Нормальна Матка має грушоподібну форму, розміщується позаду сечового міхура, розміри її тіла залежать від кількості попередніх пологів та вагітностей і становлять в середньому: у довжину 6-8 см, у товщину - 3,5-4,5 см, у ширину - 4,5-6,5 см. Довжина шийки матки становить 2-3,5 см, шийково-матковий індекс дорівнює 1/2. Яєчники прилягають до бічних стінок матки, мають розміри 2-3,5 см, овальну форму, чіткі контури.
Ультразвукове дослідження внутрішніх жіночих статевих органів не має протипоказів і може бути здійснене у будь-яку фазу менструального циклу чи термін вагітності. Для проведення сонографії перед дослідженням необхідно наповнити Сечовий міхур, який витісняє з порожнини таза петлі кишечника і стає акустичним вікном для проходження ультразвукових хвиль. Визначають місце розташування матки та яєчників (мал. 256), їхню форму, стан ендометрію, ехогенність, вимірюють лінійні розміри, оцінюють контури, структуру, візуалізують інші органи малого таза, після чого встановлюють структурні особливості виявлених патологічних утворів (кісти, пухлини, Позаматкова Вагітність та ін.) (мал. 257).

Мал. 257. Позаматкова вагітність на трансвагінальному УЗД.
1 - жовтковий мішок зародка, що міститься у матковій трубі з товстою стінкою (3);
2 - матка.
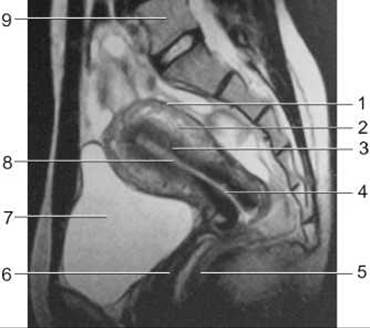
Мал. 258. Магнітно-резонансна томограма органів жіночого таза у сагітальній площині.
1 - периметрій;
2 - міометрій;
3 - ендометрій;
4 - канал шийки матки;
5 - пряма кишка;
6 - Піхва;
7 - сечовий міхур;
8 - порожнина матки;
9 - V поперековий хребець.
Комп’ютерна томографія малого таза жінки виконується після УЗД для виявлення похідного місця розвитку об’ємного утвору, встановлення його поширеності та співвідношення з оточуючими органами, збільшення лімфатичних вузлів. Комп’ютерно-томографічне дослідження виконують після очищення кишечника. Якщо виникає потреба відрізнити кишечник від патологічних утворів, особливо великих розмірів, його контрастують: за 3-4 години до КТ-дослідження хворій пропонують випити 200 мл 0,5%-ного розчину урографіну для заповнення термінальних відділів тонкої кишки, безпосередньо перед дослідженням вводять у пряму кишку 100 мл урографіну, а за 20-30 хв до КТ хвора випиває 2 склянки води для Наповнення сечового міхура.
На комп’ютерній томограмі в центрі таза виявляється матка гомогенної структури з щільністю +40-+60 HU. Яєчники знаходяться позаду круглих зв’язок, що прямують від рогів матки до стінок таза.
Підсилення КТ-зображення шляхом внутрішньовенного Введення рентгеноконтрастних препаратів дозволяє підвищити денситометричну різницю між здоровою і патологічно зміненою тканиною через різницю у їх кровопостачанні.
Магнітно-резонансний метод дослідження жіночих статевих органів виконується без підготовки у положенні хворої на спині при поверхневому диханні. На Т1-зважених зображеннях матка має гомогенну структуру, чіткі контури і дає сигнал середньої інтенсивності. На Т2-зважених зображеннях можна визначити будову матки: ендометрій дає сигнал високої інтенсивності, міометрій - сигнал середньої інтенсивності у товстій зовнішній зоні і сигнал низької інтенсивності у вузькій внутрішній зоні; шийка матки також дає низькоінтенсивний сигнал, що пов’язано з переважанням у ній, як і у внутрішній зоні міометрію, сполучної Тканини; шийковий канал, заповнений слизом, дає сильний сигнал (мал. 258). Яєчники на МРТ визначаються частіше, ніж на КТ. На Т1-зважених зображеннях вони дають слабкий сигнал. На Т2-зважених зображеннях строма яєчників дає слабкий сигнал, а фолікули - сильний сигнал.

Мал. 259. Метросальпінгографія (Б, В - схема).
А, Б - передня пряма проекція; В - ліва бічна проекція;
1 - матковий наконечник; 2 - перешийок; 3 - порожнина матки; 4 - матковий ріг; 5 - дно матки; 6 - матковий отвір маткової труби; 7 - Маткова труба; 8 - ампула маткової труби; 9 - контрастна маса у черевній порожнині.
Рентгенологічне дослідження внутрішніх жіночих статевих органів виконується з контрастуванням і зветься метросальпінгографією, або гістеросальпінгографією. Показаннями для проведення метросальпінгографії є підозра на наявність: облітерації маткових труб при безплідності, вад розвитку, туберкульозу матки і придатків, поліпів, підслизових міом, ендометріозу. Протипоказана гістеросальпінгографія при загальних і місцевих інфекційних захворюваннях, трихомонадозі, загальному тяжкому стані, вагітності, III і IV ступенях чистоти вагінального вмісту. Гістеросальпінгографію краще проводити в період між 10-м і 20-м днями менопаузи, щоби запобігти проникненню контрастної речовини у зяючі Кровоносні судини та занесенню інфекції.
Для виконання гістеросальпінгографії через цервікальннй канал у порожнину матки вводять матковий наконечник або катетер. Через катетер за допомогою шприца повільно вводять близько 10 мл водорозчинної рентгеноконтрастної речовини (урографін, кардіотраст, омніпак або ін.). Олійні контрастні речовини, що використовувалися раніше, повільно проходять матковими трубами і можуть стати причиною асептичного запалення маткових труб з їх облітерацією, тому нині не застосовуються. Рентгенограми виконують у прямій проекції відразу після введення препарату, через 10 та через 30 хвилин. В нормі на останній рентгенограмі контрастна речовина має з’явитись у черевній порожнині у вигляді розмазаних крапель. Порожнина здорової матки постає у вигляді симетричного трикутник з основою, спрямованою догори і видовженими рогами (мал. 259).

Мал. 260. Сонографія на 7 тижні вагітності (схема).
1 - вагітна матка;
2 - плодове яйце, оточене ехогенним шаром трофобласта;
3 - зародок, довжина якого дозволяє визначити термін вагітності;
4 - наповнений сечовий міхур;
5 - пряма кишка;
6 - крижова кістка.
Радіонуклідну метросальпінгографію виконують шляхом введення у порожнину матки 1 мл РФП. На шийку матки накладають затискач і через 30 хв виконують сцинтиграфію. На нормальній сцинтиграмі препарат у порожнині матки і придатках розподілений рівномірно. Показом до радіонуклідної метросальпінгографії, як і до рентгенівської метросальпінгографії, є, в основному, оцінка прохідності маткових труб.
Радіоімунологічне дослідження дозволяє виявити концентрацію у крові гормонів, що продукуються жіночими статевими органами (естрадіол, прогестерон), гормонів гіпофізу, що регулюють функцію жіночих статевих органів (пролактин, лютрапін, фолітропін), рілізінг-гормонів гіпоталамуса, що регулюють продукцію гормонів гіпофіза (люліберин, фоліберин), а також виявлення порушень складних гормональних взаємовідношень, які віддзеркалюються на функції жіночих статевих органів.
Вагітність сонографічно можна визначити вже на 5-6 тижні на основі візуалізації плодового яйця, яке розташоване у матці асиметрично, має ехонегативну центральну та ехопозитивну периферійну частини. На 6 тижні плодове яйце займає 1/3 об’єму порожнини матки, на 8-9 тижнях - майже половину порожнини матки.
На 7-8 тижнях можна отримати зображення ембріона розміром 910 мм (мал. 260), на 9-10 тижнях помітні його головка та тіло. Стать плоду можна визначити у терміни від 24 до 34 тижня вагітності на основі виявлення у хлопчиків статевого члена і мошонки. У пізніші терміни їх виявлення утруднюється через зменшення кількості навколоплодових вод і великих розмірів плоду.
В акушерстві важливе значення має визначення стану плаценти і її відношення до внутрішнього отвору шийки матки. Найчастіше вона розташована на передній або задній поверхні матки, з переходом на бічну поверхню. Плацента починає виявлятись на початку ІІ-го триместру вагітності, як плоский ехопозитивний утвір зернистої структури, у ІІІ-му триместрі стають помітними часточки плаценти. Якщо відстань від нижнього краю плаценти до внутрішнього отвору шийки матки менша за 7 см, діагностується низьке розташування плаценти, або її передлежання, що небезпечне для життя матері та плоду. При передчасному відшаруванні плаценти, між нею та стінкою матки з’являється ретроплацентарна гематома, яка має вигляд ехонегативної структури. Сонографічними ознаками загибелі плоду є відсутність його рухів і серцевої діяльності, відставання розмірів матки від термінів вагітності, деформація плодового яйця.

Мал. 261. Ендометріоз на УЗД за допомогою піхвового датчика. Стрілка вказує на Яєчник з фолікулами. Ендометріоз (1) та кіста (2), що прилягає до яєчника.
Ендометріозом звуть наявність секреторного ендометрія ектопічної локалізації. При ендометріозі розвивається залозово-кістозна гіперплазія слизової оболонки матки, яка зазвичай розвивається після травм матки (оперативних втручань, діатермокоагуляція на шийці матки та ін.). Ендометріозом можуть уражатись прилеглі до матки органи, найчастіше яєчники. За допомогою УЗД, КТ, МРТ виявляється збільшення розмірів матки та наявність ендометріом. Ендометріоми на ехограмі виглядають як кісти з дифузним низькоамплітудним внутрішнім ехом, помітною стінкою та посиленою провідністю звука (мал. 261). Під час УЗД у міометрії також виявляються дрібні анехогенні утворення округлої форми, розмірами 2-5 мм, які збільшується перед початком менструального циклу. На МРТ ділянки ураження дають високоінтенсивний сигнал. Найкраще ендометріоз діагностується за допомогою лапароскопії.
Пухлини матки можуть бути доброякісними і злоякісними. Із доброякісних пухлин частіше зустрічається фіброміома, яка утворюється внаслідок гіпертрофії і проліферації елементів сполучної та м’язової тканин. Під час УЗД Фіброміома матки проявляється її збільшенням, деформацією і додатковими утворами, частіше зниженої ехогенності. Метросальпінгографічно за наявності фіброміоми порожнина матки деформована, у ній визначається округлий дефект наповнення з чіткими рівними контурами, на відміну від раку тіла матки, який дає нерівні нечіткі контури (мал. 262). Магнітно-резонансна томографія дозволяє краще, ніж УЗД, КТ і метросальпінгографія визначити кількість, розміри та глибину залягання фіброміоми (мал. 263). Інтенсивність МР-сигналу залежить від переважання у будові пухлини фіброзної чи м’язової тканини, а також від наявності некрозів і порожнин розпаду.

Мал. 262. Пухлини матки на метросальпінгограмі (схема).
А - фіброміома у вигляді округлого дефекту наповнення з рівними контурами;
Б - рак дна матки у вигляді дефекту наповнення з нерівними, розірваними, нечіткими контурами.
Рак тіла матки сонографічно виявляється частіше у вигляді ехонегативного вузла, який може бути неоднорідним через наявність у ньому некрозів та крововиливів. Під час УЗД можна виявити ракові вузли, більші за 1 см. Вузли менших розмірів можна виявити за допомогою МРТ. КТ та МРТ дозволяють не тільки виявити ракову пухлину, але й її проростання у суміжні структури і метастази в тазові лімфовузли. Допомагає у виявленні раку штучне контрастування. КТ важлива також для планування та оцінки результатів ефективності променевої терапії захворювання.
Рак яєчника на ехограмах і комп’ютерних томограмах встановлюється за неправильною формою пухлини, нечіткістю її контурів, неоднорідною внутрішньою структурою, інфільтрацією м’яких тканин таза. Допомагає у діагностиці пункційна біопсія яєчника під контролем УЗД чи КТ.
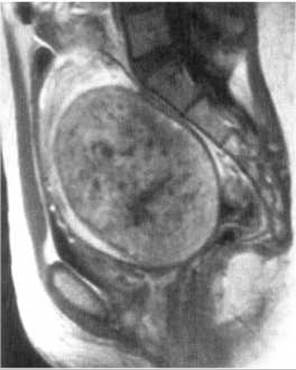
Мал. 263. Фіброміома матки на МРТ (Т1-зважене зображення).
Кісти яєчників на УЗД являють собою ехонегативні утвори з тонкою капсулою, чітким рівним контуром та ефектом «підсилення» ехосигналу позаду кісти. Комп’ютерна томограма виявляє кісту округлої форми з тонкою гладкою стінкою, чіткими контурами, низькою щільністю (+5-+12 HU), відсутністю інфільтрації м’яких тканин та збільшених регіональних лімфовузлів.
Последнее обновление: 05/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.