Ортопедія - Олекса А.П. 2006
Захворювання суглобів
Подагра
Подагра (gout, Gicht) є наслідком збільшення відносно норми кількості сечової кислоти в рідинах організму людини. Клінічний синдром подагри складається з основних чотирьох елементів:
1. Гостре рецидивуюче запалення опорно- рухового апарату (атаки подагри).
2. Подагричні вузлики.
3. Хронічні, поступово наростаючі зміни в суглобах (артррпатія).
4. Патологічні зміни у сечовидільній системі (камені, хронічне запалення нирок).
При біохімічному дослідженні виявляють характерну гіперурикемію. Патогномонічним симптомом подагри є наявність кристалів сечової кислоти у тканинах, які інколи можна побачити через потоншену шкіру біля суглобів (мал. 323) або при гістологічному дослідженні подагричних вузликів (мал. 324).
Сечова кислота є кінцевим продуктом обміну пуринів в організмі людини. Пурини виникають внаслідок катаболізму тканинних нуклеопротеїдів і нуклеопротеїдів їжі. Синтез започатковується утворенням 5-фосфо-рибозил-пірофосфату. Пурини метаболізуються з утворенням сечової кислоти. Вважають, що більша частина сечової кислоти утворюється в печінці, близько 25 % її попадає прямо в тонкі кишки, а решта у Кров. У кишках під впливом бактерій відбувається подальший розпад сечової кислоти (25 %) — уриколіз. Частина продуктів цього розпаду виводиться з калом, частково всмоктується в кров, а також видаляється через нирки і Легені. Ця частина сечової кислоти, що попала в кров, виводиться з сечею у вигляді сечової кислоти і частково сечовини.
Сечова кислота є слабкою кислотою. При нормальному pH рідин організму вона дисоціює. Іон сечовини з'єднується з катіоном і виникає односодова сіль. У кислому середовищі ця сіль дисоціює з утворенням знову вільної сечової кислоти. Сечовина розчиняється легше, ніж кислота. Сечова кислота і її сіль створюють перенасичений розчин, з якого утворюються кристали, чому сприяє зміна pH середовища.
У рідинах організму сечова кислота виступає виключно у вигляд і сечовини. Вона зв'язана з білками і тому проникає через клубочковий фільтр нирок. У зв'язку з тим; що pH у нирках є нижчий, ніж у крові, виникає вільна сечова кислота, а її кількість залежить від ступеня кислотності сечі. Вільна сечова кислота всмоктується і попадає в кров.
Вважають, що в нормі кількість сечової кислоти в клубочках нирок становить більше 6,7 мг за хвилину (Gutman А., 1965), а кількість її, яка зворотньо всмоктується, може доходити до 15 мг за хвилину.
За допомогою ізотопів (Benedict J.D. et al., 1953; Sorensen L.B., 1962) встановлено, що у здорових людей у рідинах організму кількість сечової кислоти не перевищує 6 мг на 100 мл, а загальна кількість становить у середньому 1200 мг. Організм за добу утворює 500-1100 мг сечової кислоти і з сечею в середньому виділяється 420 мг при низькопуриновій дієті (Gutman А.) або до 730 мг при нормальному харчуванні (Cottet J., Canarelli) і більше при вживанні продуктів багатих пуринами (м'яса, телятини, печінки тощо), хоч Wyngaarden J.B. (1964) вказує, що у викненні гіперурикемії не грає ролі гіперпуринова їжа.
Нормальний рівень сечової кислоти в рідинах організму залежить від нормального біосинтезу пуринів, від нормального розпаду нуклеопротеїдів і нормального виділення сечової кислоти через нирки. Порушення обміну речовин або захворювання нирок призводить до гіперурикемії.
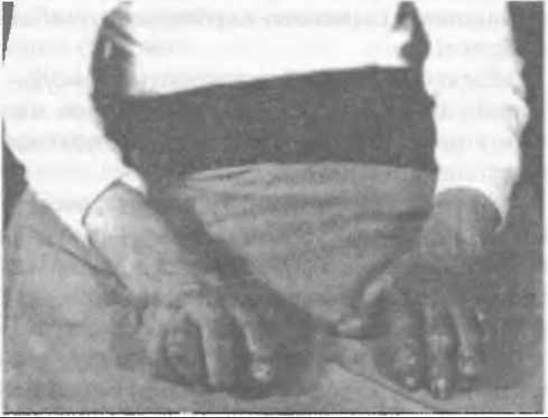
Мал. 323. Трофічні зміни шкіри при подагрі з просвічуванням кристалів сечової кислоти біля суглобів кистей рук.
Але урикемію з недостатньо виясненою етіологією спостерігають (Ciba Т.,1962; Ravault Р. et al. 1964; Ryckewaert A. et al., 1966) при коронарній хворобі, артеріальній гіпертензії, ревматоїдному артриті, гіпофункції паращитоподібної залози і гіперфункції щитоподібної тощо. Рівень сечової кислоти буває вищим у людей з ожирінням і частіше у чоловіків, ніж у жінок.
Таким чином, гіперурикемія є безумовною причиною подагри, але вона не є рівнозначною подагрі і буває при інших захворюваннях. Серед людей із хронічною гіперурикемією лише 20 % хворіють на подагру, а близько 2 % хворіють на захворювання нирок чи крові (Wyngaarden J., 1961; Seegmiller J. et al., 1963).
Залежно від причини гіперурикемії подагру поділяють на первинну і вторинну. Вторинною подагру називають у тих випадках, коли вона виникає внаслідок іншої підтвердженої хвороби і це становить близько 10 % від загальної кількості хворих на подагру. Найчастіше причиною вторинної подагри бувають захворювання крові (гемолітичне недокрів'я, лейкемія, розпад клітин від дії ліків, цитостатиків тощо) або внаслідок хронічних захворювань нирок (недостатність функції нирок, токсикоз вагітності, сечогінні і сульфатіазолові ліки тощо).
Слід відзначити, що гіперурикемія дуже рідко буває внаслідок приймання сечогінних, застосуванням яких при подагрі знімається напад.
При вторинній подагрі рідше відкладаються кристали в поверхневих тканинах і клінічно вона проявляється повторними рецидивуючими гострими запаленнями суглобів (нападами подагри). Але у клінічному перебізі може домінувати основна хвороба та її ускладнення над ознаками подагри.
Первинна подагра виникає, як правило, у чоловіків внаслідок порушення біосинтезу пуринів і гіперурикемії. Але першопричини первинної подагри у близько 90 % хворих клінічно встановити не вдається.
Подагра може бути генетично успадкованою за домінантним, а рідше за рецесивним типом (Blumberg B.S.,1965). У 10-45 % усіх хворих на подагру хворіють також їх найближчі родичі, а безсимптомну гіперурикемію виявляють у 25-72 % (Talbott J., 1997; Wyngaarden J.,1968). Деякі автори пов'язують виникнення первинної подагри з вибірковою дисфункцією нирок. Тут існує дві гіпотези: одна висунута Нугентом із співавт. і Лятемою із співавт., які вважають, що першопричиною гіперурикемії є недостатнє виділення з сечею сечової кислоти; друга, висунута Гутманом і Ію, твердить про те, що гіперурикемія може виникати внаслідок нестачі ниркової глютамінази, під впливом якої відбувається розпад глютаміну, тому він не розпадається і збільшує синтез сечової кислоти. Недостатнім утворенням амонію пробують пояснювати низьку pH сечі (Cottet J. і Canarelli G., 1965), що виявляють у більшості хворих на подагру (Gutman А., Yu T.F., 1963; Vries de A. et al., 1964).
На подагру частіше хворіють чоловіки у віці 30-50 років. Основні ознаки подагри зумовлені проникненням у Тканини кристалів сечовини і сечової кислоти. Першою ознакою є гостре запалення в межах опорно-рухового апарату. Довготривалий перебіг хвороби з часом призводить до утворення подагричних вузлів і артропатій. Інколи буває, що нападові передує ниркова колі- ка, але вона навіть при гіперурикемії ще не вказує на подагру. Діагноз подагри встановлюють лише тоді, коли виникне класичний напад. Це означає, що зміни в нирках не завжди можуть вказувати на подагру, але проявляються швидше і частіше, ніж подагричні вузли та артропатії. Дослідженням Мак Карті (Mc Karty) та іншими, при мікроскопії суглобового ексудату в усіх хворих на подагру виявляли наявність кристалів сечовини, у той же час вони не були виявлені у жодного хворого на ревматоїдний артрит, хоч у багатьох з них була гіперурикемія. Під час нападу подагри і після нього усі кристали знаходились в лейкоцитах, а під час ремісії були, як правило, поза ними.
На основі досліджень Seegmiller пропонує наступну гіпотезу патогенезу нападу подагри. Гостре запалення є наслідком перенасиченого розчину сечовини у навколотканинній рідині. Більш кисле середовище може сприяти відкладенню кристалів у тканини, що зумовлює фагоцитоз цих кристалів. Під час фагоцитозу лейкоцити утворюють більше молочної кислоти, ніж в нормі. Це збільшує кислотність тканин і тим самим притягує свіжі кристали й одночасно збільшує фагоцитоз. Таким чином, створюється замкнуте коло, при якому фагоцитоз до певного моменту є стимулятором запалення. Але фагоцитоз не завжди справляється з ліквідацією кристалів сечовини, і тому вони відкладаються у тканинах (мал. 324).
До факторів, які сприяють виникненню нападів подагри, відносяться несприятливі метеорологічні чинники, такі, як коливання барометричного тиску, підвищена вологість тощо.
Клінічні ознаки подагри. Починається захворювання несподівано, із появою серед ночі різкого болю в першому пальці стопи, від чого хворий прокидається. Підвищується Температура тіла до 38-39 градусів, може з'явитись лихоманка. Палець значно припухає, Шкіра стає синювато-червоною, внаслідок болю активні рухи в ньому неможливі, а пасивні — різко збільшують біль у суглобах пальця. Під ранок біль зменшується і стихає та знижується температура тіла. Наступної ночі напад повторюється, і так може продовжуватись тиждень і більше. Захворювання рідко починається ураженням декількох суглобів. З кожним черговим нападом інтенсивність цих клінічних проявів зменшується, і процес поступово затухає на декілька тижнів або місяців, а потім знову повторюється з ураженням інших суглобів і тканин. Рецидиви гострого запалення є характерними для перебігу подагри.
Якщо перший напад почався з суглоба першого пальця стопи (мал. 325), то при наступних чергових атаках втягуються інші Суглоби стопи, гомілковостопний, інколи колінний, а потім суглоби пальців рук, ліктьовий, променево-зап'ястковий. Як правило, не уражаються подагрою або рідко уражаються кульшовий і плечовий суглоби.
Слід відзначити, що з часом (з роками) змінюється характер нападів. Рецидиви бувають частішими у хворих із підвищеними показниками сечової кислоти у плазмі (більше 9-10 мг%), тривають щоразу довше, а явища запалення декількох суглобів чимраз більші. Якщо після першого нападу може не залишитись жодних слідів на ураженому місці, то з кожним наступним кількість кристалів, які відкладаються у тканини, збільшується, утворюючи характерні вузли (tophi) навколо суглобів. Вони навіть можуть з часом просвічуватись через потоншену шкіру, особливо на пальцях рук (мал. 323). Хвороба клінічно проявляється як подагричний поліартрит, затягується і стає хронічною.
Патогномонічним для подагри є утворення таких же вузликів кристалів у хрящі вушних завитків (мал. 326).
Перед черговим нападом подагри інколи бувають його безпосередні клінічні передвісники: Ниркова коліка, відчуття парестезій або напруженості навколосуглобових тканин, загальної слабості. Причина чергового нападу невідома, але вважається, що йому можуть сприяти вживання алкоголю, жирної їжі перед сном, інфекційні запальні процеси, травма фізична і психічна, різка зміна атмосферного тиску тощо.
Додаткові Методи обстеження хворого. При подагрі можна виявити характерні рентгенологічні ознаки. На рентгенограмах видно крайові дефекта (узури, геоди) круглої або овальної форми, з чіткими контурами, нібито вибиті пробійником, зі склерозованою стінкою, у суглобових кінцях кісток кисті чи стіп. Це місця відкладень сечокислих солей, які не затримують рентгенівського проміння. При ураженні подагрою великих суглобів на рентгенограмах, як правило, таких змін не виявляють.

Мал. 324. Кристали сечової кислоти при гістологічному дослідженні (х500, за Maiyk Е.) подагричного вузлика.
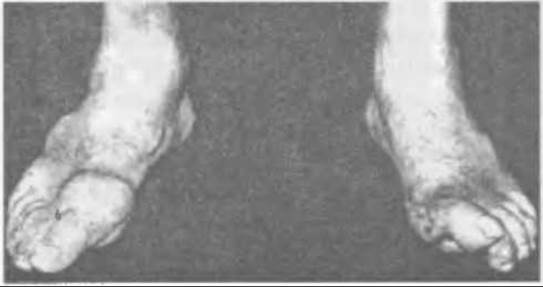
Мал. 325. Подагричне запалення перших плесно-фалангових суглобів обох стіп: зліва - уражений суглоб, справа - рубці на місці прориву кристалів аналогічного суглоба при подагрі.
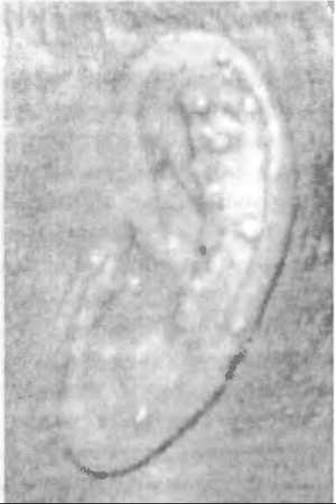
Мал. 326. Подагричні вузлики в мушлі вуха.
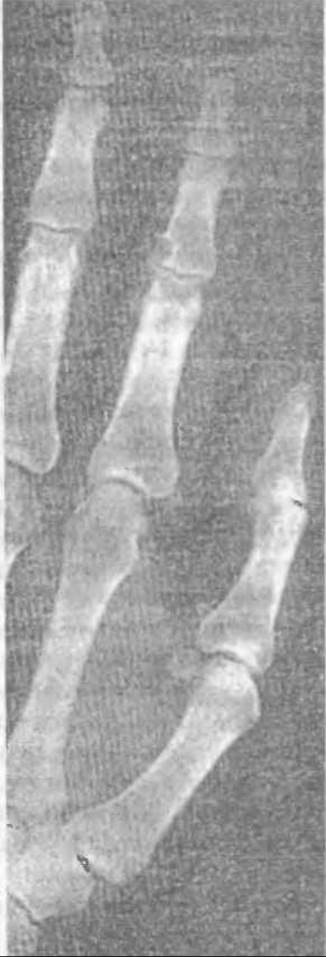
Мал. 327. Подагрична геода середньої фаланги другого пальця кисті рентгенологічно.
Лабораторні дослідження. Під час нападу подагри значно збільшується ШОЕ, показники серомукоїдів у плазмі крові, появляється С-реактивний протеїн.
Інколи можна виявити диспротеїнемію — гіпоальбумінемію і нетипові відхилення у глобуліновій фракції, короткотривалий нейтрофільний лейкоцитоз (10-15 тис./мм). Достатнім показником запалення є пришвидшена ШОЕ, яка буває збільшеною, доки є клінічні ознаки запалення. Під впливом Лікування проходить запалення і зменшується ШОЕ, але при хронічному перебізі подагри вона може знижуватися повільно (протягом декількох тижнів). Під час нападу не виявляють змін у показниках сечової кислоти у крові, а в суглобовій рідині інколи можна виявити внутрішньолейкоцитарні кристали сечовини.
Подагрична артропатія
Хронічні патологічні зміни в суглобах при подагрі вникають внаслідок відкладення сечовини в суглобовому хрящі, у кістках, у внутрішньосуглобових тканинах. При значній кількості ексудату в суглобі звільняється сечовина і осідає у поверхневих шарах хряща, а потім кристали проникають у глибину хряща, що зумовлює його розшарування і деструкцію. Відтак може дійти до руйнування підхрящової пластинки і проникнення у епіфізи кістки.
Із синовіальної рідини і безпосередньо з крові кристали сечовини відкладаються у синовіальній оболонці. При хронічному перебізі хвороби це призводить до розростання ворсин синовіальної оболонки з утворенням пануса, який порушує живлення хряща і проникає в його глибину.
Біля суглобових поверхонь утворюються спочатку невеликі круглі дефекти (мал. 327), які збільшуються і розміри яких залежать від кількості відкладених кристалів сечовини, ступеня руйнування кістки. Це може зумовлювати підвивихи і вивихи в суглобах.
У деяких недолікованих хворих кристали настільки руйнують кістку, що утворюються значні дефекти суглобових кінців.
При хронічному перебізі хвороби і при часто рецидивуючих загостреннях у нелікованих хворих виникають значні деструктивні зміни у суглобах. Такі хворі стають інвалідами як з причини недостатності нирок (нирковокам'яної хвороби), так і артропатій.
Перебіг подагри буває важчим у тих хворих, в яких перший напад був у віці до 30 років, і, як правило, лагіднішим, коли перший напад був після 60 років.
Кількість жінок, хворих на подагру, не перевищує 10 %, і найчастіше у них перші напади з'являються в період менопаузи, нічим не відрізняючись від перебігу хвороби у чоловіків.
Середній вік життя людей, хворих на подагру, не відрізняється від середньостатистичного, однак у них бувають супутні хвороби (артеріальна гіпертонія, Цукровий діабет тощо), які можуть стати причиною смерті.
Лікування. Лікування хворого на подагру охоплює три взаємодоповнюючі заходи:
1) лікування під час нападів подагри та з метою їх запобігання;
2) лікування з метою зниження в організмі кількості сечової кислоти;
3) лікування уражених суглобів і нирок.
План лікування залежить від частоти нападів, атак подагри та їхньої інтенсивності, ступеня ураження нирок, кількості сечової кислоти і ступеня відкладених кристалів сечовини.
Під час гострого нападу колхіцин вважають ліком вибору, тому що він є специфічним для подагри і може бути діагностичним тестом для уточнення захворювань суглобів невиясненої етіології.
Механізм дії колхіцину ще кінцево не уточнений, але Seegmiller J.E. із співавт. (1963) на основі лабораторних експериментів прийшов до висновку, що його протизапальна дія при подагрі полягає у гальмуванні фагоцитозу.
Колхіцин випускають по 0,5; 0,6 і 1,0 мг у драже і для внутрішньовенного Введення — 3 мг у 2 мл водного розчину. Дозують його по 1 мг і призначають наступним чином:
1) першого дня — чотири рази, причому перші три дози що дві години, а четверту дозу перед сном; якщо призначають колхіцин в ін'єкціях, то вводять поволі внутрішньовенно одноразово 3 мг;
2) другого дня — три рази по 1 мг з рівними інтервалами в часі, а у випадку, якщо не настало поліпшення після першого дня, — чотири рази;
3) третього дня — у таких же дозах два або три рази з однаковим інтервалом;
4) четвертого і п'ятого дня — два або один раз, останню дозу необхідно завжди приймати перед сном; сумарна доза колхіцину протягом п'яти днів не повинна перевищувати 15 мг;
5) з шостого дня 1 мг колхіцину приймають один раз перед сном, навіть коли щезли усі ознаки запалення.
Підтримуюче лікування проводять протягом кількох тижнів або довше, що залежить від важкості хвороби. Якщо колхіцин застосовують своєчасно, то запалення щезає протягом трьох-п'яти днів. Інколи одночасно поліпшуються і біохімічні показники.
Після приймання колхіцину може виникнути пронос на 3-4-й день лікування, і тоді дозу необхідно зменшити. Описані випадки облисіння, лейко- і тромбоцитопенії, виникнення виразки шлунка і гепатиту, навіть смерті, що пов'язують із надто великими дозами призначеного колхіцину.
У випадку виразкової хвороби шлунка чи дванадцятипалої кишки хворому призначають кольцемід (демекольцин) — похідний колхіцину. Але застосування кольцеміду у таких же дозах вимагає обережності у зв'язку з його сильною цитостатичною дією, і тому його приймають короткочасно.
Слід сказати, що швидше, ніж колхіцин, ліквідовує запалення бутапіразол, але він може спричинювати навіть більше ускладнень, ніж колхіцин. У зв'язку з цим його призначають у випадках важкого перебігу атак або при тривалому і не дуже ефективному лікуванні колхіцином.
Бутапіразол настільки дієвий, що одноразове приймання внутрішньом'язово в дозі 0,6 знімає гострі явища подагри. Інколи виникає потреба у повторних ін'єкціях у наступні два дні, а потім через день — у сумі не більше шести ін'єкцій. Під час приймання бутапіразолу не можна застосовувати колхіцин, щоб не спричинити гранулоцитопенії. При крайній потребі бутапіразол вводять у тій же дозі через 7-10 днів протягом кількох тижнів.
Під час гострої атаки колхіцин можна замінити індометацином у таблетках по 25 мг, починаючи від дози 200 мг на добу, поступово зменшуючи щоденно по 50 мг, а потім призначають профілактичні дози колхіцину.
Кортикостероїди застосовують дуже рідко, хоча під час гострого запалення або рецидивів поряд із лікуванням колхіцином інколи проводять місцеве параартикулярне введення гідрокортизону (25 мг) або кеналогу-40 один раз у 4-5 днів, що дає добрі результати.
Саліцилати для лікування подагри не придатні у дозах до 3,0 г на день, тому що не гальмують виділення сечової кислоти.
Після затухання гострого запалення важливо запобігти його рецидивам за допомогою профілактичних доз колхіцину і зменшення кількості сечової кислоти в організмі призначенням сечогінних і ліків, які б зменшували її синтез.
Як було сказано, з шостого або сьомого дня лікування колхіцином дозу зменшують до 1,0-0,5 мг на добу і проводять курс до зменшення ШОЕ і зникнення клінічних проявів. Але коли б під час приймання профілактичних доз виникли передвісники атаки, то не очікуючи її клінічного прояву, дозу збільшують до лікувальної на 2-3 дні, а потім зменшують до підтримуючої.
Колхіцин ліквідує запалення, але не впливає на синтез і кількість сечової кислоти в організмі, у зв'язку з цим призначають сечогінні ліки і ті, що гальмують її синтез.
Сечогінні призначають хворим, у яких утворилися вузлики кристалів у тканинах, геоди і артропатії, та коли рівень сечової кислоти сягає 8-10 мг%.
Коли рівень сечової кислоти дорівнює 6-8 мг% без наявності вузликів кристалів, то застосування сечогінних є відносно показаним. Також сечогінних препаратів не призначають при первинній гіперурикемії без клінічних проявів подагри. Після застосування сечогінних через декілька місяців значно зменшується кількість сечової кислоти в крові, навіть можуть щезати вузлики кристалів. Тому деколи сечогінні препарати приймають навіть роками.
Вказівками до призначення ліків, які гальмують синтез сечової кислоти, є ниркова недостатність, Нирковокам'яна хвороба, високі показники сечової кислоти у сироватці крові, а також неефективність сечогінних. Призначають алопуринол по 100 мг двічі на день, а при потребі по 200 мг тричі. Максимальна добова доза 600 мг.
Алопуринол гальмує функцію ксантинової оксидази і тим самим знижує утворення сечової кислоти. Під час прийому колхіцину дозу алопуринолу поступово збільшують із тижневим інтервалом.
Слід сказати, що під впливом цього лікування можуть щезати малі вузлики кристалів у тканинах, але великі залишаються, а також не змінюються патологічні зміни, які виникли у суглобах. Тому інколи видаляють вузли і усувають артропатичні деформації суглобів оперативно.
Хворі повинні вживати низькокалорійну їжу і не вживати продуктів, що містять значну кількість пуринів (печінку, відвари м'яса, рибу, оселедці тощо). Також не слід вживати алкогольних напоїв.
Хворим можна проводити такі ж фізіобальнеопроцедури, як і при дегенеративно-дистрофічних процесах у суглобах.
Последнее обновление: 05/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.