Медична радіологія - Лазар А.П. 2008
Променеве дослідження дослідження кісток і суглобів
Дегенеративно-дистрофічні ураження суглобів та кісток
Артрози, або дегенеративно-дистрофічні ураження суглобів спостерігаються переважно у літньому і старечому віці. Причинами передчасного настання дегенеративних змін суглобів є повторні вивихи, підвивихи, часті травми, надмірне фізичне або спортивне навантаження та ін. Найчастіше явища артрозу розвиваються в хребті, колінному, кульшовому, променевозап’ястковому і міжфалангових суглобах.
При старінні хряща настають втрата його еластичності, розволокнення, крихкість, втрата дзеркальної поверхні. Під впливом навантаження він стирається та тоншає.
Далі в процес втягуються прилеглі кісткові відділи суглоба, які руйнуються і ущільнюються. Репаративні крайові кісткові розростання різної форми та величини спотворюють суглоб. Клінічними проявами ураження суглобів часто є незначний «стартовий» біль та хрускіт.

Мал. 61. Деформуючий артроз колінних суглобів на рентгенограмах. Відзначається звуження рентгенівської суглобової щілини (короткі стрілки) та крайові кісткові розростання (довгі стрілки).

Мал. 62. Артроз міжфалангових суглобів кисті на рентгенограмі.
1 - субхондральний склероз;
2 - підвивих;
3 - звуження рентгенівських суглобових щілин;
4 - Остеопороз.
Виділяють три форми дегенеративно-дистрофічних уражень суглобів: а) деформуючий артроз; б) дегенеративно-дистрофічне ураження з кістозною перебудовою; в) асептичний остеонекроз.
На рентгенограмах визначаються: 1) звуження та затемнення рентгенівської суглобової щілини; 2) деформації суглобових поверхонь; 3) крайові кісткові розростання (остеофіти) з чіткими контурами; 4) субхондральний склероз замикаючої пластинки, що з’являється раніше в ділянці западини; 5) остеопороз прилеглих відділів кісток (мал. 60, 61, 62). З розвитком дистрофічного ураження суглобів виявляється кістозна перебудова суглобових кінців кісток, субхондрально формуються кісти- нечітко окреслені ділянки просвітлення округлої форми, суглобові поверхні стають неконгруентними (мал. 63).
У розвинених випадках дегенеративно-дистрофічного ураження внаслідок асептичного некрозу суглобових кінців кісток у порожнині суглоба рентгенологічно і за допомогою КТ, МРТ, УЗД виявляються вільно розміщені кісткові відламки, т.зв. «суглобові миші», які фіксуються у суглобовій порожнині або вільно переміщуються в ній.
Дегенеративно-дистрофічні ураження хребтового стовпа відзначаються у більшості обстежуваних у віці понад 40 років, але часто зустрічається і у людей молодшого віку. Через тривале статичне поздовжнє навантаження, яке спостерігається під час перебування тіла людини у вертикальному положенні, у міжхребцевому диску починаються дегенеративні зміни, він сплющується, втрачає еластичність, розширюється за межі тіл хребців (мал. 64). Клініка спондильозу та остеохондрозу представлена неврологічними симптомами, переважно болями, обумовленими стисненням корінців спинномозкових нервів у міжхребцевих отворах. Частіше уражаються ті відділи хребтового стовпа, де товстіші міжхребцеві диски - шийний і поперековий. Більше 95% патології поперекових міжхребцевих дисків зустрічається на рівні L3-S1 (мал. 65).
Мал. 63. Артроз міжфалангових суглобів на рентгенограмі (схема).
А - зовнішній вигляд: вузлуватість в ділянках суглобів; Б - рентгенологічний вигляд: крайові остеофіти та субхондральні кісти.

Мал. 64. Структурні зміни у міжхребцевих дисках під час їх дегенеративно-дистрофічного ураження на рентгенограмі (схема).
1 - нормальний диск; 2 - зниження драглистого ядра та розтріскування фіброзного кільця; 3 - протрузія міжхребцевого диску допереду з передніми реакційними остеофітами при спондильозі; 4 - протрузія міжхребцевого диску дозаду, що викликає Люмбаго; 5 - задня дискова грижа, що подразнює корінець сідничого нерва і викликає радіалгію; 6 - дифузна інфільтрація драглистого ядра через тріщини волокнистого кільця, що викликає хронічну люмбалгію.
При спондильозі внаслідок дегенерації фіброзного кільця диска воно виштовхується за межі тіл хребців через горизонтальні щілини під передню і задню поздовжні зв’язки біля місць їх прикріплення до хребтового стовпа, що призводить до звапнень. Основними рентгенологічними симптомами спондильозу є крайові кісткові розростання, спрямовані від країв тіл хребців до країв тіл сусідніх хребців, а також зменшення висоти міжхребцевого диска, яке з’являється з прогресуванням хвороби.

Мал. 65. Остеохондроз поперекового відділу хребтового стовпа. Задня грижа міжхребцевого диска L4-L5 (стрілка).
А - магнітно-резонансна томограма у сагітальній площині;
Б - сагітальна реконструкція горизонтальних комп’ютерно-томографічних зрізів;
В - горизонтальний зріз комп’ютерної томограми.

Мал. 66. Остеохондроз хребтового стовпа на рентгенограмі (схема).
1 - звуження міжхребцевого диску; 2 - крайові кісткові розростання; 3 - субхондральне окостеніння; 4 - внутрішньогубчасті грижі (Шморля); 5 - уламок кільцевого епіфіза тіла хребця; 6 - кіфоз; 7 - клиноподібна деформація тіла хребця.
При остеохондрозі через дегенеративні зміни у драглистому ядрі, розтріскування фіброзного кільця і витиснення через його тріщини елементів драглистої речовини формуються крайові кісткові розростання, спрямовані паралельно замикаючій пластинці тіл хребців, переважно допереду і дозаду.
Рентгенологічно виявляються крайові кісткові розростання, спрямовані від країв тіл хребців паралельно їх міжхребцевим поверхням, рівномірне зниження висоти міжхребцевих дисків, субхондральний склероз замикаючої пластинки тіл хребців, можуть виявлятись зміщення (лістез) хребців з їх патологічною рухомістю та внутрішньогубчасті грижі (Шморля) (мал. 66, 67).
Остеохондропатією називають асептичний некроз епіфізу кістки, що виникає у дітей. Етіологічним чинником хвороби є порушення кровопостачання епіфізів довгих кісток внаслідок перевантаження чи інших несприятливих факторів. Найчастіше трапляється остеохондропатія головки стегнової кістки (хвороба Легг-Пертес-Кальве), рідше - головок ІІ і ІІІ плеснових кісток (друга хвороба Келлера), човноподібної Кістки стопи (перша хвороба Келлера), тіла хребця (хвороба Кальве). Спостерігається частіше у дітей і підлітків, переважно у 5-15-річному віці. Захворювання починається поступово, з’являється незначна болючість, припухлість м’яких тканин, обмеження рухів при навантаженні.
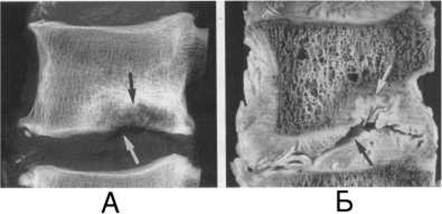
Мал. 67. Остеохондроз на рентгенограмі (А) та сагітальному розтині препарата (Б). Внутрішньогубчаста грижа (стрілки).

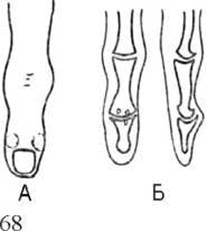
Мал. 68. Остеохондропатії на рентгенограмі (схема): А - човноподібної кістки; Б - головки стегнової кістки; В - великогомілкової горбистості; Г - п’яткової кістки.
В рентгенологічній картині остеохондропатій розрізняють стадії некрозу, компресійного перелому, фрагментації, відновлення, деформації. Перша стадія захворювання рентгенологічно виявляється посиленням тіні кіркової речовини ближче до суглобової поверхні, деформацією суглобової поверхні, розширенням рентгенівської суглобової щілини, зумовленим потовщенням хряща і затримкою процесів скостеніння. В другій стадії внаслідок множинних компресійних переламів спостерігається сплощення епіфізу, в третій - після розсмоктуванні некротичних ділянок виявляється чергування просвітлень і затемнень (мал. 68, 69). В четвертій стадії структура епіфіза відновлюється, але деформація суглобових кінців кісток та нерівномірне розширення рентгенівської суглобової щілини зберігається на все життя.
Сучасні Методи променевого дослідження раніше рентгенографії виявляють зміни у кістках при остеохондропатії. Остео сцинтиграфія виявляє збільшене накопичення РФП в ділянці остеохондропатії, а КТ та МРТ безпосередньо візуалізують ділянку асептичного некрозу кісткової речовини та кісткового мозку.

Мал. 69. Остеохондропатія головки стегнової кістки на рентгенограмі.

Мал. 70. Фіброзна остеодисплазія на рентгенограмі (схема).
А - варусна деформація проксимальної третини стегнової кістки з округлими ділянками просвітлень та оточуючими звапненнями;
Б - остеосклероз правої половини основи черепа.
Фіброзна остеодисплазія (Фіброзна Дисплазія) - заміщення кісткової Тканини фіброзною сполучною тканиною. При фіброзних остеодисплазіях відбувається перебудова кісткової речовини - звичайна кісткова тканина розсмоктується, а на її місці з’являється атипова. Захворювання здебільшого відмічається в молодому віці (до 20-30 років). Серед теорій виникнення фіброзних остеодисплазій найвірогіднішою є теорія травми в період росту кістки. Фіброзна остеодисплазія спостерігається здебільшого в кістках черепа та в метадіафізарних відділах довгих кісток з одного боку, рідше - симетрично з обох боків. Клінічно проявляється деформацією кісток, болючістю в ділянці ураження, невеликою припухлістю, трапляються патологічні переломи, іноді відзначається порушення росту кістки - вкорочення або подовження.
На рентгенограмах ділянка метадіафіза несиметрично збільшена в об’ємі, кісткова структура грубоніздрювата з просвітленнями і звапненнями, шар кіркової речовини з боку мозкової порожнини нерівний. Деформації у кістках нижньої кінцівки мають пластичний характер: варусна деформація стегнової кістки (мал. 70), дугоподібне викривлення вперед за типом «шаблі» великогомілкової кістки. Структура уражених кісток характеризується неоднорідним проясненням, відзначається потовщення кістки в місці ураження (мал. 71).

Мал. 71. Фіброзна остеодисплазія.
А - променевої кістки на рентгенограмі;
Б - кісток черепа на комп’ютерній томограмі, потовщення та деформація решітчастої кістки (стрілка).

Мал. 72. Рахіт на рентгенограмі (схема).
1 - розширення метафізарної смуги просвітлення;
2 - розширення діаметра метафіза;
3 - нечіткий, нерівний, увігнутий метафізарний край;
4 - розмите і неоднорідне Ядро окостеніння.
Рахіт з’являється у дітей 6-24 місяців внаслідок дефіциту вітаміну D. Проявляється затримкою появи ядер скостеніння і термінів закриття тім’ячок, іноді з’являються деформації скелета: розширення нижньої частини грудної клітини, кіфоз, викривлення кінцівок. Рентгенологічно рахіт проявляється остеомаляцією. Характерним є ураження зон росту- метаепіфізарних відділів кісток, що найвиразніше проявляється у ділянках колінних, ліктьових та гомілковостопних суглобів. Смуга просвітлення метафізарної зони росту розширюється до 1-2 см (мал. 72).
Последнее обновление: 05/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.