Медична радіологія - Лазар А.П. 2008
Променеве терапія
Променеві реакції та ушкодження
При проведенні променевої терапії під впливом іонізуючого опромінення тканин організму пацієнта можуть розвиватися променеві реакції та ушкодження, ступінь і тривалість яких залежать від величини дози і ритму опромінення.
При недостатньому контролі за розподілом дози в ділянці опромінення, можуть виникати зони з великою поглиненою дозою, що перевищує толерантність нормальних тканин, особливо при повторних курсах променевої терапії. Розвиток ускладнень, що виникають під час післяопераційної променевої терапії, сприяють порушенню кровопостачання в оперованих тканинах і приєднанню вторинної інфекції.
В основі променевих ушкоджень тканин лежать облітерація судин, дегенеративні зміни нервових закінчень і атрофія тканин з наступним заміщенням її грубою, безструктурною сполучною тканиною, розвитком фіброзу (мал. 331). Часто ці зміни прогресують і вимагають спеціального тривалого Лікування.
У клінічній практиці променеві ускладнення, за важкістю перебігу і часом їх щезання або зменшення, прийнято поділяти на променеві реакції та ушкодження. Під променевими реакціями розуміють тимчасові, минаючі самостійно функціональні й органічні порушення, а під променевими ушкодженнями - незворотні зміни в тканинах і органах людини, викликані дією іонізуючої радіації.

Мал. 331. Променевий радіогенний фіброз нижньої частки правої Легені.
Класифікацію променевих реакцій і ускладнень можна представити таким чином:
I. Променеві реакції:
1. Місцеві:
A. Шкіри: еритема, епідерміт сухий та вологий.
Б. Слизової оболонки: гіперемія, набряк, мукозит, зроговіння і відторгнення епітелію.
B. Внутрішніх органів: ларингіт, езофагіт, Плеврит, пульмоніт, пневмосклероз, міокардит, перикардит, гастрит, ентероколіт, ректит, цистит.
2. Загальні: порушення функції органу чи системи органів, (головний біль, нудота, блювота, тахі- чи брадікардія, гіпо- чи гіпертонія), зміни морфологічного складу крові (анемія, лейкопенія, тромбоцитопенія).
ІІ. Променеві ушкодження:
1. Місцеві:
A. Шкіри: атрофія, індуративний набряк, променева виразка, променевий рак.
Б. Слизової оболонки: атрофія, променева виразка, нориці, променевий рак.
B. Внутрішніх органів: фібрози, виразки, некрози, променевий рак.
2. Загальні: стійкі зміни морфологічного складу крові, ушкодження органів і систем органів, хронічна променева хвороба.
1. Променеві реакції.
Загальні променеві реакції з’являються після опромінення великих ділянок тіла. Виникають наприкінці курсу променевої терапії і, як правило, проходять самостійно чи під впливом відповідного лікування. У процесі променевої терапії у деяких хворих можна спостерігати функціональні порушення з боку центральної нервової системи, кровотворення, шлунково- кишкового тракту. На загальний стан хворих впливають також функціональні і морфологічні зміни в органах і тканинах, що опромінюються. Це може проявлятися головними болями, сонливістю, поліурією, вазомоторною лабільністю, посиленням пітливості і дратівливістю. Також можуть спостерігатись порушення з боку органів серцево-судинної дихальної та травної систем. Ці зміни носять переважно функціональний характер і можуть проходити після закінчення курсу променевого лікування. Усі ці патологічні процеси в органах і системах поступово минають і через 3-8 місяців приходять до норми.
Однакові дози викликають різну реакцію у дорослих і дітей. У дітей Шкіра більш радіочутлива.
1. Еритема - це почервоніння шкіри, що супроводжується її набряклістю, сверблячкою, жаром, болючістю. В основі еритеми лежить реакція судин у вигляді розширення капілярів. Еритема настає від дози 8 Гр при рентгенотерапії і 30-35 Гр при гамма-терапії. Через 2-3 тижні після закінчення опромінення еритема зникає і на її місці з’ являється пігментація, що зберігається кілька місяців (мал. 332).
2. Сухий дерматит (епідерміт) розвивається через 2-3 тижні після опромінення, на тлі еритеми та набряклості з’являється синюшність. Реакція закінчується відшаруванням рогового шару епідерміса, після чого шкіра стає сухою, пігментованою, атрофічною. Розвивається від дози 25 Гр при рентгенотерапії і 40-45 Гр при гамма-терапії.
3. Вологий дерматит характеризується гіперемією і набряклістю шкіри, на фоні чого виникають пухирці із серозним чи гнійним вмістом. Пухирці лопають, утворюючи мокнучу поверхню яскраво-рожевого кольору, що потім покривається гнійними скоринками. Під ними починається епітелізація, після чого шкіра стає сухою, пігментованою та атрофованою. Виникає від дози 30-35 Гр при рентгенотерапії і 50-55 Гр при гамма-терапії.
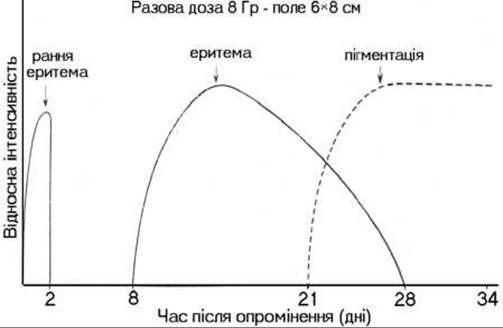
Мал. 332. Еволюція променевих реакцій після опромінення разовою дозою 8 Гр (за Hellriegel).
Усі зазначені променеві реакції шкіри супроводжуються епіляцією, яка може бути тимчасовою чи постійною. По закінченню еритемної реакції Волосся відростає через 2-3 місяці. Після сухого епідерміту волосся відростає, але стає неповноцінним - рідким, сухим, посіченим. Іноді і після вологого епідерміту відростає таке ж волосся.
Променеві реакції слизових оболонок називаються мукозитами або радіоепітеліїтами. Радіоепітеліїт являє собою прогресуючий дистрофічний процес, що проходить у своєму розвитку певні стадії. Перша стадія виражається легкою гіперемією і набряком слизової оболонки. При збільшенні дози ці явища наростають до зроговіння епітелію. У другій стадії (вогнищевий мукозит) відбувається десквамація епітелію, коли зроговілий епітелій в окремих ділянках відривається, утворюючи спочатку поодинокі ерозії з некротичним нальотом. У третій стадії (зливний або плівковий мукозит) відбувається значне відторгнення зроговілого епітелію і злиття одиночних ерозій. У четвертій стадії (ерозивний мукозит) на тлі великого відторгнення епітелію утворюються одиничні чи множинні ерозії. Променева реакція серозної оболонки закінчується епітелізацією ерозій із залишковими проявами набряків і гіперемії.
Останнім часом, із застосуванням значних доз опромінення, радіоепітеліїт майже завжди супроводжує променеву терапію злоякісних пухлин. При контактних методах променевої терапії (внутрішньотканинної, внутрішньопорожнинної, аплікаційної) радіоепітеліїт виникає на обмежених ділянках і досягає свого максимального розвитку після видалення джерела випромінювання. Через 30-36 годин відзначається легка гіперемія шкіри та слизової оболонки при лікуванні раку нижньої Губи дозою 20-30 Гр. На 4-7 добу при досягненні поглиненої дози 35-55 Гр променева реакція наростає. На 15-21 день після виведення радіоактивних препаратів реактивні явища стихають, починається епітелізація шкіри і слизової оболонки.
Табл. 3. Толерантні дози гамма-випромінювання, що дають вірогідність 5% променевого ушкодження різних органів і тканин.
|
Тканина |
Об’єм |
Доза (Гр/тижд) |
Одиниці TDF |
|
Сполучна тканина |
<500 см3 |
63/6 |
107 |
|
>500 см3 |
60/6 |
100 |
|
|
Весь орган |
30/3 |
50 |
|
|
<50 % органа |
40/4 |
66 |
|
|
Весь орган |
20/2 |
33 |
|
|
< 1/3органа |
60/6 |
100 |
|
|
Легені |
Весь орган |
30/3 |
50 |
|
<100 см3 |
60/6 |
100 |
|
|
Шкіра |
<2 см (діаметр) |
90/3 |
200 |
|
<10 см (діаметр) |
55/3 |
125 |
|
|
<30 см (діаметр) |
45/3 |
92 |
|
|
<5 см (довжина) |
45/3 |
92 |
|
|
<10 см |
50/5 |
82 |
|
|
>10 см |
45/4,5 |
75 |
|
|
Кишечник |
<100 см3 |
45/4,5 |
75 |
|
Весь живіт |
30/3 |
50 |
Під час опромінення пухлин гортані променева реакція проявляється ларингітом різної інтенсивності. Разом з радіоепітеліїтом, який при рентгенотерапії виникає від поглинених доз 30-40 Гр, а при гамма-терапії від 50 до 55 Гр, з’являється сухість у роті, біль у горлі, захриплість голосу, кашель з великою кількістю в’язкого харкотиння. При порушенні цілості охрястя щитоподібного, перснеподібного та черпакуватого хрящів і їх інфікуванні розвивається перихондрит.
Променеві езофагіти виникають після променевої терапії раку стравоходу, супроводжуються болями при проходженні їжі, слини, почуттям печії у стравоході.
Променеві реакції легень поділяються на: 1) гострі, за типом бронхопневмоній, у більшості випадків - зворотні; 2) хронічні, з виникненням незворотних змін - пневмосклерозів та фіброзів.
2. Променеві ушкодження.
Променева терапія злоякісних пухлин може призвести до ушкодження навколишніх здорових тканин з розвитком характерної картини місцевого променевого ушкодження, частота і важкість якого залежать у першу чергу від сумарної поглиненої дози іонізуючого випромінювання (табл.3). Причиною розвитку променевих ушкоджень є погрішності у плануванні і проведенні променевої терапії, коли призначаються надмірно високі сумарні та разові вогнищеві дози, що перевищують толерантність здорових тканин.
В залежності від часу, що пройшов після закінчення променевого лікування, променеві ушкодження поділяються на ранні, які виникли протягом перших 3 місяців після проведеної променевої терапії, та пізні, що виникли пізніше 3 місяців. Органічні та функціональні зміни органів і тканин, які виникли через їх променеве ушкодження, потребують спеціального лікування.
Последнее обновление: 05/02/2024
Редакционная и учебная адаптация: Данный материал сведен на основе первоисточника/оригинального текста. Команда проекта осуществила редакционную обзорную обработку, исправление технических неточностей, структурирование разделов и адаптацию содержания к учебному формату.
Что было обработано:
- устранение форматных дефектов (OCR-ошибки, разрывы структуры, дефектные символы);
- редакционное упорядочивание содержания;
- унификация терминов в соответствии с академическими источниками;
- проверка соответствия фактических утверждений текста первоисточнику.
Все упоминания об авторе, годе издания и происхождении первичного текста сохранены в соответствии с источником.