Гістологія людини - О.Д. Луцик 2003
Ембріологія
Гаструляція. Гісто- і органогенез. Позазародкові органи
Гаструляція - період ембріогенезу, коли виникають зародкові листки - ектодерма, ендодерма, мезодерма - і зародок набуваєтришарової будови. Одночасно зі змінами в організмі зародка здійснюється розвиток позазародкових органів, призначення яких полягає у створенні необхідних умов для життєдіяльності зародка (забезпеченні трофіки, газообміну тощо). Гаструляція у людини охоплює період з 14-ї по 17-ту добу пренатального онтогенезу.
їй передують процеси, що відбуваються протягом другого тижня розвитку. У цей період ембріобласт розділяється на два шари - епібласт та гіпобласт, тобто здійснюється процес так званої делямінації. Гіпобласт - це шар маленьких кубічних клітин, обернений у бластоцель. Клітини гіпобласта виокремлюються із внутрішньої клітинної маси внаслідок слабкої адгезійної взаємодії між ними; з гіпобласта утворюється позазародкова ендодерма. Проліферуючі клітини гіпобласта мігрують по внутрішній поверхні трофобласта і формують щільно прилеглу до нього стінку первинного жовткового мішка, або екзоцеломічну мембрану (Гейзера); первинний жовтковий мішок має іншу назву «екзоцеломічна порожнина».
Серед клітин ембріобласта, що лишилися після виселення гіпобласта, виникає маленька порожнина. Вона розширюється і перетворюється на амніотичну порожнину. Шар високих циліндричних клітин, який утворює дно амніотичної порожнини і прилягає до гіпобласта, має назву епібласта. Решта стінки амніотичної порожнини, що прилягає до трофобласта, утворена клітинами амніобластами.
Епібласт і гіпобласт разом утворюють двошаровий зародковий диск (рис. 2.5, Г; 2.6). З часом між трофобластом (останній тепер є диференційованим на внутрішній, клітинний, шар - цитотрофобласт і зовнішній, симпластичний, шар - синцитіотрофобласт) і екзоцеломічною мембраною з'являється нова популяція клітин, які формують ніжну пухку сполучну тканину - позазародкову мезодерму (походження її нині дискутується). Вона заповнює усі простори між трофобластом ззовні та амніоном і екзоцеломічною мембраною - зсередини. Пізніше у позазародковій мезодермі виникають порожнини, які зливаються і формують позазародковий целом або порожнину хоріона.
До 13—14-ї доби з гіпобласта виселяються клітини, які проліферують і поступово формують нову порожнину, відому під назвою вторинного або дефінітивного жовткового мішка. Останній є значно меншим, ніж первинна екзоцеломічна порожнина або первинний жовтковий мішок. Під час формування дефінітивного жовткового мішка великі частини екзоцеломічної порожнини стискаються і з них утворюються екзоцеломічні міхурці, які часто можна спостерігати у хоріонічній порожнині, що значно розширюється. Ту частину позазародкової мезодерми, що вистеляє трофобласт та амніон, називають позазародковою соматоплеврою, а ту, що оточує жовтковий мішок, - позазародковою спланхноплеврою. Тяж позазародкової мезодерми, на якому ніби підвішений зародок у хоріонічній порожнині, сполучає його з хоріоном і має назву амніотичної, або сполучної, ніжки. У подальшому з неї утворюється пупковий канатик (рис. 2.13).
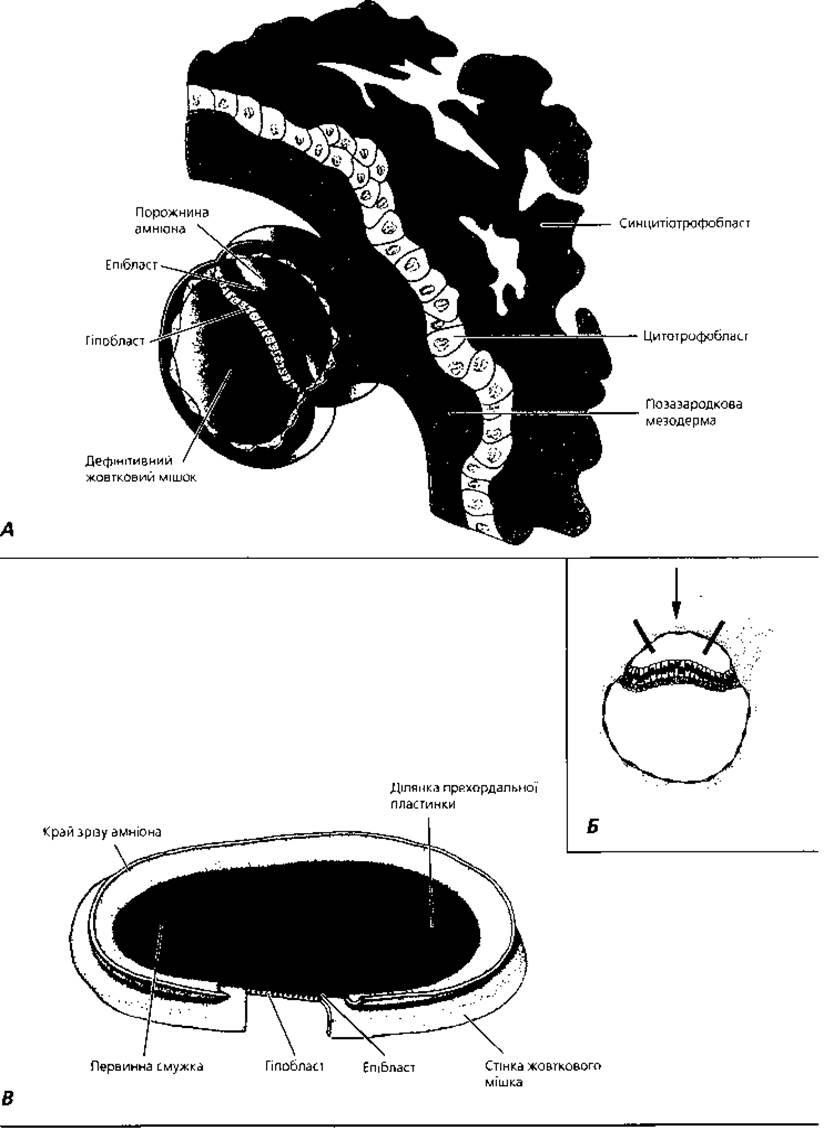
Рис. 2.6. Двошаровий зародковий диск на 14 добу розвитку. А - загальний вигляд зародка; Б - схема доступу до поверхні зародкового диска показано на фрагменті В; В - вигляд зародка з боку амніотичної порожнини, первинна смужка формує неглибоку борозну в каудальному відділі епібласта
Гаструляція починається від 14-ї доби розвитку з формування первинної смужки на поверхні епібласта. Спочатку вона виражена слабо, але на 15-16-ту добу її добре видно у вигляді потовщення із вузькою борозною посередині (рис. 2.7): Вона локалізується у каудальній частині посередині зародкового диска, тягнеться у краніокаудальному напрямку. Краніально смужка закінчується круглим потовщенням - первинним вузликом (вузлик Гензена), посередині якого є заглибина - первинна ямка. Клітини епібласта мігрують у напрямку первинної смужки, тут вони набувають пляшкоподібної форми, відокремлюються від епібласта йзіслизають під нього. Перші клітини мігрують через первинну смужку досередини, зміщують гіпобласт і формують зародкову ендодерму. Пізніше мігрують клітини, які займають позицію між епібластом і новоутвореною ендодермою, формуючи мезодерму. Клітини, що залишаються у складі епібласта, утворюють ектодерму. Таким чином, у процесі гаструляції епібласт дає початок усім трьом зародковим листкам ембріона. У подальшому мезодерма розростається латерально і краніально у вигляді мезодермальних крил.
Клітини, які інвагінують у первинну ямку, рухаються у краніальному напрямку, формуючи нотохорду - зачаток осьового скелета зародка. Простір між зародковими листками заповнює ембріональна сполучна тканина - мезенхіма. За будовою вона нагадує сіточку, утворену клітинами зірчастої форми, що контактують своїми відростками; міжклітинні проміжки заповнені основною міжклітинною речовиною напіврідкої консистенції і тонкими фібрилами. Джерелом утворення мезенхіми є мезодерма, меншою мірою - екто- і ендодерма. Відповідно до цього розрізняють так звану ентомезенхіму, яка розвивається з ендо- і мезодерми, і ектомезенхіму, що має ектодермальне походження. Морфологічно між цими різновидами мезенхіми немає різниці, однак вони дають початок різним структурам зародка: ентомезенхіма - тканинам внутрішнього середовища, ектомезенхіма - слуховим кісточкам, сполучній тканині голови тощо.
У стінці жовткового мішка в кінці другого тижня розвитку починають утворюватися кров'яні острівці та зачатки первинних кровоносних судин. В амніотичну ніжку із задньої частини кишкової ендодерми вростає пальцеподібний відросток - алантоїс. Судини жовткового мішка проростають у стінку алантоїса і ворсинки хоріона. Останні омиває материнська кров. Сформований у результаті описаних процесів алантохоріон забезпечує живлення і дихання плода на ранньому етапі його розвитку.
Гісто- та органогенез зародка здійснюються у результаті розмноження, міграції, диференціації клітин, що його складають, установлення міжклітинних контактів і загибелі частини клітин. 317-ї по 20-у добу триває пресомітний період, з 20-ї доби починається сомітний період розвитку (рис. 2.8). На 20-ту добу ембріогенезу шляхом утворення тулубових складок (цефалокаудальних та бічних) здійснюється відокремлення власне зародка від позазародкових органів, а також зміна його плоскої форми на циліндричну (рис. 2.12). Одночасно дорсальні ділянки мезодерми зародка діляться на окремі сегменти, розташовані з обох боків хорди, - соміти. На 21-шу добу в організмі зародка є 2-3 пари сомітів. Соміти починають утворюватися з III пари, І і II пари з'являються дещо пізніше. Кількість сомітів поступово наростає: на 23-тю добу розвитку налічується 10 пар сомітів (рис. 2.9), на 25-ту -14 пар, на 27-му - 25 пар, у кінці п'ятого тижня кількість сомітів в ембріоні досягає 43-44 пар. На основі підрахунку числа сомітів можна приблизно визначити термін розвитку (сомітний вік) ембріона.
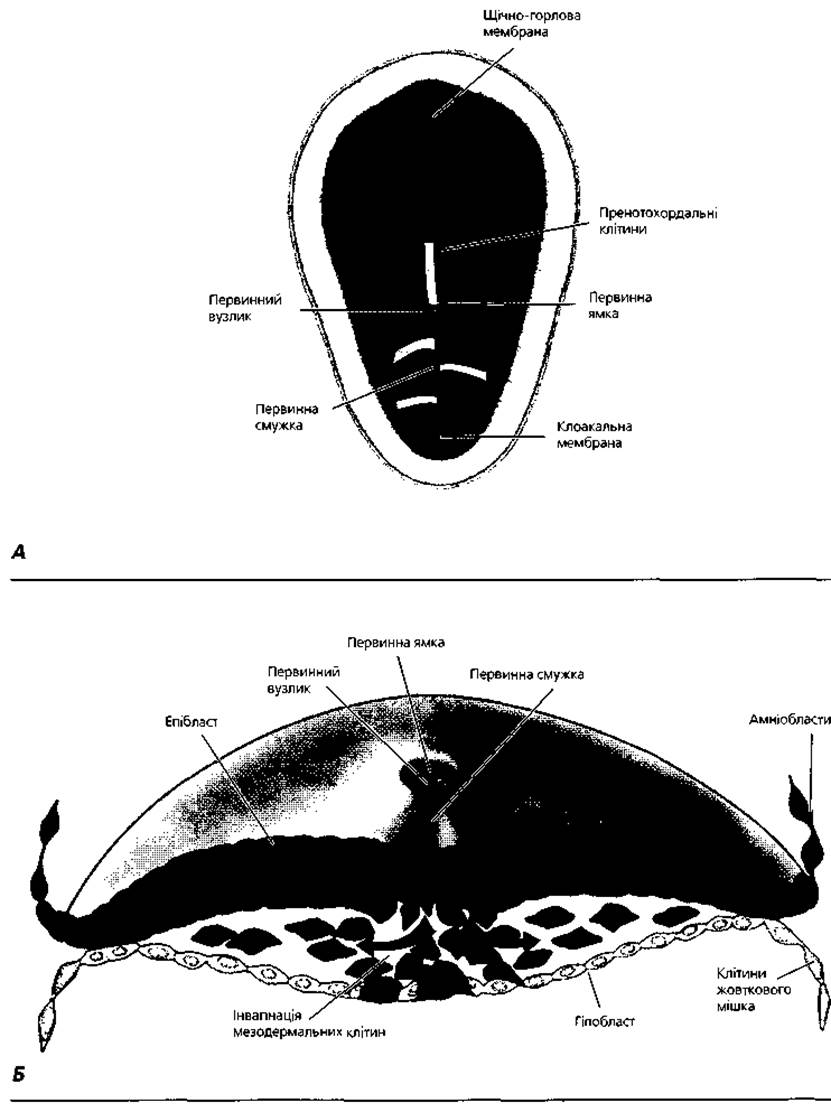
Рис. 2.7. Гаструляція: формування ембріональної ендодерми та мезодерми на 16-ту добу розвитку. А - напрямок переміщення поверхневих клітин епібласта через первинну смужку та первинний вузлик (суцільні лінії) з наступною міграцією між епібластом та гіпобластом (пунктирні лінії); Б - інвагінація клітин епібласта з утворенням зародкової ендодерми та мезодерми
Із зовнішньої частини кожного соміта виникає дерматом, із внутрішньої - склеротом, із середньої - міотом (рис. 2.10). Дерматом стає джерелом розвитку дерми шкіри, склеротом - хрящової та кісткової тканин, міотом - скелетних м'язів спинної частини зародка. Вентральні ділянки мезодерми - спланхнотом - не сегментуються, а поділяються на вісцеральний та парієтальний листки, з яких розвиваються серозні оболонки внутрішніх органів, м'язова тканина серця та кора надниркових залоз. З мезенхіми спланхнотома утворюються кровоносні судини, клітини крові, сполучна та гладка м'язова тканини зародка. Ділянка мезодерми, що зв'язує соміти із спланхнотомом, поділяється на сегментні ніжки - нефрогонотом, які служать джерелом розвитку нирок і статевих залоз, а також парамезонефральних проток. З останніх утворюється епітелій матки і яйцеводів.
У процесі диференціації зародкової ектодерми утворюється нервова трубка, нервові гребені, плакоди, шкірна ектодерма та прехордальна пластинка. Процес формування нервової трубки має назву нейруляції. Він полягає в утворенні щілиноподібної заглибини на поверхні ектодерми; потовщені краї цієї заглибини (нервові валики) зростаються з утворенням нервової трубки. З краніальної частини нервової трубки формуються мозкові пухирі, які є зачатком головного мозку. З обох боків від нервової трубки (між останньою та шкірною ектодермою) відокремлюються групи клітин, з яких формуються нервові гребені. Клітини нервових гребенів здатні до міграції. Клітини, що мігрують у напрямку дерматома, дають початок пігментним клітинам - меланоцитам; клітини нервових гребенів, що мігрують у напрямку черевної порожнини, дають початок симпатичним та парасимпатичним нервовим вузлам, мозковій речовині надниркових залоз. З клітин нервових гребенів, що не мігрували, утворюються гангліозні пластинки, з яких розвиваються спинномозкові та периферійні вегетативні нервові ганглії. З плакод формуються ганглії голови та нервові клітини органа слуху і рівноваги.
Прехордальна пластинка є джерелом розвитку епітелію трахеї, бронхів, легень, а також ротової порожнини і стравоходу.
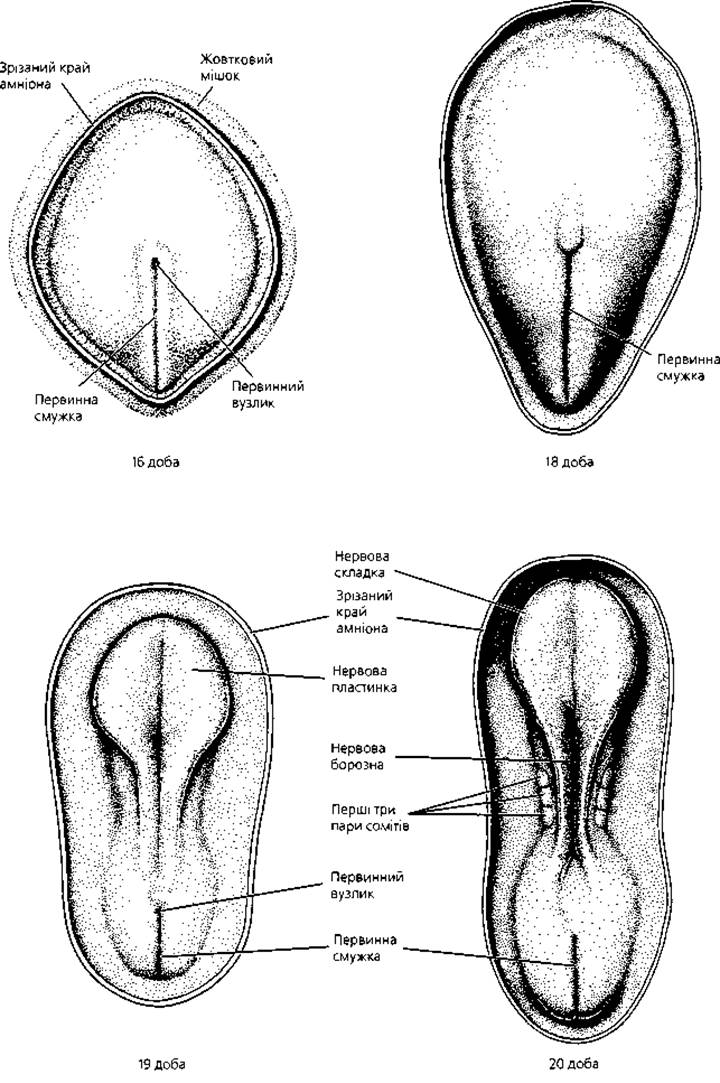
Рис. 2.8. Утворення нервової пластинки та сомітів. Дорсальна поверхня зародків людини на 16-20-ту добу розвитку, вигляд з боку амніотичної порожнини (масштаб не дотримано)
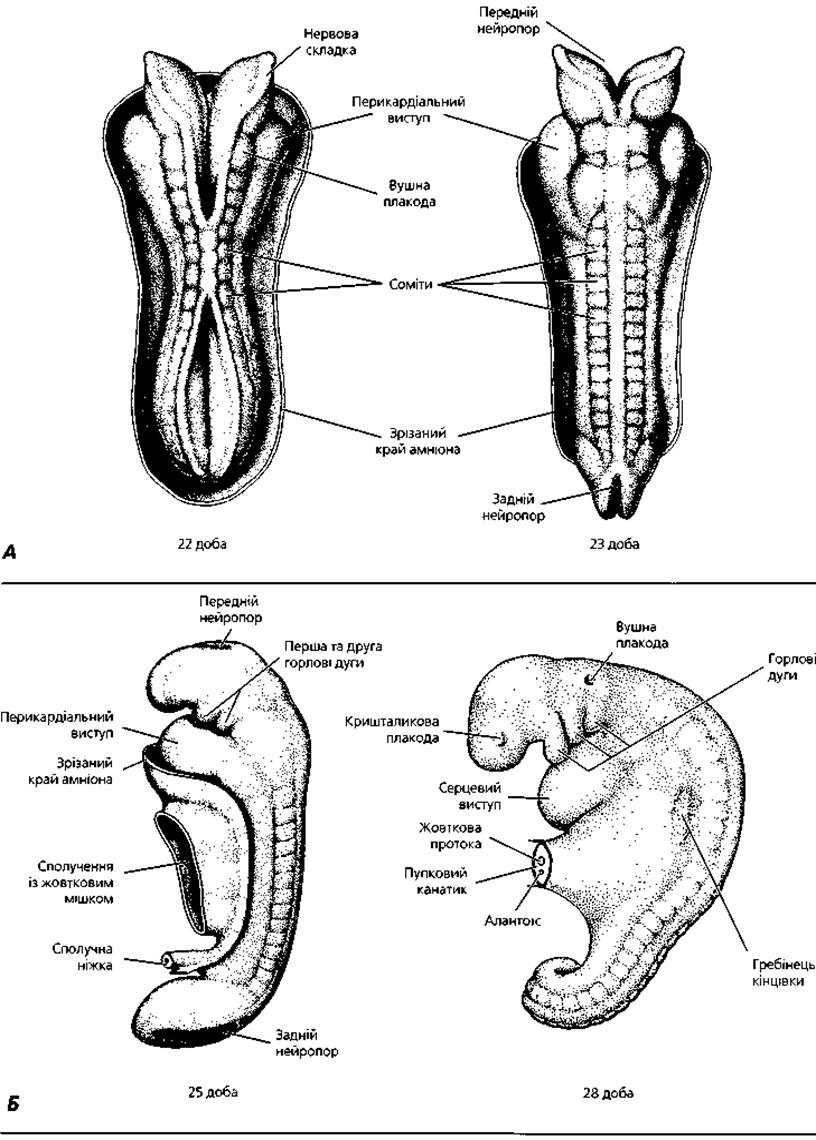
Рис. 2.9. Утворення нервової трубки і продовження сомітогенезу: А - дорсальна поверхня зародків людини на 22-23 добу розвитку, вигляд з боку амніотичної порожнини. Б - вигляд з боку 14-сомітного (25 діб розвитку) та 25-сомітного (28 діб розвитку) зародків людини
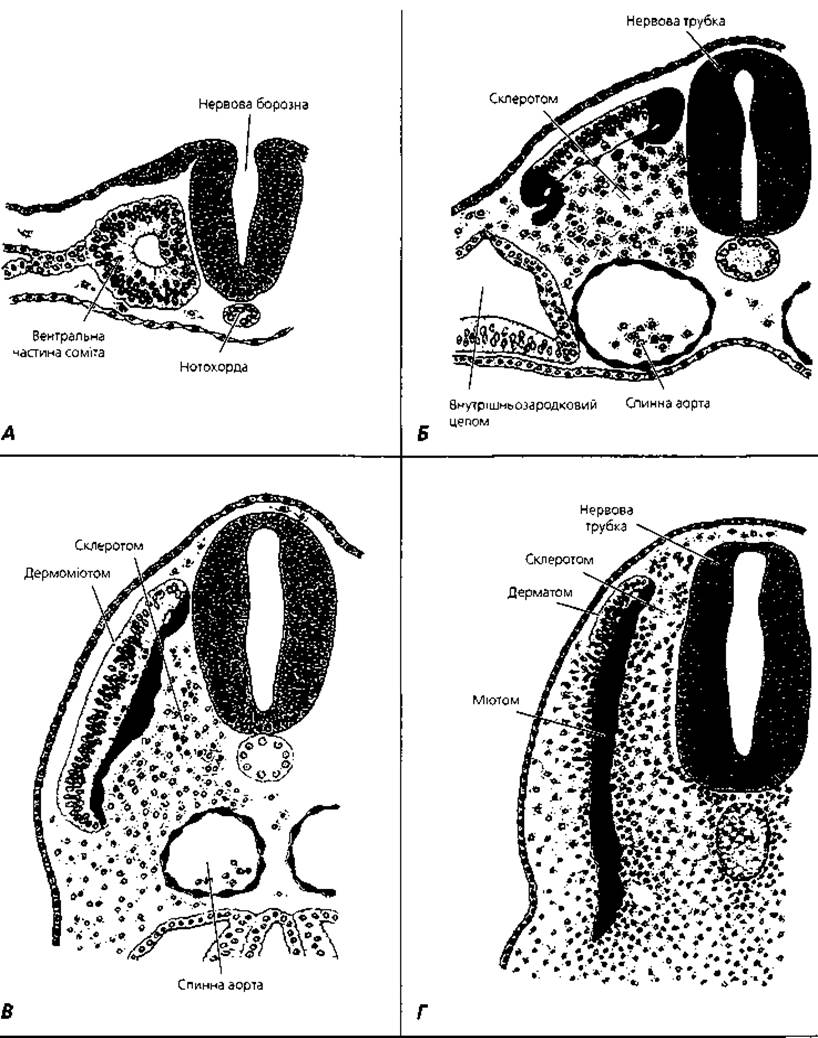
Рис. 2.10. Схематичне відтворення стадій сомітогенезу (поперечний зріз спинної частини зародка): А - клітини мезодерми скупчуються навколо невеликої порожнини; Б - клітини вентральної і медіальної частин соміта мігрують у напрямку нотохорди, формуючи склеротом. Клітини дорсолатеральної частини соміта, мігруючи, утворюють клітини-попередники м'язів кінцівок та стінок тулуба. Дорсомедіальні клітини, мігруючи під залишками дорсальної частини соміта, формують міотом; В - клітини міотома продовжують поширюватися під дорсальною частиною соміта; Г - після поширення міотома у вентральному напрямку клітини дерматома розпластуються під ектодермою, утворюючи дерму шкіри
Із шкірної ектодерми формуються епідерміс і його похідні, емаль і кутикула зубів, епітелій присінка ротової порожнини, анального відділу прямої кишки та піхви. Ендодерма зародка є джерелом утворення епітелію середньої частини кишкової трубки, печінки та підшлункової залози (рис. 2.11).
У результаті описаних процесів довжина зародка наростає у такій послідовності: кінець третього тижня розвитку - близько 1,5 мм, кінець четвертого тижня - 3,5 мм, кінець п'ятого тижня - 6,5 мм, шостий тиждень - 10 мм, сьомий тиждень - 17 мм, кінець восьмого тижня - 30 мм. Маса зародка до кінця восьмого тижня досягає 5 г, до цього часу в ембріона вже сформовані зачатки всіх органів.
З початком третього місяця розвитку завершується зародковий і розпочинається третій, плодовий, період пренатального онтогенезу. Тримісячний плід має довжину тіла (виміряну вздовж лінії тім'я-п'ята, або так звану довжину в "стоячому положенні") приблизно 9 см, чотиримісячний плід - 16 см, п'ятимісячний плід - 25 см. Починаючи з шостого місяця довжина плода вираховується шляхом множення числа місяців розвитку на п'ять: на шостому місяці вона становить приблизно 30 см, у сім місяців - 35 см, у вісім місяців - 40 см, у дев'ять місяців - 45 см і на момент народження досягає 50 см. Таку довжину повинна мати нормальна доношена новонароджена дитина. Маса зародка від зиготи до новонародженої дитини збільшується у мільярд разів - з 3х10-6 г до 3200 г. Становлення окремих органів і систем плода розглянуто нижче, у відповідних розділах цієї книги.
Багатоплідна вагітність. У матці жінки звичайно розвивається один плід, однак приблизно в 1% вагітностей розвиваються і народжуються одночасно кілька плодів-близнюків. У людини описано одночасний розвиток максимально шести плодів, однак багатоплідні вагітності з трьома і більше плодами є надзвичайно рідкісним явищем. Розрізняють два основних різновиди багатоплідної вагітності: однояйцеву та дво-(або багато-) яйцеву.

Рис. 2.11. Гістогенез: перетворення трьох зародкових листків на тканини організму
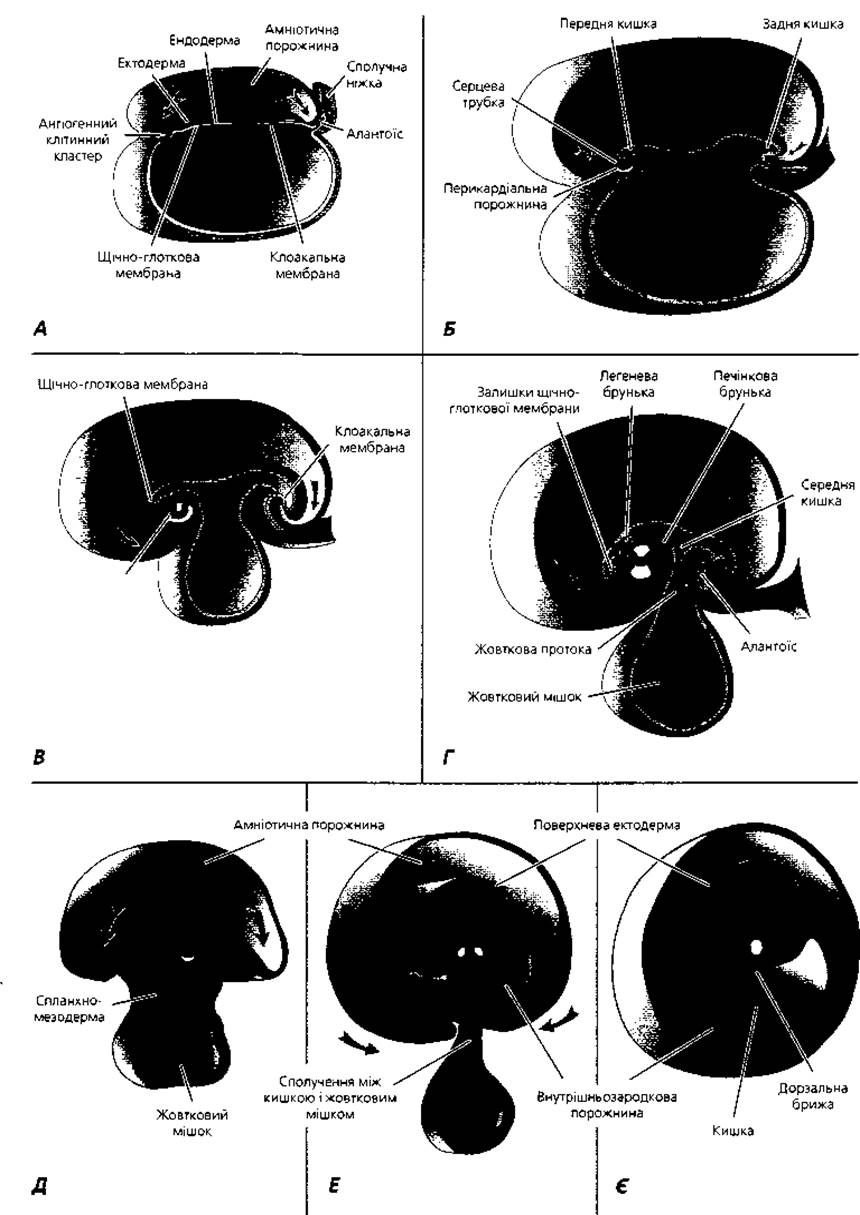
Рис. 2.12. Утворення латеральних складок та порожнин тіла
Однояйцеві близнюки розвиваються з однієї заплідненої яйцеклітини. У людини однояйцева двійня виникає, найімовірніше, на стадії бластоцисти у результаті поділу ембріобласта на дві симетричні частини. Деякі ембріологи вважають можливим симетричний поділ зародка підчас гаструляції - на етапі розвитку первинної смужки. З кожної новоутвореної половини розвивається самостійний організм. Однояйцеві двійні складають близько 15% від загальної кількості багатоплідних вагітностей. Однояйцеві близнюки мають спільну плаценту, спільні або окремі амніотичні оболонки, вони надзвичайно близькі за своїми фізичними та психічними ознаками, завжди однієї статі.
Бувають випадки, коли в результаті однояйцевої багатоплідної вагітності народжуються плоди, зрощені окремими ділянками тіла. Такі близнюки називаються зрощеними і, звичайно, життєздатні лише у разі незначних розмірів зрощень. Зрощені близнюки виникають на стадії гаструляції, найімовірніше, під впливом ушкоджувальної дії чинників зовнішнього середовища. Найбільш потенційно небезпечним щодо можливості виникнення вад розвитку є період між 7-м і 12-м тижнями пренатального онтогенезу, причому ознаки вродженої патології можуть проявитися навіть через багато років після народження дитини. Причини, механізм виникнення та можливості профілактики вроджених вад розвитку є предметом вивчення спеціальної науки тератології.
Двояйцеві (або багатояйцеві) близнюки виникають у разі одночасного запліднення двох або більше яйцеклітин. Зародки імплантуються в окремі ділянки ендометрію, мають власну плаценту, амніон і розвиваються самостійно. Двояйцеві близнюки подібні між собою так само, як брати і сестри (тобто можуть бути зовсім різними), і вони можуть мати одну або різні статі.
Позазародкові органи (рис. 2.13) - плацента, амніон, пуповина, жовтковий мішок та алантоїс - створюють умови для життя, росту і розвитку зародка та плода. Вони формують транспортну систему, яка забезпечує постачання плода поживними речовинами і киснем, видалення продуктів обміну речовин, продукують гормони, виконують функцію імунного захисту. Джерелом утворення позазародкових органів є позазародкові мезодерма, ектодерма та ендодерма. Із позазародкової мезодерми утворюється сполучна тканина плодової частини плаценти (хоріона), амніона, жовткового мішка. Позазародкова ектодерма перетворюється в епітелій амніотичного мішка та пуповини. Із позазародкової ендодерми формується епітелій жовткового мішка.
Плацента (placenta) - орган, що забезпечує постійний зв'язок між організмом матері і плодом (рис. 2.14). Включає дві складові частини - материнську і плодову. Материнська частина плаценти утворена слизовою оболонкою матки у ділянці вростання у неї ворсинок хоріона плода. Це так звана основна.
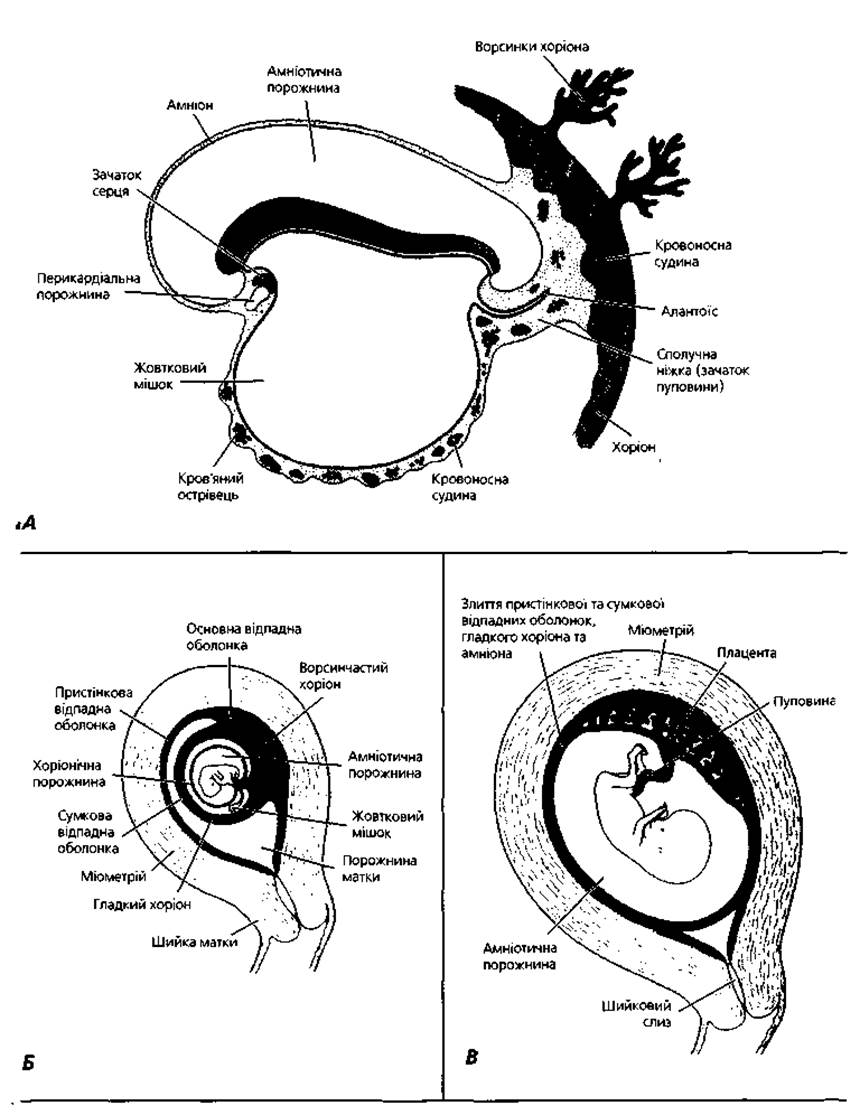
Рис. 2.13. Позазародкові органи - плацента, пуповина, амніон, жовтковий мішок, алантоїс - на послідовних етапах пренатального онтогенезу: А - 19 доба розвитку; Б - кінець другого місяця; В - кінець третього місяця: злиття амніона і хоріона, облітерація порожнини матки внаслідок злиття гладкого хоріона і пристінкової відпадної оболонки
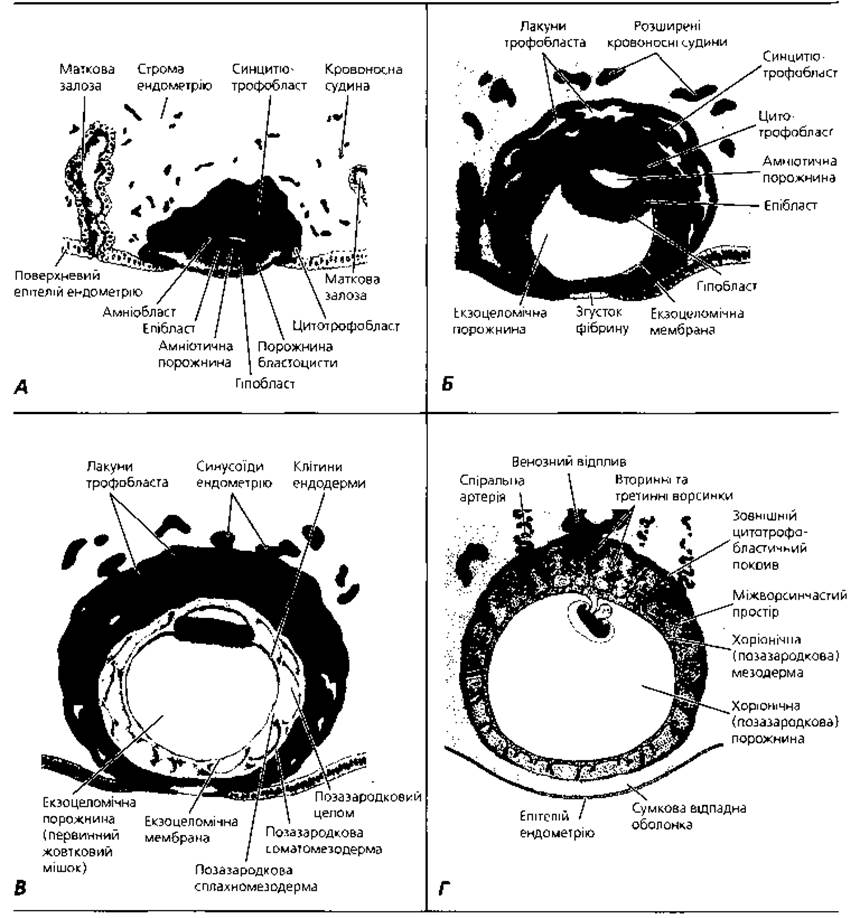
Рис. 2.14. Послідовні етапи розвитку плаценти. А - бластоциста людини на 7,5 добу розвитку. Б - бластоциста людини на 9 добу розвитку. В - бластоциста людини близько 12 доби розвитку. Г - людський зародок на початку другого місяця розвитку. На ембріональному полюсі ворсинки хоріона численні і добре розвинені, на протиембріональному - їх мало і вони розвинені слабо
Плодова частина плаценти утворена ворсинчастим хоріоном - похідним трофобласта. Розрізняють так званий розгалужений хоріон, ворсинки якого вростають в ендометрій у ділянці основної відпадної оболонки, і гладкий хоріон, що є місцем контакту трофобласта з сумковою відпадною оболонкою. Ворсинки хоріона - деревоподібні розгалужені вирости трофобласта в ділянці його контакту зі слизовою оболонкою матки (рис. 2.14, Г).
Спочатку трофобласт формує первинні ворсинки, що побудовані лише з елементів трофобласта. На 2-3-му тижні ембріогенезу, з початком вростання у трофобласт позазародкової мезодерми, формуються вторинні епітеліомезенхімні ворсинки. Нарешті, з вростанням у мезенхіму вторинних хоріальних ворсин судин мікроциркуляторного русла утворюються третинні ворсинки. Отже, в основі кожної третинної ворсинки хоріона є пронизана кровоносними судинами зародкова сполучна тканина, до складу якої входить значна кількість колагенових та еластичних волокон. З клітинних елементів слід сказати про клітини Кащенка-Гофбауера, що виконують функцію макрофагів, а також фібробласти - продуценти колагенових та еластичних волокон. Мезенхіма третинних ворсин відмежована від поверхневого епітелію базальною мембраною. Епітелій ворсин - одношаровий кубічний - має назву цитотрофобласта. Поверхня цитотрофобласта вкрита синцитіотрофобластом, що являє собою продукт злиття епітеліоцитів поверхні ворсин та утворений нерозділеною на клітини масою цитоплазми зі значною кількістю ядер (симпласт) (рис. 2.15, В; 2.16, Б).
Процес формування плаценти людини найбільш інтенсивно відбувається з третього по шостий тиждень ембріогенезу. Цей період має назву плацентації і є критичним періодом у житті зародка. Формування плаценти завершується на третьому місяці пренатального онтогенезу. Зауважимо, що впродовж вагітності ворсинки хоріона підлягають постійній перебудові. Так, спочатку первинні ворсинки заміщуються на вторинні, а вторинні, у свою чергу, на третинні. Починаючи з 2-го місяця вагітності цитотрофобласт поступово стоншується і заміщається синцитіотрофобластом. На поверхні останнього з'являються мікроворсинки. У другій половині вагітності трофобласт частини ворсинок редукується, і їхню поверхню вкриває фібриноподібна оксифільна маса, фібриноїд Лангганса.
Плацента людини (рис.2.15) за морфологічними ознаками належить до дископодібних гемохоріальних ворсинчастих плацент. Це означає, що плацента має форму диска і ворсинки хоріона занурені в лакуни з материнською кров'ю (рис. 2.16, 2.17). У процесі плацентоутворення у міру заглиблення зародка у слизову оболонку матки трофобластичний епітелій спершу вступає у контакт з епітелієм ендометрію і маткових залоз. Під дією протеолітичних ферментів, що їх виділяє трофобласт, відбувається розчинення епітелію і занурення ворсин хоріона у сполучнотканинну основу слизової оболонки матки. Подальший ріст хоріона спричиняється до контакту хоріальних ворсин з ендотелієм і наступного руйнування стінки судин мікроциркуляторного русла. Кров, яка витікає з ушкоджених судин, заповнює міжворсинчасті простори.
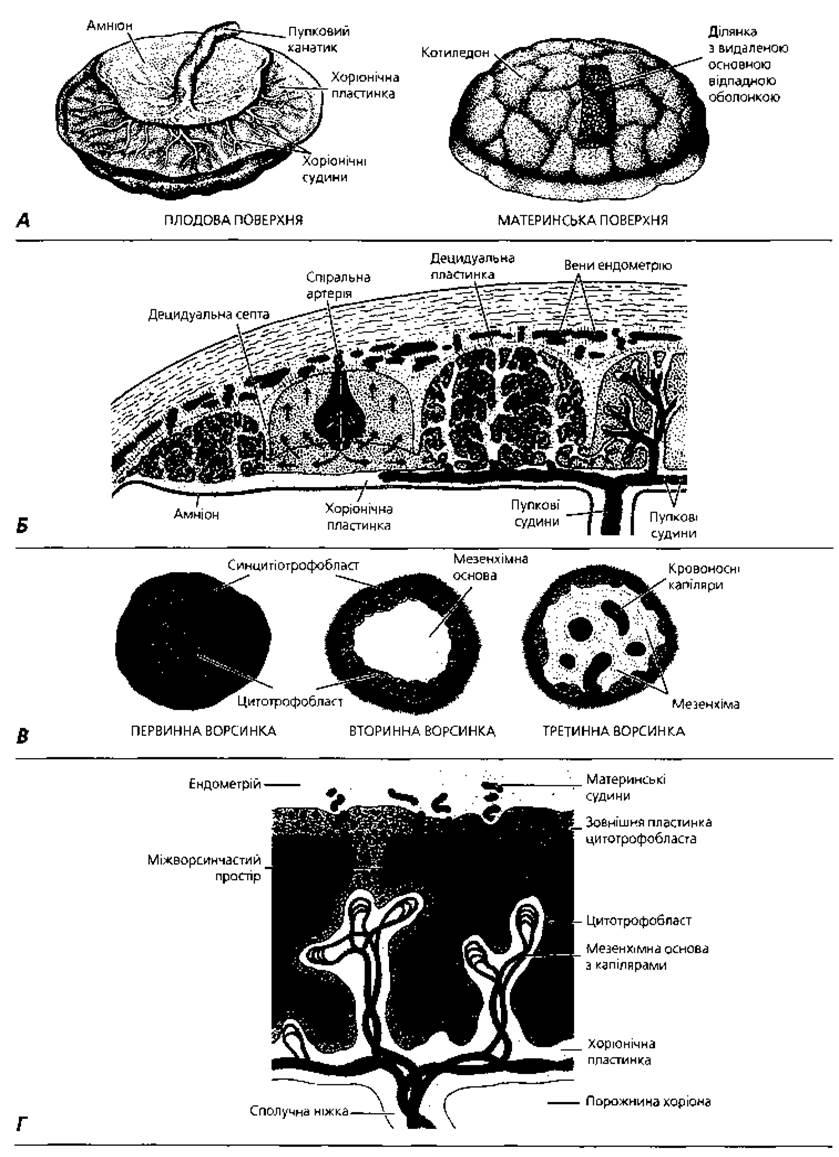
Рис. 2.15. Плацента: А - зовнішній вигляд плаценти і пуповини наприкінці вагітності; Б - схематичне відтворення структури і циркуляції крові у плаценті другої половини вагітності; В - схема розвитку ворсинок плаценти, поперечний зріз; Г - схема будови ворсинок плаценти наприкінці четвертого тижня розвитку, поздовжній зріз
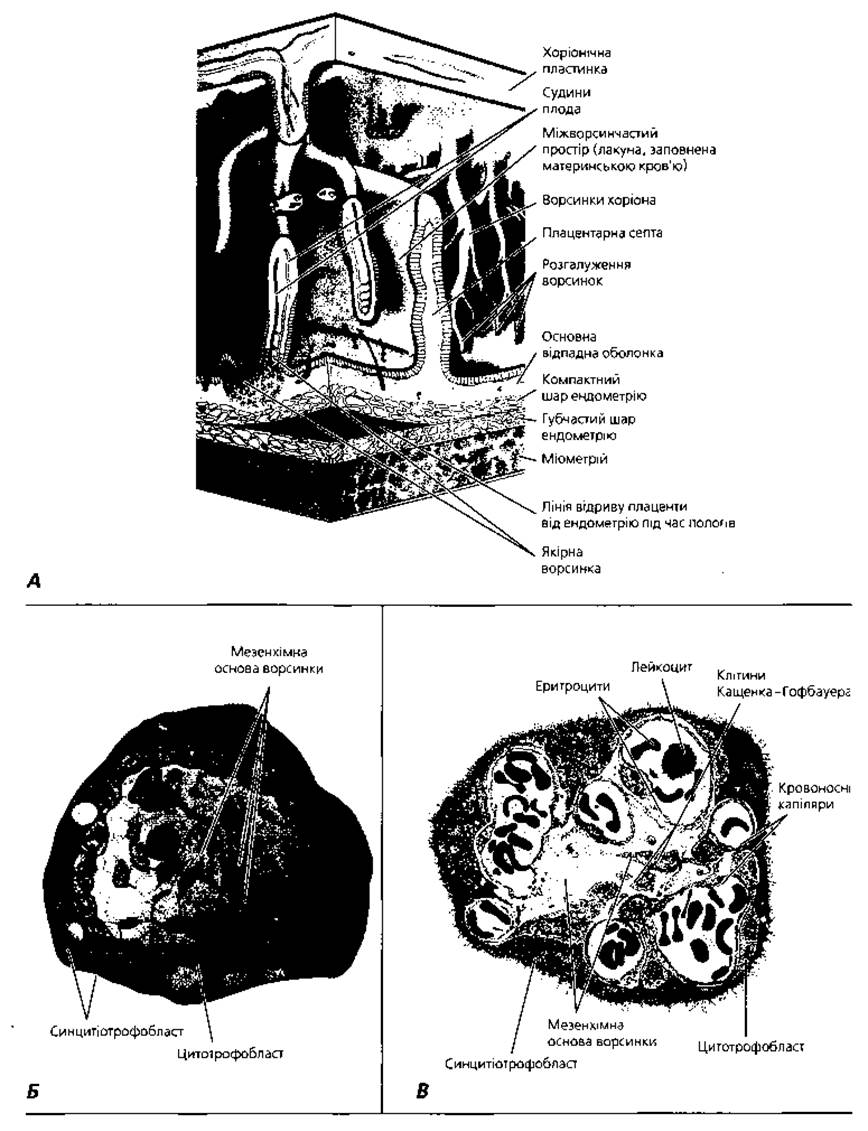
Рис. 2.16. Плацента. А - тривимірна реконструкція. Стрілками показано напрямок кровоплину із судин ендометрію до міжворсинчастого простору та у зворотному напрямку, що зумовлено різницями тиску між артеріальною і венозною системами; Б - напівсхематичне відтворення структури ворсинки хоріона молодої жінки, х 550; В - напівсхематичне відтворення ультраструктури ворсинки хоріона другої половини вагітності
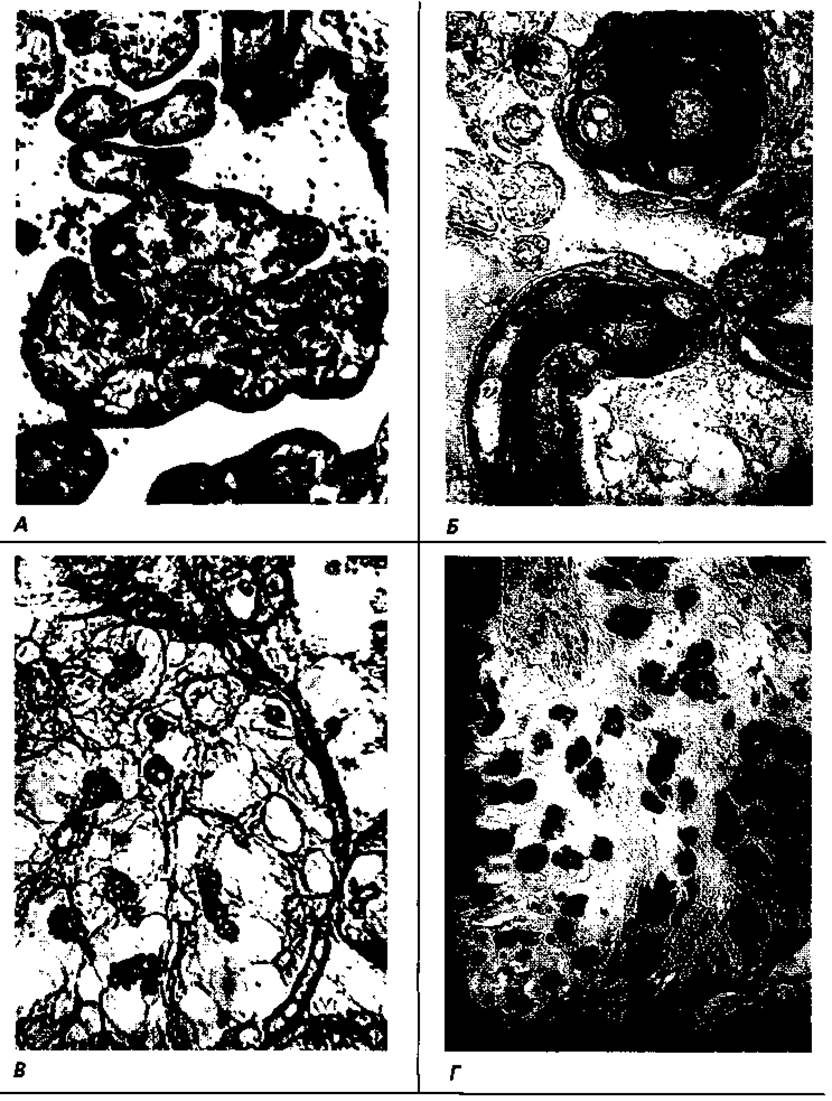
Рис. 2.17. Деталі мікроструктури плаценти на час народження: А - світлова мікроскопія поперечно зрізаних ворсинок хоріона, х 100; Б - сполучнотканинна строма ворсинок хоріона, гістохімічна реакція з лектином сої, х 100; В - клітини Кащенка-Гофбауера у стромі ворсинки хоріона; вибіркове виявлення лектином арахісу; х300; Г - децидуальні клітини материнської частини плаценти; вибіркове виявлення лектином сої; х100
Структурною і функціональною одиницею плаценти є котиледон. Останній відповідає території розгалуження однієї стовбурової ворсини, що її омиває материнська кров. Стовбурова, або якірна, ворсина являє собою великий виріст хоріальної пластинки, щільно зрощений з основною відпадною оболонкою, від бічної поверхні якого відходять численні розгалужені гілочки дрібніших хоріальних ворсин. У плаценті людини налічується близько 200 котиледонів. Сусідні котиледони розмежовані сполучнотканинними перегородками - септами, по яких проходять артеріальні судини, що несуть збагачену киснем і поживними речовинами кров до лакун плаценти. У лакуни широкими отворами відкриваються лакунарні вени, по яких материнська кров відтікає з плаценти. Стінка лакун утворена сполучною тканиною ендометрію, яка вкрита нашаруваннями аморфної субстанції, так званим фібриноїдом Popa. Частина основної відпадної оболонки, розміщена між розгалуженим і гладким хоріоном по краю плацентарного диска, щільно зростається з хоріоном і формує так звану замикальну пластинку, що перешкоджає витіканню крові у порожнину матки.
У плаценті існує гемохоріальний (плацентарний) бар'єр, що відмежовує кров матері від крові плода. Гемохоріальний бар'єр включає ендотеліоцити і базальну мембрану гемокапілярів хоріальних ворсин, збагачену макрофагами і фібробластами сполучну тканину, що оточує мікроциркуляторне русло, базальну мембрану хоріальних ворсин, шар синцитіотрофобласта, а також розміщений на поверхні останнього фібриноїд Лангганса.
Плацента забезпечує виконання численних життєво важливих функцій. Так, за рахунок циркуляції у системі плацентарного кровообігу кров плода збагачується низкою речовин - амінокислотами, глюкозою, ліпідами, електролітами, вітамінами, гормонами, антитілами і киснем, звільняється від вуглекислого газу та інших шкідливих продуктів метаболізму. Продукуючи прогестерон, естрогени, плацентарний лактоген, хоріонічний гонадотропін та інші біологічно активні речовини, необхідні для нормального перебігу вагітності, плацента відіграє роль тимчасової ендокринної залози. З означених гормонів хоріонічний гонадотропін виділяється у досить значній кількості і може бути визначений у крові жінки вже на третю-четверту добу після початку імплантації, що використовується у медичній практиці для раннього діагностування вагітності. Гемоплацентарний бар'єр забезпечує захист організму зародка від багатьох шкідливих чинників зовнішнього середовища, що можуть потрапити з крові матері до плода. Спід пам'ятати, що гемоплацентарний бар'єр проникний для алкоголю, нікотину, наркотичних, багатьох лікарських засобів, тому вживання названих речовин вагітною жінкою слід максимально обмежити, а краще - виключити цілком.
Пуповина (umbilicus) - утворений сполучною тканиною канатик, у якому проходять магістральні судини (дві артерії і одна вена), що забезпечують кровообіг між організмом плода і плацентою (рис. 2.18). Крім кровоносних судин на гістологічних препаратах пуповини можна побачити залишки жовткового стебельця, що зв'язує жовтковий мішок із тілом зародка, а також алантоїса. В основі пуповини є слизова сполучна тканина - Вартонові драглі, що містять значну кількість гіалуронової кислоти. Остання забезпечує тургор (пружність) пупкового канатика і неспадання пуповинних судин, унаслідок чого існує неперервний зв'язок між організмом матері й плодом. З клітинних елементів у складі пупкового канатика виявлені тканинні базофіли, які беруть участь у регуляції кровообігу в судинах пуповини, а також клітини Кащенка-Гофбауера. Останні забезпечують захист плода від внутрішньоматкової інфекції.
Пуповинна вена несе від плаценти до плода кров, збагачену киснем і поживними речовинами. Пуповинними артеріями венозна кров доноситься від плода до плаценти. Поверхня пупкового канатика вкрита одношаровим кубічним (амніотичним) епітелієм, який з одного боку переходить в епітелій амніона, а з другого - зливається з ектодермальним покривом шкіри ембріона в ділянці пупкового кільця.
Амніон (amnion) - розташована навколо плода суцільна оболонка, яка, починаючи з сьомого тижня ембріогенезу, бере участь у виробленні навколоплодових вод (рис. 2.19). Амніотична оболонка складається із двох частин - внутрішньої епітеліальної та зовнішньої сполучнотканинної. На ранніх етапах ембріогенезу епітелій амніона одношаровий плоский. Починаючи з третього місяця пренатального онтогенезу епітелій у ділянці прилягання амніона до плаценти стає призматичним, в інших ділянках набуває кубічної форми. Призматичний епітелій ділянки плацентарного диска бере участь у виробленні навколоплодових вод, кубічний позаплацентарний епітелій - у їх резорбції. Епітелій відмежований від прилеглої сполучнотканинної основи амніона базальною мембраною.
У складі сполучної тканини стінки амніона розрізняють два шари - глибокий компактний та поверхневий губчастий. Шар компактної сполучної тканини включає розміщену ближче до базальної мембрани безклітинну частину і більш поверхневу клітинну частину. Остання багата на клітини фібробластичного ряду, пучки колагенових та ретикулярних волокон. Губчастий поверхневий шар стінки амніона утворений слизовою сполучною тканиною, яку у різних напрямках пронизують пучки колагенових волокон. Губчастий шар амніона має високий вміст гідратованих протеогліканових комплексів.
Наявність амніотичної оболонки забезпечує розвиток плода в оптимальному за складом електролітів, білків та вуглеводів водному середовищі. Навколоплодові води містять антитіла, що має суттєве значення для захисту зародка від дії хвороботворних чинників. Значна роль водного середовища також в амортизації різноманітних струсів та ударів, профілактиці механічних ушкоджень плода.
Жовтковий мішок (saccus vitellinus) - зв'язаний з кишковою трубкою пухирець, стінка якого зсередини вистелена епітелієм, а ззовні утворена сполучною тканиною. Після формування тулубової складки жовтковий мішок залишається зв'язаним з кишковою трубкою за допомогою жовткового стебельця. На ранніх етапах ембріогенезу жовтковий мішок виконує функцію кровотворного органа. Зі стінки жовткового мішка у зачатки статевих залоз мігрують первинні статеві клітини - гоноцитобласти. Починаючи із 7-8-го тижня ембріогенезу відбувається зворотний розвиток жовткового мішка. Залишки останнього можна спостерігати у складі пупкового канатика у вигляді вузької епітеліальної трубки.
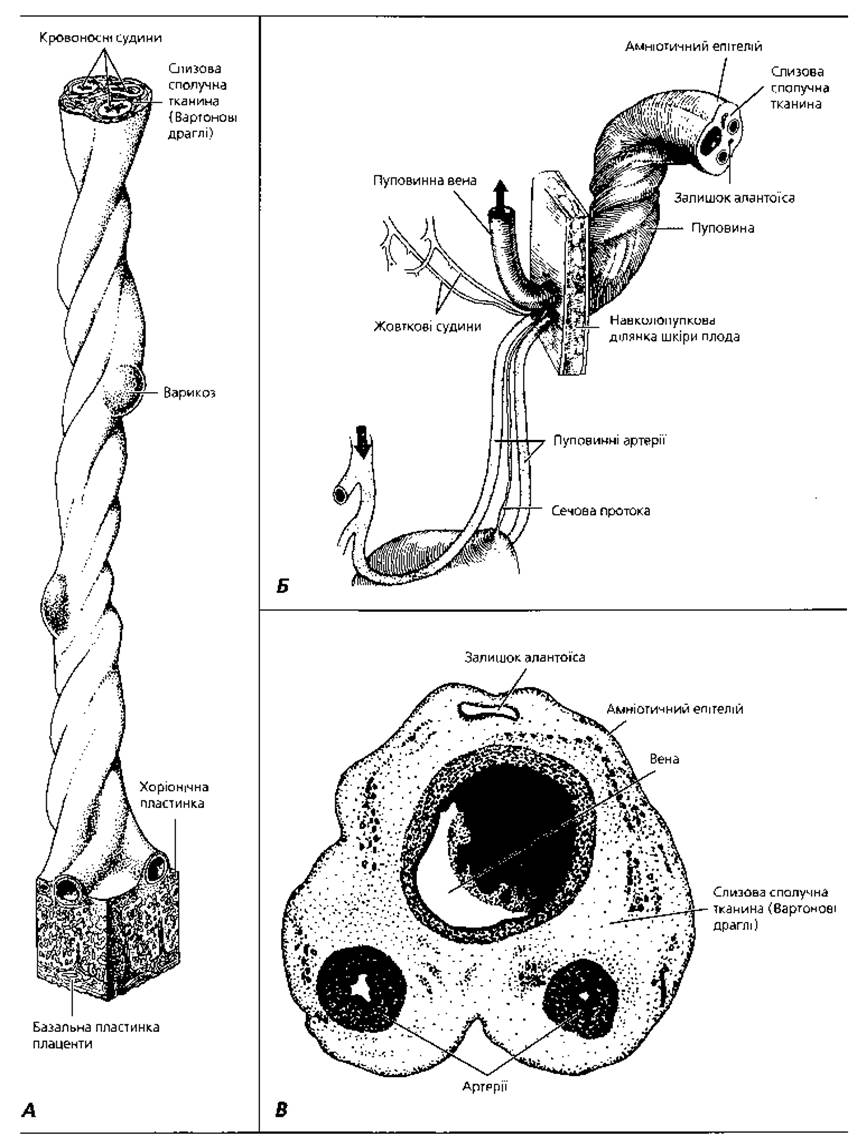
Рис. 2.18. Схематичне відтворення пуповини доношеного плода людини: А - ділянка переходу пуповини у плаценту; Б - ділянка пуповинно-плодового з'єднання та взаємозв'язок пуповини з прилеглими структурами плода; стрілками показано напрямок циркуляції крові плода; В - напівсхематичне відтворення поперечного зрізу пуповини, х6
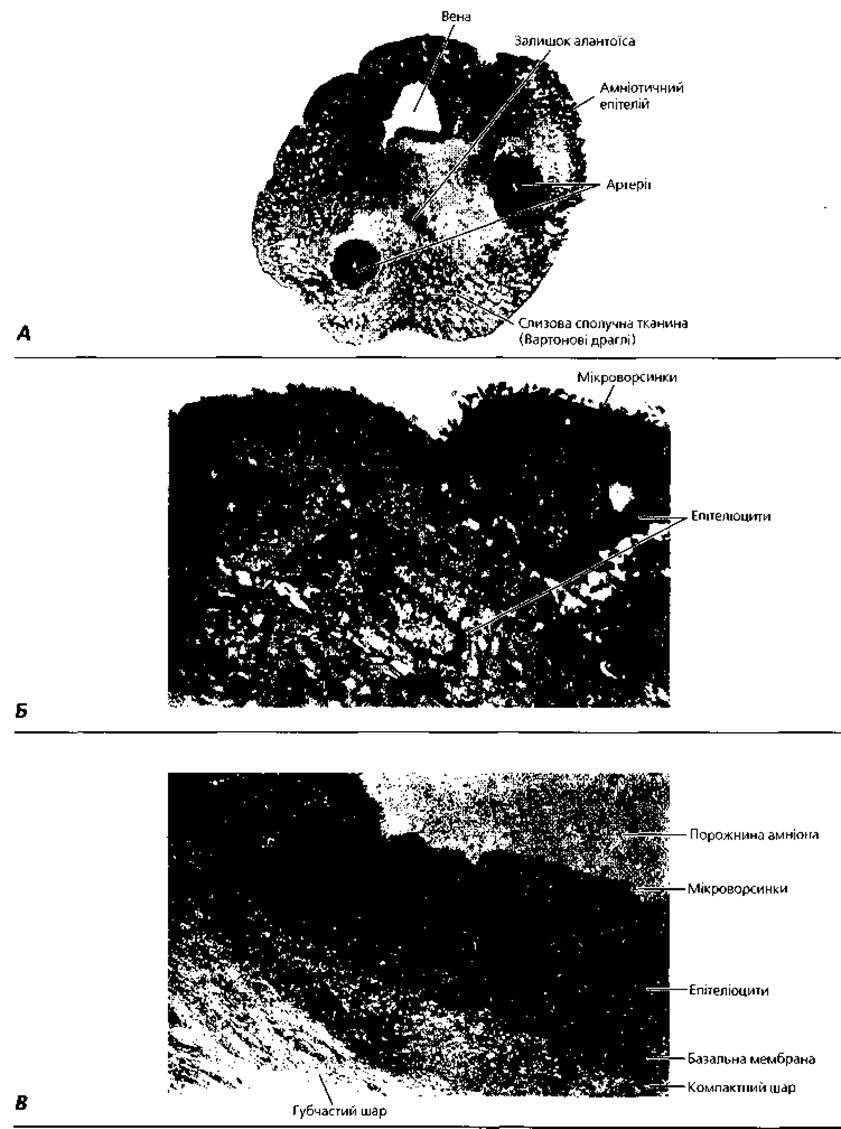
Рис. 2.19. Деталі будови пуповини та амніотичної оболонки доношеного плода людини: А - мікрофотографія поперечного зрізу пуповини, х 6; Б - електронна мікрофотографія амніотичного епітелію зовнішнього покриву пуповини, х 3000; В - електронна мікрофотографія стінки амніона, х4000
Алантоїс (allantois) — пальцеподібний виріст вентральної стінки каудальної частини первинної кишки, що вростає в амніотичну ніжку. На ранніх етапах ембріогенезу алантоїс виконує функцію живлення, газообміну і виділення. Через алантоїс від зародка до хоріона проростають судини, кінцеві розгалуження яких залягають у стромі хоріальних ворсин. В останні роки отримані дані про те, що на ранніх етапах онтогенезу людини алантоїс виконує функції аналога фабрицієвої сумки птахів, тобто є центральним органом В-лімфоцитопоезу. Починаючи з другого місяця ембріогенезу алантоїс підлягає редукції.
Критичні періоди розвитку. У процесі онтогенезу існують періоди підвищеної чутливості організму до ушкоджувальної дії чинників зовнішнього середовища. Ці періоди отримали назву критичних періодів розвитку. Уперше поняття критичних періодів розвитку було сформульоване австралійським лікарем Норманом Грегом у 1944 р. Значний внесок у розробку положень теорії критичних періодів зробив російський ембріолог П. Г. Светлов.
Підгрунтям для виникнення критичних періодів є перехід організму зародка від одного морфофункціонального етапу до наступного, якісно відмінного від попереднього. Якісна перебудова організму при цьому супроводжується проліферацією, детермінацією та диференціацією клітин, що є його складниками. Такими періодами підвищеної чутливості у прогенезі є мейоз (стадія дозрівання статевих клітин), а також процес запліднення. У пренатальному онтогенезі до критичних періодів відносять імплантацію (6-8 доба), плацентацію і розвиток осьових зачатків органів (3-8-й тиждень), період посиленого розвитку головного мозку (15—20-й тиждень), період формування основних функціональних систем організму (20-24-й тиждень), а також процес пологів. У постнатальному онтогенезі до критичних періодів розвитку належить період новонародженості (перший рік життя дитини), період статевого дозрівання (11-16 років).
Ушкоджувальну дію на організм, особливо в критичні періоди його розвитку, можуть здійснювати хімічні речовини (у тому числі лікарські засоби), іонізуюче випромінювання (у тому числі рентгенівське з діагностичною метою), гіпоксія, голодування, наркотичні засоби (в тому числі нікотин та алкоголь), віруси, бактерії. Хімічні речовини, які можуть проходити через гемоплацентарний бар'єр, особливо небезпечні у перші місяці вагітності, оскільки вони мають здатність нагромаджуватися у тканинах та органах зародка. У такому разі значно зростає ймовірність їх ушкоджувальної дії.
Схематично ранній ембріогенез людини відтворено на рисунку 2.20.
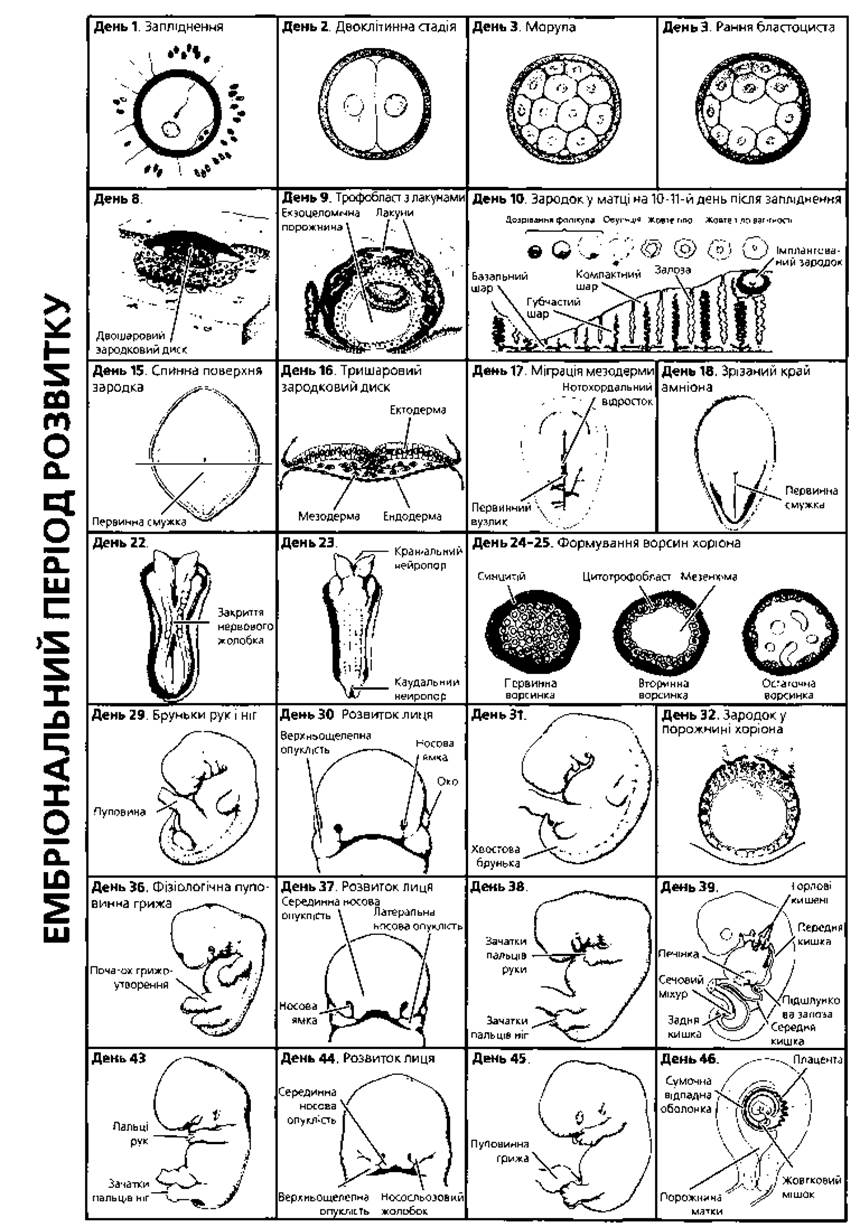
Рис. 2.20. Схематичне відтворення основних подій ембріогенезу і вигляду зародка людини по тижнях і днях від 1 до 49 тижня
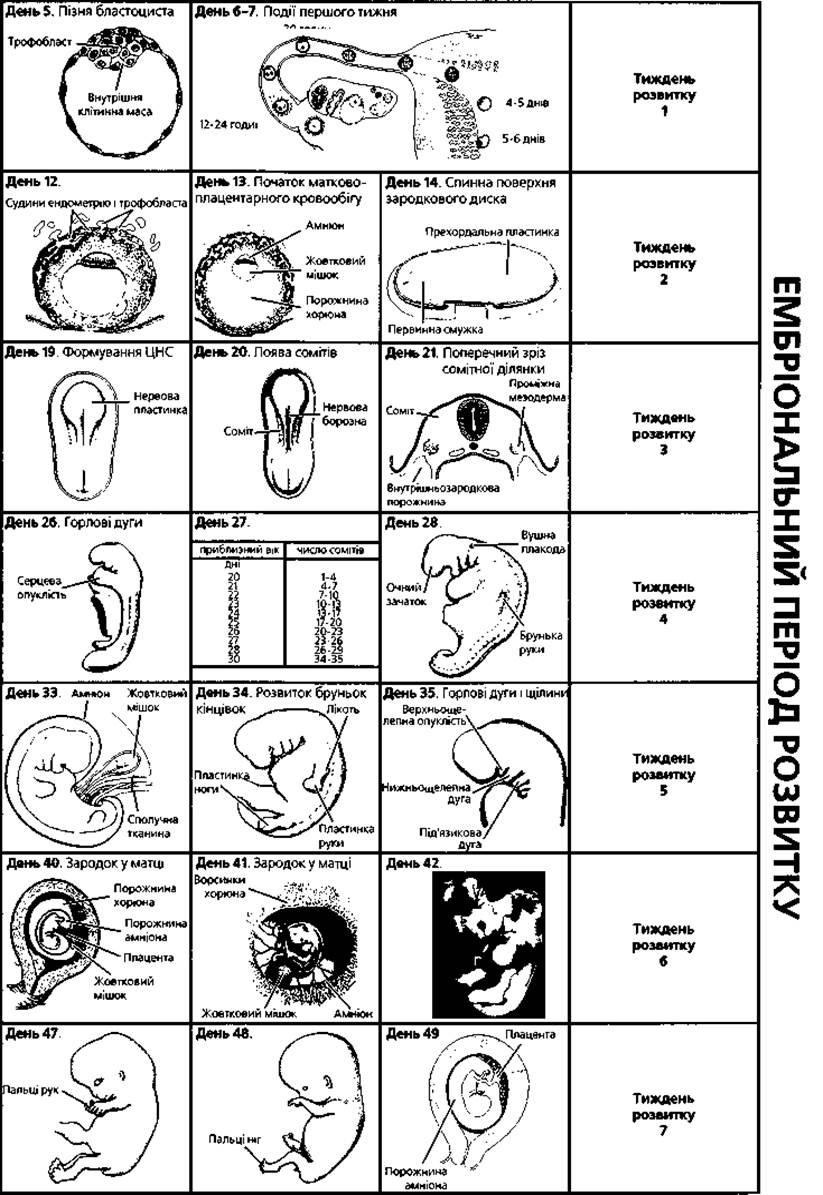
Рис. 2.20. (продовження)
Терміни для запам'ятовування
1. Гаструляція. 2. Ектодерма. 3. Ендодерма. 4. Мезодерма. 5. Мезенхіма. 6. Зародковий диск. 7. Амніотична порожнина. 8. Епібласт. 9. Первинний і вторинний жовтковий мішок. 10. Гіпобласт. 11. Хоріон. 12. Амніотична ніжка. 13. Первинна смужка. 14. Первинний вузлик. 15. Алантоїс. 16. Хорда. 17. Тулубові складки. 18. Соміти. 19. Дерматом. 20. Міотом. 21. Склеротом. 22. Спланхнотом. 23. Сегментні ніжки (нефрогонотом). 24. Нервова трубка. 25. Нейруляція. 26. Мозкові пухирі. 27. Гангліозна пластинка. 28. Нервовий гребінь. 29. Плакоди. 30. Прехордальна пластинка. 31. Шкірна ектодерма. 32. Позазародкові органи. 33. Плацента. 34. Материнська частина плаценти. 35. Основна відпадна (децидуальна) оболонка. 36. Плодова частина плаценти. 37. Ворсинка хоріона. 38. Синцитіотрофобласт. 39. Цитотрофобласт. 40. Клітини Кащенка-Гофбауера. 41. Фібриноїд Лангганса. 42. Плацентація. 43. Гемохоріальна дископодібна ворсинчаста плацента. 44. Котиледон. 45. Фібриноїд Popa. 46. Гемохоріальний бар'єр. 47. Пуповина. 48. Амніон. 49. Жовтковий мішок. 50. Алантоїс. 51. Критичні періоди розвитку.